

33ª Jornada Norte-Nordeste de Cirurgia Plástica - Year 2018 - Volume 33 - (Suppl.2)
Aplicação de uma técnica para otoplastia realizada pelo Serviço de Cirurgia Plástica e Microcirurgia Reconstrutiva do Hospital Universitário Walter Cantídio
Aplicação de uma técnica para otoplastia realizada pelo Serviço de Cirurgia Plástica e Microcirurgia Reconstrutiva do Hospital Universitário Walter Cantídio
ABSTRACT
Introduction: Fanned ear is the most common of all congenital defects of the ear. As the ears in abyss occur because of lack of anti-helix safety, a woman may be absent or even by excessive excess of the concha.
Objective: To demonstrate a surgical approach, the degree of satisfaction and the results obtained in the application of a technique for the surgery of joints and lesions in the memory of the plastic surgery for correction of fanned ears.
Methods: Retrospective cross-sectional study of patients who underwent correction of deformity of ears in the period from 01/07/2014 to 07/01/2017, in the practice of Plastic Surgery and Reconstructive Microsurgery at Walter Cantídio University Hospital (HUWC). Federal University of Ceará (UFC).
Results: A total of 38 patients with ears in patients with otoplasty, ranging in age from 15 to 53 years, with a mean of 27.2 years, 24 males and 14 females. Regarding satisfaction, only 1 (2.6%) patient had a regular result, 2 (5.3%) reported a satisfactory result and 35 (92.1%) reported satisfactory results. 16 patients had concha hypertrophy, 9 had anti-helix malformation and 13 had concha hypertrophy and anti-helix malformation at the same time.
Conclusion: The technique based on results compared and compared with the literature is recommended for universal use, fewer complications and larger scale for most patients.
Keywords: Ear; Reconstructive surgical procedures; ar, external; Congenital abnormalities; Ambulatory surgical procedures.
RESUMO
Introdução: Orelha em abano é o mais comum de todos os defeitos congênitos da orelha. Pode ser notado ao nascimento da criança e geralmente torna-se pior com o passar do tempo. As orelhas em abano ocorrem por desenvolvimento insuficiente da dobra anti-hélice, a qual pode estar ausente ou insuficiente e ainda por crescimento excessivo da concha.
Objetivo: Demonstrar a abordagem cirúrgica, o grau de satisfação e os resultados obtidos da aplicação de uma técnica formada pela união de diversas técnicas cirúrgicas consagradas na história da cirurgia plástica para correção de orelhas em abano.
Método: Estudo de coorte transversal retrospectivo de pacientes que foram submetidos à correção de deformidade orelhas em abano, no período de 01/07/2014 a 01/07/2017, realizados no Serviço de Cirurgia Plástica e Microcirurgia Reconstrutiva do Hospital Universitário Walter Cantídio (HUWC) da Universidade Federal do Ceará (UFC).
Resultados: Um total de 38 pacientes portadores de orelhas em abano foram submetidos à otoplastia. A idade variou de 15 a 53 anos, com média de 27,2 anos, sendo 24 do sexo masculino e 14 do sexo feminino. Em relação à satisfação, apenas 1 (2,6%) paciente declarou regular resultado, 2 (5,3%) declararam bom resultado e 35 (92,1%) afirmaram ótimo resultado satisfatório. 16 pacientes eram portadores hipertrofia da concha, 9 apresentavam mal formação da anti-hélice e 13 possuíam ao mesmo tempo hipertrofia da concha e mal formação da anti-hélice.
Conclusão: A técnica apresentada fundamentada nos resultados encontrados e comparados com a literatura é recomendada para uso universal, fornecendo baixo número de complicações e ótima satisfação pela maioria dos pacientes.
Palavras-chave: Orelha; Procedimentos cirúrgicos reconstrutivos; Orelha externa; Anormalidades congênitas; Procedimentos cirúrgicos ambulatórios.
INTRODUÇÃO
Orelha em abano é o mais comum de todos os defeitos congênitos da orelha. Pode ser notado ao nascimento da criança e geralmente torna-se pior com o passar do tempo1.
A otoplastia é um procedimento enormemente compensador para o cirurgião e para o paciente/família, porque se pode esperar por resultados bons e pacientes satisfeitos na maioria dos casos. Além disso, as manobras técnicas necessárias estão entre as mais simples da cirurgia plástica2.
Sua conformação anatômica permite identificar dois eixos, que em média possuem 6cm o maior (vertical) e 3cm o menor (horizontal). Ao implantar-se no crânio, a orelha o faz em um ângulo de 30º (ângulo cranioconchal), sendo de 90º o ângulo entre a escafa e a concha (ângulo escafoconchal)3.
As orelhas em abano ocorrem por mau desenvolvimento da dobra anti-hélice, a qual pode estar ausente ou insuficiente e ainda por crescimento excessivo da concha. Essas duas mal formações podem acontecer de forma isolada ou estarem ambas presentes4.
A aparência normal da orelha é a seguinte: (1) vista de frente a rima da hélice deve ser visível, saindo por detrás da anti-hélice; (2) quando vistos lateralmente, os contornos devem ser suaves e arredondados, nunca pontiagudos; (3) finalmente, e de maior ajuda ao cirurgião que está sentado atrás do paciente no intraoperatório, quando visto por trás do paciente, o contorno da rima da hélice deve ser uma linha reta e não a forma de um “C” ou de um taco de hóquei, ou qualquer outra5.
Vários métodos foram descritos para corrigir as alterações anatômicas relatadas anteriormente. As técnicas que resistiram à prova do tempo são as mais simples, mais confiáveis e com menos probabilidade de trazer complicações ou de ter aspecto de “operado”6.
Atribui-se a Dieffenbach, em 1845, a primeira tentativa de correção da orelha em abano ou orelha protrusa pela exérese de um fuso de pele retroauricular3.
Ely, em 1881, recomenda a ressecção da cartilagem e da pele anterior e posterior da orelha, assim como fez Morestin (1903) e Luckett (1910), que revolucionaram os conceitos naquela época, demonstrando que a orelha em abano ocorre devido ao aumento do ângulo escafoconchal e não devido ao ângulo entre a escafa e a mastoide1.
Mustardé, em 1963, descreve a utilização de pontos em U que são dados a partir da escafa e/ou fossa triangular até a concha e amarrados com tensão suficiente para aumentar a definição da dobra da anti-hélice, posicionando assim a borda da hélice e da escafa6.
O ângulo entre a concha e a mastoide craniana pode ser diminuído posicionando-se pontos entre a concha e a fascia da mastoide, conforme descrito por Furnas (1968)3.
Baumgartner (1966) sugere a excisão de um triângulo horizontal de pele no lado posterior do lóbulo para tratamento de lóbulo proeminente1.
OBJETIVO
Demonstrar a abordagem cirúrgica, o grau de satisfação e os resultados obtidos da aplicação de uma técnica formada pela união de diversas técnicas cirúrgicas consagradas na história da cirurgia plástica para correção de orelhas em abano realizada a nível ambulatorial pelo Serviço de Cirurgia Plástica e Microcirurgia Reconstrutiva do Hospital Universitário Walter Cantídio.
MÉTODO
O presente estudo foi autorizado pelo Comitê de Ética do hospital e corresponde a um estudo coorte retrospectivo transversal de pacientes que foram submetidos à correção de deformidade orelhas em abano, no período 1 de julho 2014 a 1 de julho de 2017, realizados no ambulatório do Serviço de Cirurgia Plástica e Microcirurgia Reconstrutiva do Hospital Universitário Walter Cantídio, em Fortaleza, CE.
Foram incluídos os pacientes que mantiveram um seguimento ambulatorial de no mínimo 6 meses e com idade igual ou superior a 15 anos.
Foram excluídos os pacientes abaixo de 15 anos e que mantiveram o seguimento ambulatorial menor que 6 meses.
Foi empregado um questionário sobre o grau de satisfação do paciente, realizado ao completar 6 meses de pós-operatório que continham notas de 1 a 4, onde: 1 (péssimo resultado); 2 (regular resultado); 3 (bom resultado) e 4 (ótimo resultado).
A técnica utilizada resultou da união de diversas técnicas consagradas pela história de cirurgia plástica para correção da deformidade orelhas em abano que incluem a ressecção de excesso de cartilagem conchal, fixação da concha ao periósteo da mastoide com pontos de Furnas, raspagem da cartilagem conchal e formação da anti-hélice através dos pontos de Mustardé.
Técnica operatória
I. Marcação:
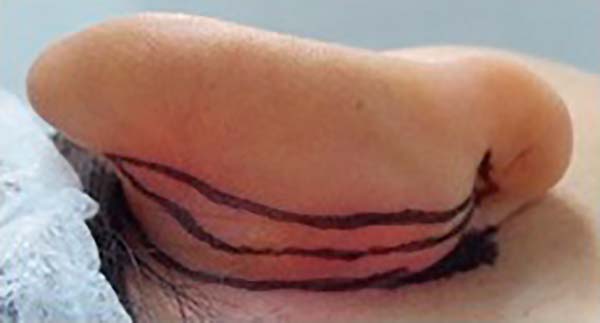
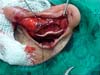
Iniciou-se com a marcação da pele, com caneta de marcação cirúrgica, com o paciente em decúbito dorsal e cabeça levemente virada para o lado oposta à orelha. Identificou-se e marcou-se o sulco retroauricular. Em seguida, marcou-se cerca de 3mm acima e paralelo a esta linha, a faixa de pele a ser ressecada, em formato de cunha de aproximadamente 4 cm de comprimento e 3mm de diâmetro, em região retroauricular com base em lóbulo da orelha e de formato triangular (Figura 1).
III. Anestesia:
Realizou-se a infiltração de solução de 10,0 ml de lidocaína a 2% com adrenalina em 10,0 ml de soro fisiológico a 0,9% ao redor de cada orelha, seguido de infiltração da pele a ser ressecada e, por último, realizou-se a confecção de um botão anestésico na pele em região anterior da cartilagem conchal.
IV. Incisão:
Iniciou-se com a incisão e ressecção da pele previamente demarcada em região retroauricular, seguido de descolamento da pele em região mastoidea e descolamento da pele em região escafal, afastando-a do pericôndrio. Identificou-se ainda e secciona-se o músculo auricular posterior, facilitando a formação dos pontos de Furnas.
Realizou-se a incisão de aproximadamente 2mm na porção posterior da cartilagem conchal, por onde foi introduzido o descolador para confecção de um túnel na face anterior da cartilagem, em todo o trajeto da anti-hélice que se pretendeu moldar em sua porção superior e inferior.
V. Ressecção da cartilagem conchal e confecção dos pontos de Furnas:
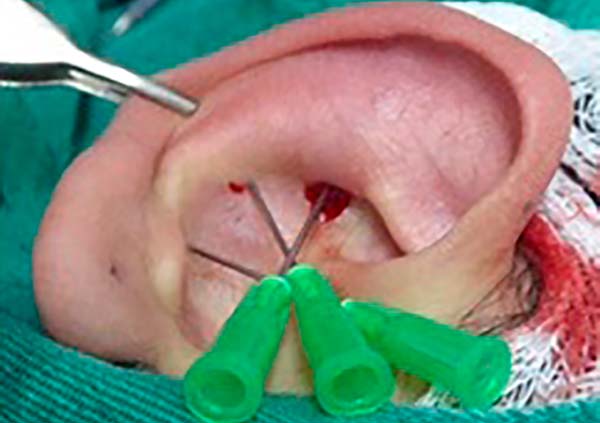
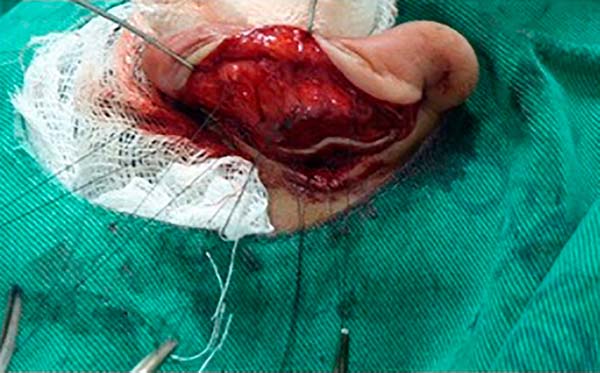
Delimitou-se o a cartilagem conchal com 3 agulhas 25 x 7, transfixando a cartilagem da região anterior para posterior e, desta forma, definiu-se o excesso de cartilagem conchal a ser ressecada (Figura 2).
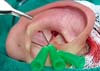
Realizou-se ainda a fixação de ambas as margens da cartilagem conchal, após a ressecção do excesso de cartilagem, ao periósteo da mastoide com nylon 4:0 através dos pontos de Furnas que foram mantidos reparados por pinças e tracionados posteriormente (Figura 3).
VI. Confecção dos pontos de Mustardé para formação da anti-hélice:
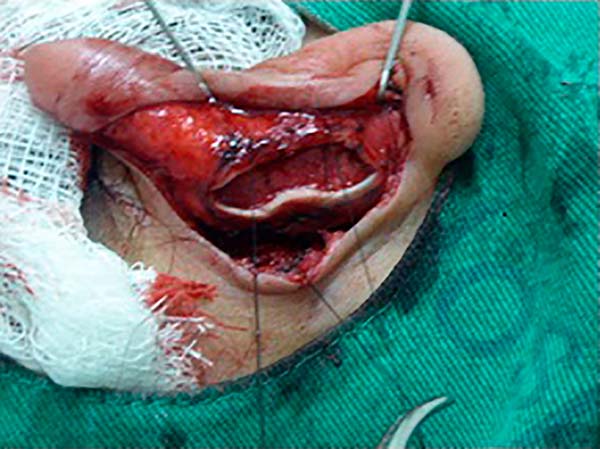
Através da manobra de pinçamento digital, definiram-se os pontos superiores e inferiores em região escafo/conchal e escafo/fossa triangular, seguido de transfixação por agulhas 25 x 7 para passagem dos pontos de Mustardé com nylon 4:0 incolor para definição e formação da anti-hélice, mantendo-se os fios reparados com pinças para tração posterior dos pontos de acordo com a necessidade (Figura 4).
VII. Finalização dos pontos reparados de furnas e Mustardé:
Tracionaram-se os pontos reparados sempre da porção inferior da orelha para porção superior, realizando a tensão do nó de acordo com a necessidade e desta forma aproximou-se a orelha para o local desejado e definiu-se a anti-hélice.
VIII. Reparação do Lóbulo da Orelha:
A reparação do lóbulo da orelha proeminente foi feita como última etapa pela excisão de um triângulo horizontal de pele no lado posterior do lóbulo, colocando-o em posição harmônica de acordo com a nova posição da orelha.
Finalizou-se o procedimento cirúrgico com pontos em U da pele evertendo as bordas em região retroauricular.
IX. Curativo:
Foi realizado com algodão umedecido com soro fisiológico a 0,9%, para moldar a orelha na sua porção anterior. Foi coberto por gaze para auxiliar na proteção e acolchoamento da orelha. Realizou-se, ainda, curativo com “capacete” de atadura, que permaneceu por 48 a 72 horas, sendo trocado no ambulatório da cirurgia plástica por uma faixa para otoplastia com velcro, protegendo a orelha de eventuais traumas e foi mantida por 30 dias, seguido do uso de mais 30 dias somente ao deitar.
RESULTADOS
Um total de 38 pacientes portadores de orelhas em abano foram submetidos à otoplastia, cuja idade variou de 15 a 53 anos, com média de 27,2 anos, sendo 24 do sexo masculino e 14 do sexo feminino.
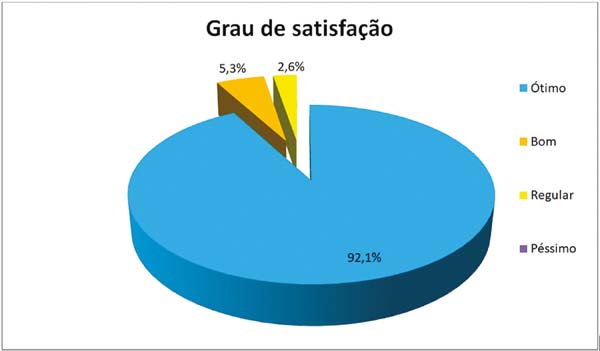
Em relação à satisfação, apenas 1 (2,6%) paciente declarou regular resultado, 2 (5,3%) declararam bom resultado e 35 (92,1%) afirmaram ótimo resultado satisfatório (Figura 5).
Identificamos 16 pacientes que apresentavam somente hipertrofia da concha, 9 pacientes com mal formação da anti-hélice e 13 pacientes apresentavam ao mesmo tempo hipertrofia da concha e mal formação da anti-hélice.
Tivemos como complicação 2 casos (5,2%) de mau posicionamento da orelha, identificada pela queixa do paciente e interesse por novo procedimento para correção da deformidade da orelha externa, e não tivemos nenhum caso de hematoma, infecção, dor, necrose de pele ou extrusão de fio de sutura.
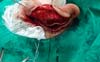
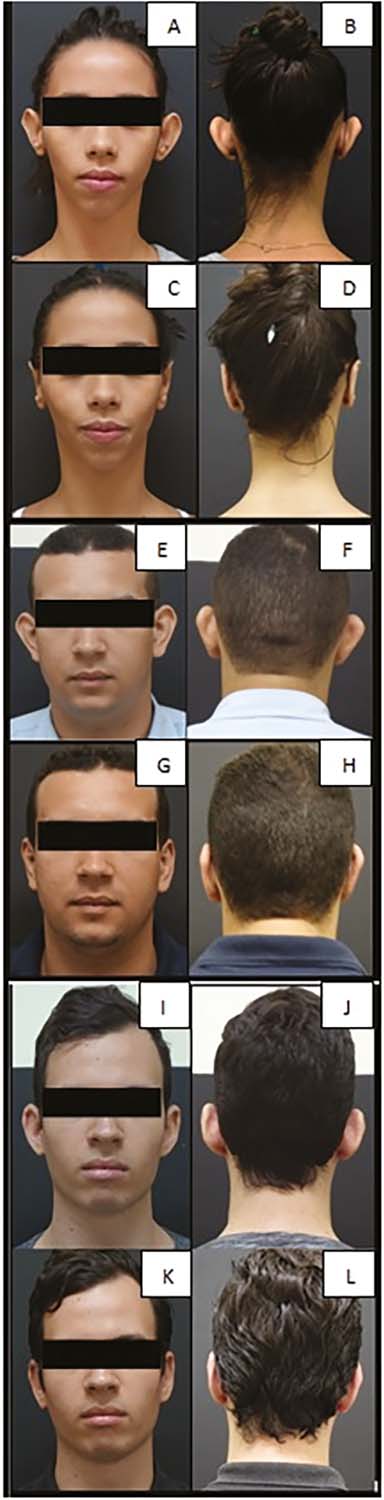
A Figura 6 ilustra alguns pacientes operados pertencentes à casuística.
DISCUSSÃO
Realizou-se a incisão a 3mm do sulco retroauricular, seguida de excisão de 3mm de pele em formato de cunha, evitando assim o excesso de pele retroauricular resultante da redução da cartilagem conchal ressecada, em consonância com Weinzweig7, que afirma que a excisão de pele em região retroauricular é feita para evitar a redundância de pele no sulco.
Realizou-se a combinação de ressecção do excesso de cartilagem conchal com pontos de Furnas na concha e na mastoide, e, desta forma, permitiu-se a ressecção de menor quantidade de concha (3mm), minimizando a deformidade iatrogênica. Grabb & Smith6 afirmam que a excisão da concha de forma isolada pode resultar em deformidade da parede posterior e a utilização isolada de ponto de Furnas pode resultar em correção inadequada, dor, estreitamento do canal auditivo externo e diminuição da profundidade do sulco retroauricular.
Realizou-se somente a raspagem da anti-hélice sem haver incisões na cartilagem nesta região, pois estas incisões relacionam-se a uma incidência maior de complicações, confirmada por Mélega1, que refere que se a cartilagem for incisada uma, duas ou várias vezes, como proposto por muitas técnicas, o resultado final pode apresentar dobras salientes dos fragmentos de cartilagem, resultando em aparência deselegante e desgraciosa.
Optou-se pela formação do sulco cartilaginoso na área da anti-hélice, com pontos transfixantes através da cartilagem (pontos de Mustardé), corrigindo assim cartilagens de consistência amolecida, acrescentando o uso da raspagem para as cartilagens de consistência endurecida, e, desta forma conservadora, sem incisões cartilaginosas, permitiram-se reparos posteriores, quando necessário, confirmado por Pitanguy4, que afirma que a principal vantagem dessa técnica é que qualquer resultado inadequado pode ser corrigido.
Na literatura as taxas de complicações são variáveis, tendo relação direta com a experiência do cirurgião e a técnica empregada. Shiffman8 afirma que as complicações da otoplastia podem ser divididas em categorias precoce e tardia. As complicações precoces ocorrem dentro de horas a dias e incluem hematoma e infecção etc. As complicações tardias manifestam-se em semanas a meses e incluem a insatisfação do paciente, complicações de sutura (por exemplo, granuloma de extrusão), recidiva ou deformidade residual, má cicatrização (queloide e cicatriz hipertrófica) e hipoestesia.
No estudo de Aki et al.9 foram revistos 508 casos de otoplastia, com tática cirúrgica predominante a associação de pontos de Mustardé e Furnas, operados por residentes de cirurgia plástica sob supervisão, com ocorrência de infecção em 5,1% dos casos, seguido pela formação de hematoma em 4,2% e necrose de pele em 2,5%. A complicação tardia mais frequente foi o mau posicionamento, que ocorreu em 11% dos casos, sendo que 3,1% dos pacientes necessitaram de reoperação devido à recidiva. Complicações relacionadas à sutura foram observadas em 6,1% dos casos, extrusão tardia em 4,1% e granuloma em 2%, seguidas por cicatrizes hipertróficas e queloide (3,3%).
Em nosso estudo de 38 pacientes submetidos à otoplastia bilateral a nível ambulatorial e sob bloqueio anestésico local, observamos 2 casos de mau posicionamento da orelha (5,2%) e nenhum caso de infecção. Atribuímos este resultado à assepsia e antissepsia rigorosa no momento da cirurgia e uso de antibiótico terapia com cefadroxil de 12/12h por 7 dias no pós-operatório. Não observamos nenhum caso de hematoma, dor, necrose de pele ou extrusão de fio de sutura.
Propomos ainda novos estudos e que a técnica referida sirva de inspiração para novos trabalhos e maior comparação dos resultados obtidos.
CONCLUSÃO
A técnica apresentada fundamentada nos resultados encontrados e comparados com a literatura, é recomendada para uso universal, fornecendo baixo número de complicações e ótima satisfação pela maioria dos pacientes.
REFERÊNCIAS
1. Mélega JM. Cirurgia plástica fundamentos e arte: princípios gerais. 2ª ed. Rio de Janeiro: Guanabara Koogan; 2011.
2. Neligan PC, Gurtner GC, eds. Cirurgia Plástica: Estética. 3ª ed. Rio de Janeiro: Elsevier; 2015.
3. Franco T. Princípios de cirurgia plástica. 1ª ed. São Paulo: Atheneu; 2002.
4. Pitanguy I. Cirurgia Plástica: Uma visão de sua amplitude. 1ª ed. São Paulo: Atheneu; 2016.
5. Aston SJ, Steinbrech DS, Walden JL. Cirurgia Plástica Estética.1ª ed. Rio de Janeiro: Elsevier; 2011.
6. Grabb WC, Smith JW. Cirurgia Plástica. 6ª ed. Rio de Janeiro: Guanabara Koogan; 2009.
7. Weinzweig P. Plastic Surgery Secrets Plus. 2nd ed. Philadelphia: Mosby Elsevier; 2010.
8. Shiffman AM, ed. Advanced Cosmetic Otoplasty: Art, Science, and New Clinical Techniques. 1st ed. Berlin Heidelberg: Springer Verlag; 2013.
9. Aki F, Sakaem E, Cruz DP, Kamakura L, Ferreira MC. Complicações em otoplastia: revisão de 508 casos. Rev Bras Cir Plást. 2006;21(3):140-4.
1. Hospital Universitário Walter Cantídio,
Universidade Federal do Ceará, Fortaleza, CE, Brasil.
2. Sociedade Brasileira de Cirurgia Plástica, São
Paulo, SP, Brasil.
Endereço Autor: Rogerio de Oliveira
Ribeiro
Av. General Osório de Paiva, nº 857, Apto 810-A - Parangaba
Fortaleza, CE, Brasil CEP 60720-015
E-mail: roimed@yahoo.com.br



 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter