

Original Article - Year 2009 - Volume 24 -
Polyurethane-coated silicone breast implants: evaluation of 14 years experience
Próteses mamárias revestidas com poliuretano: avaliação de 14 anos de experiência
ABSTRACT
Introduction: The breast augmentation surgeries using silicone implants have an important position in the global statistics about aesthetic and reconstructive procedures. The use of poliurethane covered breast implants represents a medical advance, since its use presents very low rates of capsular contracture and provides more satisfactory long lasting outcomes. Objective: The purpose of this study is to demonstrate the author's experience in the last 14 years. The study of the advantages and disadvantages of using this kind of prothesis are analysed as well as its complications and results. Some surgical details like volume choice and size pocket previous demarcation are both commented. Method: This paper is a retrospective analysis of 350 cases divided in three groups in various post operative fases showing the evolution of these patients and their relation regarding to complications. Results: The immediate and long lasting outcomes are highly satisfactory with fast recovery and low incidence of complications. Conclusion: The use of poliurethane coated silicone implants despite of a more laborious manipulation is an excellent indication for primary breast augmentation, mastopexies, reconstructions and secondary cases in patients with severe capsular contractions.
Keywords: Breast/surgery. Breast implantation. Prosthesis implantation.
RESUMO
Introdução: As cirurgias para aumento das mamas com uso de implantes de silicone ocupam posição de destaque nas estatísticas mundiais. O advento das próteses mamárias recobertas com poliuretano trouxe um grande avanço médico nestes procedimentos, já que sua principal característica é o baixo índice de contratura capsular, proporcionando, assim, resultados mais estáveis e duradouros. Objetivo: O propósito deste estudo é demonstrar a experiência do autor com este tipo de implante nos últimos 14 anos. As vantagens e desvantagens de seu uso são analisadas, assim como as complicações, intercorrências e resultados. Alguns detalhes táticos da técnica cirúrgica, como escolha do volume e demarcação prévia da extensão da loja receptora, também são apresentados. Método: Um levantamento retrospectivo de 350 casos, divididos em três grupos de tempo pós-operatório, demonstra a evolução das pacientes com relação a estas intercorrências e complicações imediatas e tardias. Resultados: Os resultados pós-operatórios, tanto precoces como a longo prazo, são altamente satisfatórios, de rápida recuperação e baixo índice de complicações. Conclusão: O uso de próteses mamárias preenchidas com silicone coesivo e revestidas com película de poliuretano, apesar da maior dificuldade de manipulação, tem se mostrado uma excelente indicação para uso em aumento mamário, reconstruções, mastopexias e cirurgias secundárias, com contraturas capsulares graves.
Palavras-chave: Mama/cirurgia. Implante mamário. Implante de prótese.
Desde o seu advento, as próteses mamárias de silicone introduzidas no arsenal da cirurgia plástica, idealizadas na década de 1960 por Cronin e Gerow¹, têm passado por inúmeras modificações, quer no aspecto industrial, quer nas táticas cirúrgicas, no sentido de minimizar os efeitos adversos e maximizar os resultados obtidos.
Continuamente, as variações de densidade do gel, as barreiras de proteção para reduzir a transudação, assim como formatos e volumes, têm sido também modificados. A nosso ver, o mais avançado progresso nas últimas décadas foi o do revestimento de poliuretano vulcanizado na superfície dos implantes, que determinou uma efetiva redução nos índices de retração capsular, considerado o principal efeito adverso no uso dos implantes mamários de silicone. Segundo seu fabricante (Silimed - Rio de Janeiro, Brasil), são próteses lisas de todas as formas e volumes que passam por um processo de vulcanização com a espuma de poliuretano (Figura 1).
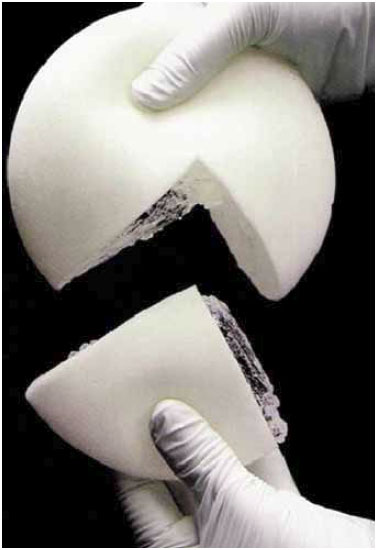
Figura 1 - Prótese mamária com gel coesivo e superfície com espuma de poliuretano.
A literatura2-12 tem registrado índices médios de 1% de contratura capsular em pacientes portadores de implantes com cobertura de poliuretano. Em nossa revisão de 350 casos pudemos constatar que somente três pacientes apresentaram contraturas grau lll de Baker13-15, o que significaria uma proporção de 0,86% dos casos operados.
Estes índices têm incentivado o seu uso entre os cirurgiões plásticos, não somente nos casos primários de aumento mamário, como nas mastopexias, reconstruções mamárias, assim como também nos casos secundários e terciários com contraturas de todos os tipos.
O uso sistemático de implantes revestidos com poliuretano já foi alvo de uma polêmica mundial no meio científico, a partir de uma nota publicada pelo Food and Drug Administration (FDA) nos anos 90. Solicitava a suspensão temporária da venda deste produto pelos fabricantes norte-americanos, com a alegação de que o uso do poliuretano seria potencialmente cancerígeno, segundo pesquisas realizadas em animais de laboratório. Porém, estes dados não foram cientificamente comprovados, e, no ano de 1995, após minuciosos estudos e pesquisas laboratoriais, e ainda apoiado na experiência clínica de dezenas de cirurgiões ao redor do mundo, o FDA16 retrocedeu na sua decisão, liberando sua comercialização por meio de uma declaração pública, onde afirma: "...estes implantes com cobertura de poliuretano são seguros e baixíssimas concentrações de TDA foram encontradas na urina destas pacientes...".
Um retrospecto de inúmeras publicações científicas, tendo como autores cirurgiões de grande reputação no meio científico internacional, permite uma avaliação muito precisa quanto a seu uso e acompanhamento a longo prazo, enfatizando, todos, a drástica redução dos índices de contratura capsular2-12,17-21.
Diverso dos demais implantes quanto a seu processo de adaptação à loja receptora, as próteses revestidas com poliuretano apresentam as seguintes características: (1) elevada adesividade ao tecido mamário e aos tecidos adjacentes; (2) intensa resposta celular do organismo frente a sua presença como corpo estranho; (3) um processo peculiar de degradação do poliuretano; (4) singular formação da cápsula ao redor do implante.
A reação conhecida como processo de biodegradação do poliuretano gera uma gama de subprodutos conhecidos, tais como: Poliéster e TDI (toluenodiisocianato) onde, este último, por sua vez se dissocia em MDA (metilenodianilina) e 2-4TDA (toluenodiamina).
Este subproduto 2-4TDA foi, durante algum tempo, considerado cancerígeno após estudos realizado com roedores. As conclusões demonstraram ser este risco desprezível para espécie humana. Afirma a monografia produzida por Kerrigan6: "... com base em nossas investigações sobre a prótese mamária de cobertura de poliuretano, podemos afirmar que não encontramos nenhuma prova que sugerisse ser esta prótese um produto perigoso para uso interno em cirurgia. Ao contrário, os dados apresentados na literatura sugerem que este implante reduz sensivelmente a morbidade para as pacientes e a necessidade de cirurgias secundárias...".
Outro detalhe de fundamental importância foi a acentuada diminuição dos índices de contratura capsular. Segundo estudos realizados por vários autores3-5,10-12,20,21, este fato se deve a duas causas fundamentais: a primeira de ordem física, onde a superfície irregular do implante tende à formação de um padrão não linear de fibrose cicatricial ao seu redor, impedindo assim a contratura esférica deformante; a segunda, de ordem biológica, onde ocorre intensa reação inflamatória de corpo estranho, que se caracteriza pela presença de células gigantes e macrófagos com fagocitose ativa que envolvem inúmeros fragmentos de poliuretano, e, assim formam milhares de microcápsulas ao redor do implante sem poder de coalescência e, portanto, não atuam sinergicamente, impedindo igualmente a formação da contratura capsular.
MÉTODO
Foram estudadas 350 pacientes entre os anos de 1995 e 2008, por meio da análise de seus prontuários. Destas, 293 pacientes foram casos primários de aumento mamário e 57 casos secundários apresentando as mais variadas queixas. Dentre estes casos secundários, 45 apresentaram retração fibrosa capsular graus III e IV de Baker e eram portadoras de próteses mamárias com outro tipo de superfície e com pós-operatório que variava de 1 a 21 anos.
Técnica operatória
Na avaliação do volume dos implantes, temos utilizado moldes de plástico com medidas preestabelecidas com o formato ovóide, que são adaptadas sobre as mamas. Simulam o volume que pode ser avaliado pela paciente durante a entrevista inicial, servindo também para visualização das assimetrias de forma e volume (Figura 2).
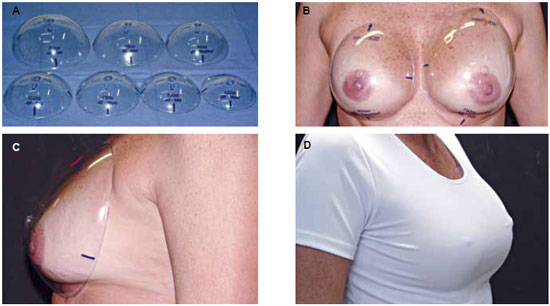
Figura 2 - A, B e C: Modelos ovóides de material plástico transparente com diversas dimensões utilizados para avaliação volumétrica do aumento das mamas. D: Quando vestindo uma blusa justa permite avaliar com maior precisão o volume desejado para os implantes.
A anestesia de rotina é sempre peridural, combinada com leve sedação. A anestesia geral e a local com sedação são empregadas quando necessário. Uma infiltração composta de solução salina e adrenalina na concentração 1/200.000 é realizada no espaço retromamário.
Duas demarcações cutâneas verticais e paralelas, a primeira ao longo da linha médio-esternal e a segunda na médio-clavicular, juntamente com o posicionamento do sulco mamário, delimitam a posição no tórax. Segue a demarcação da projeção cutânea da prótese sobre a região mamária. Esta manobra é complementada com pontos de injeção transcutânea, com azul de metileno, no tecido adiposo numa seringa de insulina para delimitar os limites de dissecção da bolsa para o implante da prótese, sempre cerca de 1 a 2 cm além de seus limites (Figura 3).
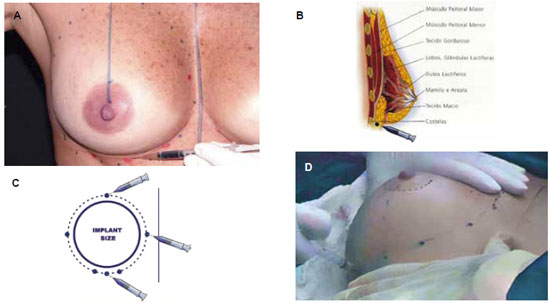
Figura 3 - A: Duas linhas verticais e paralelas, uma médio-esternal e a outra médio-clavicular orientam a centralização da prótese no novo cone mamário. B e C: Aspectos esquemáticos da demarcação cutânea com duas linhas concêntricas, a interna situada na borda da prótese, e a externa, cerca de 1 a 2 cm da anterior, pontos de injeção de azul de metileno demarcam o tecido adiposo subjacente no limite de dissecção.
D: Delimitação da área a ser manipulada.
A via de acesso preferencial tem sido a periarolar inferior, estando vinculada ao diâmetro das aréolas, ao volume das próteses e ainda, por vezes, ao desejo das pacientes (Figura 4). A nossa segunda opção é o sulco inframamário, sendo a via axilar utilizada somente nos casos de exceção.
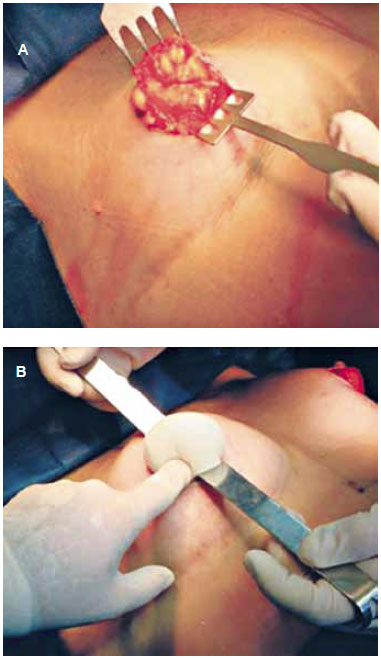
Figura 4 - A: Detalhe transoperatório da via de acesso periareolar inferior. B: Prótese sendo inserida pela via de acesso periareolar.
A dissecção retroglandular subfascial no segmento superior deverá ser ligeiramente maior que o diâmetro do implante. A fáscia peitoral é alcançada após transfixarmos a glândula mamária na altura do limite inferior da aréola. A partir deste ponto é realizado um descolamento superior e lateral. A porção inferior é descolada no espaço retromamário até o limite do novo sulco. A gordura tingida com azul de metileno determina os limites da dissecção (Figura 5).
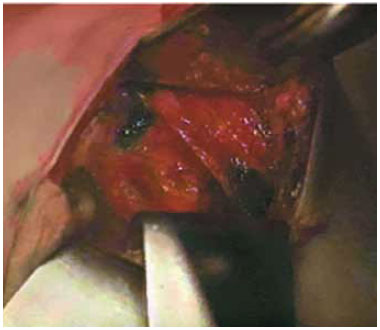
Figura 5 - Demarcação pré-operatória tinge a gordura com azul de metileno e determina os limites da dissecção.
As suturas finais são realizadas por planos anatômicos, com fios de nylon 3-0 para glândula, vicryl 4-0 para o tecido subdérmico e, por fim, sutura intradérmica contínua com fio de nylon 4-0, que será removida após 20 dias. Drenos de sucção serão utilizados somente em casos de exceção. Curativo compressivo com sutiã modelador e chumaços de algodão terminam o procedimento.
RESULTADOS
Com relação ao tempo de evolução, pudemos acompanhar 90% (315) das pacientes até o 6º mês, quando de sua alta provisória. Destas, 12,07% (38) retornaram entre o 1º e o 5º ano e 5,40% (17) foram revistas entre o 5º e o 14º ano.
O primeiro grupo, que foi acompanhado de 0 a 6 meses, apresentou as seguintes complicações ou intercorrências relacionadas à cirurgia:
O segundo grupo que pode ser acompanhado entre o 1º e o 5º ano apresentaram as seguintes características:
Dentre as pacientes que retornaram entre o 5º e o 14º ano:
As Figuras 6, 7 e 8 ilustram os aspectos obtidos com estes procedimentos.
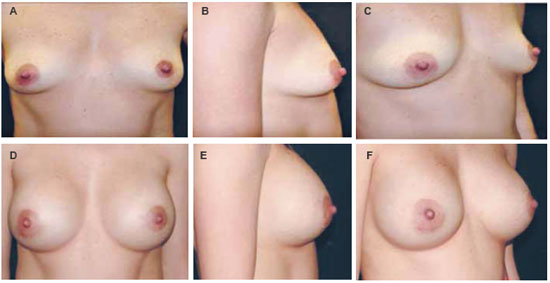
Figura 6 - A, B e C: Paciente com 29 anos, vista anterior perfil e lateral apresentando hipomastia moderada sem ptose e com pequena assimetria de forma e volume. D, E e F: Pós-operatório de 5 meses com próteses de 285 cc à direita e 305 cc à esquerda, perfil alto.
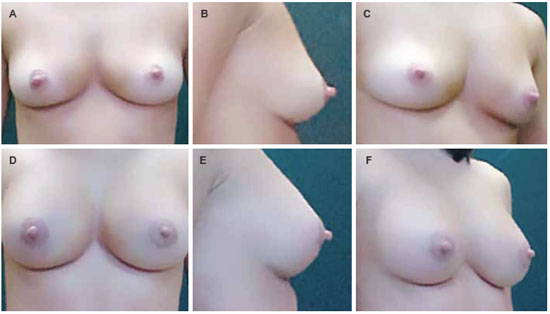
Figura 7 - A, B e C: Paciente com 35 anos de idade vista anterior, perfil e lateral do pré-operatório
apresentando normomastia e discreta ptose. D, E e F: Pós-operatório de 6 meses com próteses de 195 cc e perfil alto,
demonstrando melhora estética evidente.
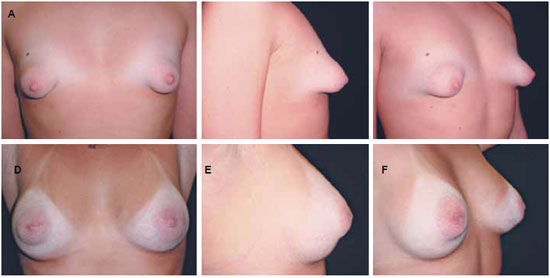
Figura 8 - A, B e C: Paciente com 21 anos de idade, vista anterior, perfil e lateral do pré-operatório apresentando hipomastia e mamas tuberosas. D, E e F: Pós-operatório de 12 meses com implantes de 285 cc, perfil alto, sem nenhum tratamento específico no complexo aréolo-papilar, porém com resolução estética do problema.
DISCUSSÃO
Os implantes com coberta de poliuretano são de mais difícil manipulação pela própria textura aveludada. Sua penetração através de pequenas vias de acesso, assim como o seu posicionamento na bolsa dissecada, obriga cuidados maiores, dentre os quais a elaboração de uma bolsa maior do que o diâmetro da prótese. O seu deslizamento e a sua acomodação requerem ainda maior atenção para evitar dobras na sua borda que possam ser visíveis e/ou palpáveis, particularmente nas pacientes magras. As demarcações na pele com azul de metileno no limite da próteses, seguida de injeções transfixantes situadas cerca de um a dois cm fora desta linha para tingir a gordura abaixo, servem como referência para orientar os limites de dissecção. Sua característica de adesividade aos planos circunvizinhos também não permite qualquer tentativa de mobilização posterior, sendo portanto este processo de acomodação delicado, minucioso e definitivo. Durante o descolamento da glândula mamária, por qualquer via de acesso, quando alcançamos os pontos coloridos em azul, esses serão os limites de dissecção. Estaremos assim confeccionando uma loja sempre de dimensões adequadas ao tamanho do implante a ser introduzido equidistante do complexo aréolo-mamilar e posicionando com maior precisão o novo sulco mamário, evitando assim distorções de posição da prótese. Sem dúvida, uma eventual substituição no período pós-operatório imediato será mais trabalhosa e difícil, se comparado a outros tipos de implantes.
A nossa rotina compreende o uso profilático de antibióticos a base de cefalosporina 1 g endovenosa, de 6 em 6 horas, com início antes da cirurgia e mantida a via endovenosa por 24 horas. A antibioticoterapia permanece por mais 5 dias oralmente.
O período pós-operatório é marcado por uma certa tensão e estiramento da pele, tornando-se queixa comum a "sensação" da presença do implante durante os primeiros 30 dias. Pudemos avaliar que o grau de naturalidade da forma e maciez ao tato é evolutivo e gradual, podendo atingir até o 3º ou 4º mês. O uso de modelador justo, mas não apertado, repouso e limitação do movimento dos membros superiores, antibióticos, antiinflamatórios não hormonais e analgésicos, se necessário, faz ainda parte da conduta pós-operatória.
Também não indicamos qualquer tentativa de mobilização do implante por meio de massagem local, pois devido à característica de adesividade da prótese aos tecidos circunvizinhos, esta se tornará inócua. A liberação para as atividades habituais ocorre no final da 3ª semana pós-operatória ficando, no entanto, vedada a exposição solar e esportes até o 40º dia pós-operatório.
Intercorrências e complicações
Dentre as complicações pós-operatórias, tivemos dois casos de infecção unilateral, sendo identificado Staphylococus epidermitis. Nestes casos, o implante foi retirado, a infecção debelada e a paciente reoperada 6 meses após. Foram detectados 3 casos de seroma no período entre o 2º e 3º meses pós-operatório, confirmados por ultra-sonografia mamária. Tratados com punção transcutânea utilizando-se cânula fina e romba, tiveram boa resolução. Dois casos de hematoma de médio volume no pólo superior foram tratados por aspiração transincisional. Cinco casos de "rush" cutâneo ocorrido nos primeiros 15 dias foram solucionados com o uso de corticosteróides sistêmicos. E, por fim, detectamos três casos de contratura capsular unilateral, grau III de Baker. Estas pacientes foram reoperadas e submetidas a capsulotomia radial, com ampliação da cavidade e colocação de novo implante.
CONCLUSÃO
Temos usado este tipo de implante há 14 anos, para casos de aumento do volume mamário, mastopexias que requeiram uso de implantes e reconstruções mamárias, com excelentes resultados. Porém, a mais notável indicação para o seu uso foi em pacientes que apresentavam retração fibrosa capsular grave decorrente do uso de implantes de silicone com outros tipos de superfícies (Figura 9).
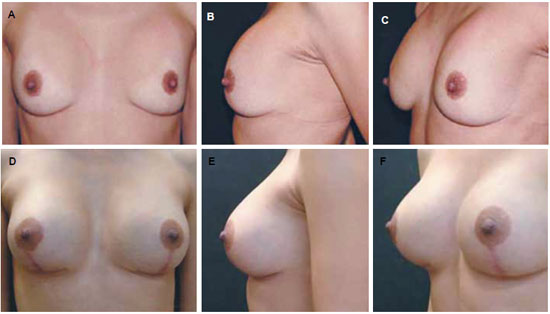
Figura 9 - A, B e C: Paciente com 43 anos de idade, vista anterior, perfil e lateral do pré-operatório, submetido a prévio implante mamário com contratura a grau III de Baker. D, E e F: Pós-operatório de 4 meses com troca de próteses de 285 cc, perfil alto, tendo sido realizada capsulotomia e mastopexia.
A sistemática utilizada nos permitiu minimizar as intercorrências e/ou complicações pós-operatórias, atingindo assim bons resultados na grande maioria dos casos.
A naturalidade do efeito estético, a maciez ao tato - que é progressivo e altamente satisfatório -, e o baixo índice de complicações são características extremamente positivas dos implantes recobertos com poliuretano. Em que pese maior cuidado na confecção da loja que vai receber o implante, um processo mais trabalhoso na sua colocação ou uma eventual retirada precoce, os resultados obtidos superam, em muito, estas dificuldades, justificando o seu uso corrente tanto nas cirurgias estéticas quanto nas reparadoras.
REFERÊNCIAS
1. Cronin TD, Gerow F. Augmentation mammaplasty: a new (natural feel) prosthesis. In: Transactions of the Third International Congress of Plastic Surgery. Amsterdam: Excerpta Medica; 1964. p.41-9.
2. Gasperoni C, Salgarello M, Gargani G. Polyurethane-covered mammary implants: a 12-year experience. Ann Plast Surg. 1992;29(4):303-8.
3. Hester TR Jr, Cukic J. Use of stacked polyurethane-covered mammary implants in aesthetic and reconstructive breast surgery. Plast Reconstr Surg. 1991;88(3):503-9.
4. Hester TR Jr, Nahai F, Bostwick J, Cukic J. A 5-year experience with polyurethane-covered mammary prostheses for treatment of capsular contracture, primary augmentation mammoplasty, and breast reconstruction. Clin Plast Surg. 1988;15(4):569-85.
5. Hester TR Jr, Ford NF, Gale PJ, Hammett JL, Raymond R, Turnbull D, et al. Measurement of 2,4-toluenediamine in urine and serum samples from women with Meme or Replicon breast implants. Plast Reconstr Surg. 1997;100(5):1291-8.
6. Kerrigan CA. Report on the Meme breast implant. Montreal: McGill University;1989.
7. Melmed E. Polyurethane implants: a 6-year review of 416 patients. Plast Reconstr Surg. 1988;82(2):285-90.
8. Pitanguy I, Brentano J, Castro Ramalho M. Implante de silicone gel com revestimento de poliuretano. Rev Bras Cir. 1990;80:119.
9. Rebello C. Mamoplastia de aumento com próteses mamárias de silicone revestidas de poliuretano. Rev Bras Cir Plast. 1993;8:58.
10. Vázquez G. A ten-year experience using polyurethane-covered breast implants. Aesthetic Plast Surg. 1999;23(3):189-96.
11. Vázquez G. Modification of the anatomic silicone gel implant with polyurethane cover. Cir Plast Iberolatin-amer. 2005;31:193-8.
12. Vázquez G, Pellón A. Polyurethane-coated silicone gel breast implants used for 18 years. Aesthetic Plast Surg. 2007;31(4):330-6.
13. Baker JL Jr. Cassification of spherical contractures. Presented at the Aesthetic Breast Symposium; Scottdale, Arizona; 1975.
14. Baker JL Jr, Bartels RJ, Douglas WM. Closed compression technique for rupturing a contracted capsule around a breast implant. Plast Recontr Surg. 1976;58(2):137-41.
15. Baker DE, Retsky MI, Schultz S. "Bleeding" of silicone from bag-gel breast implants, and clinical relation to fibrous capsule reaction. Plast Reconstr Surg. 1978;61(6):836-41.
16. Food and Drug Administration (FDA). Update: Study of TDA released from polyurethane foam-covered breast implants. 1995; June 27.
17. Ashley FL. A new type of breast prosthesis: preliminary report. Plast Reconstr Surg. 1970;45(5):421-4.
18. Ashley FL. Further studies on the natural-Y breast prosthesis. Plast Reconstr Surg. 1972;49(4):414-9.
19. Smahel J. Tissue reactions to breast implants coated with polyurethane. Plast Reconstr Surg. 1978;61(1):80-5.
20. Brand GK. Polyurethane-coated silicone implants and the question of capsular contracture. Plast Reconstr Surg. 1984;73(3):498.
21. Brand KG. Foam-covered mammary implants. Clin Plast Surg. 1988;15(4):533-9.
1. Cirurgião plástico, Membro Titular da Sociedade Brasileira de Cirurgia Plástica.
Correspondência para:
Arnaldo Lobo Miró
Alameda D. Pedro II, 749 - Batel
Curitiba, PR, Brasil - CEP 80420-060
E-mail: arnaldomiro@clinicamiro.com.br
Trabalho realizado na Clínica de Cirurgia Plástica e Reparadora Dr. Arnaldo Miró, Curitiba, PR.
Artigo recebido: 9/3/2009
Artigo aceito: 10/7/2009


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter