

Original Article - Year 2010 - Volume 25 -
Deep venous thrombosis prophylaxis protocols comparative study: a new proposal
Estudo comparativo entre protocolos para profilaxia da trombose venosa profunda: uma nova proposta
ABSTRACT
Background: Compare Davison-Caprini (American) and Sandri (Brazilian) protocols for deep vein thrombosis (DVT) prophylaxis, suggesting a new protocol, more comprehensive and applicable. Method: A prospective study was conducted over a year, including 212 patients, comparing the protocols on DVT stratification risk, and the type of prophylaxis indicated. A new protocol was proposed, applied and compared to the previous. Results: The new protocol, modified Sandri, restricts the heparin to a select group of patients, similar to the American protocol, and remains suitable for both aesthetic and reconstructive surgery. Conclusions: The low adhesion of plastic surgeons to the routine use of DVT prophylaxis reflects lack of information concerning this topic. The Sandri modified protocol seeks improvement on the understanding and applicability of DVT prophylaxis in plastic surgery.
Keywords: Venous thrombosis/prevention & control. Embolism and thrombosis/prevention & control. Plastic surgery.
RESUMO
Introdução: O artigo compara os protocolos Davison-Caprini (americano) e Sandri (brasileiro) para profilaxia da trombose venosa profunda (TVP), buscando a elaboração de um novo protocolo, mais abrangente e aplicável. Método: Foi realizado um estudo prospectivo, durante um ano, abrangendo 212 pacientes, comparando os protocolos quanto à estratificação de risco de TVP, e ao tipo de profilaxia indicado. Um novo protocolo foi proposto, aplicado e comparado aos anteriores. Resultados: Obteve-se um novo protocolo, denominado Sandri modificado, que restringe a heparina a um grupo seleto de pacientes, semelhante ao americano, mantendo-se adequado tanto para cirurgias estéticas quanto reparadoras. Conclusões: A baixa adesão, por parte dos cirurgiões plásticos, ao uso rotineiro da profilaxia de TVP, espelha a escassez de informação sobre o tema. O protocolo Sandri modificado busca melhorar a compreensão e a aplicabilidade da profilaxia da TVP na cirurgia plástica.
Palavras-chave: Trombose venosa/prevenção & controle. Embolia e trombose/prevenção & controle. Cirurgia plástica.
A realidade atual nos traz uma busca constante pela perfeição técnica e maior segurança nos procedimentos. A trombose venosa profunda (TVP) e a embolia pulmonar (EP) permanecem como inimigos oportunistas que, pela baixa incidência, por vezes levam o cirurgião plástico a menosprezar os riscos.
Não existe uma incidência de TVP em cirurgia plástica que represente de forma fidedigna todo o conjunto de cirurgias, mas sim, estimativas de risco, específicas para cada tipo de procedimento. Segundo dados da literatura, a incidência de TVP no lifting facial é 0,35%1, na lipoaspiração é 0,6%2, em abdominoplastias é cerca de 1,3%3,4 (abdominoplastia circunferencial e a associada a cirurgia intra-abdominal apresentam incidência de TVP, respectivamente, de 3,4 e 2,17%)5 e no retalho transverso do músculo reto abdominal (TRAM) monopediculado é 1,3%6. Em relação à EP, a incidência também não é definida: no lifting facial é estimada em 0,14%1, em abdominoplastias, 0,8%3 (se associado a outras cirurgias, varia de 1,1%7 a 6,6%8), na lipoaspiração, 1,1%2, e no retalho TRAM varia de 0,7 a 18,8%9,10.
Estudos atuais americanos concluíram que apenas a minoria dos cirurgiões plásticos usa a profilaxia de TVP de forma rotineira1,11. Buscando um protocolo de profilaxia que incluísse os pacientes de cirurgia plástica, em 2001, o American College of Chest Physicians (ACCP), no Consenso da Sexta Conferência em Terapia Antitrombótica, publicou uma ampla discussão sobre profilaxia de TVP e estratificou quatro categorias de risco, baseadas em idade, quadro clínico e fatores de risco11. Com base nesta publicação, e nos estudos de Caprini et al.12, Davison et al. 13 desenvolveram um algoritmo para profilaxia de TVP em cirurgia plástica baseado em fatores de risco. Este protocolo, denominado Davison- Caprini, é considerado como grau 2C de recomendação pelo ACCP14. Trata-se do maior grau de recomendação que pode ser atribuído a dados não procedentes de estudos controlados e randomizados. Recentemente, foi demonstrada sua eficiência na estratificação de risco de TVP, onde 89,5% dos eventos tromboembólicos ocorreram em pacientes arrolados no grupo de risco muito alto15.
No Brasil, tem-se o protocolo de profilaxia publicado, em 2005, por Sandri16, que também exibe condutas baseadas em estratificação de risco.
No presente estudo, o objetivo foi comparar os protocolos brasileiro e americano para profilaxia da TVP, ressaltando suas semelhanças e disparidades, buscando um novo protocolo, mais abrangente e aplicável.
MÉTODO
Foi realizado um estudo prospectivo, no período de março de 2007 a março de 2008, onde foram incluídos, consecutivamente, os pacientes submetidos à cirurgia plástica, estética e reparadora, no centro cirúrgico do Hospital das Clínicas da Faculdade de Medicina de Botucatu, Universidade Estadual Paulista (UNESP).
Todos os pacientes foram devidamente orientados e assinaram um termo livre e esclarecido, no qual consentiam com o protocolo de pesquisa, cujo formulário para coleta de dados está demonstrado no Anexo 1.
Tomou-se como critério de exclusão a recusa em participar do protocolo de pesquisa, bem como a discordância com o termo de consentimento.
A coleta dos dados foi realizada na véspera da cirurgia, tendo sido iniciada após aprovação pelo Comitê de Ética em Pesquisa (282/2007).
De acordo com o protocolo Sandri, os pacientes são classificados como risco baixo (caso a soma dos fatores de risco seja 0 ou 1), moderado (2, 3 ou 4), e alto (maior que 4), estando a profilaxia medicamentosa indicada nos riscos moderado e alto16.
Segundo as recomendações do protocolo americano de Davison-Caprini, os pacientes são classificados como risco baixo (caso a soma dos fatores de risco for 0 ou 1), moderado (2), alto (3 e 4) e muito alto (maior que 4), estando indicada a profilaxia medicamentosa apenas no risco muito alto13.
Como o protocolo Davison-Caprini apresenta um grupo a mais na estratificação de risco (o risco muito alto), separamos os dois protocolos em grupos que permitissem comparação, ou seja, de acordo com a indicação ou não da profilaxia medicamentosa. Sendo assim, cada protocolo foi dividido em dois grupos (Tabela 1):
Os pacientes foram avaliados quanto à estratificação de risco de TVP, pelos protocolos brasileiro e americano, observando-se as diferenças quanto à sua faixa de risco, e, consequentemente, quanto ao tipo de profilaxia indicado.
Com base nos resultados desta análise, foi proposto um novo protocolo (Sandri modificado), pelo qual os pacientes foram reavaliados, segundo suas categorias de indicação de tromboprofilaxia, e comparados aos resultados dos outros dois protocolos (Davison-Caprini e Sandri), expondo suas diferenças e possíveis vantagens.
Para análise estatística foram usados os testes estatísticos de quiquadrado e Fisher, considerando como nível de significância p<0,05.
RESULTADOS
No total foram avaliados 212 pacientes, sendo 28,3% do sexo masculino e 71,7% do sexo feminino, e idade média de 33,9 anos, com a mesma variando entre 1 dia (correção de mielomeningocele) e 101 anos (ressecção de carcinoma espinocelular de pavilhão auricular).
Quanto ao tipo de cirurgia realizada, 107 (50,47%) foram de cunho estético e 105 (49,53%), reparador.
De acordo com o protocolo Sandri, 29,72% dos pacientes foram classificados no grupo de baixo risco, 61,32%, no moderado, e 8,96%, no alto risco. Quando esses pacientes foram avaliados segundo o protocolo Davison-Caprini, 0,47% foram considerados de baixo risco, 42,45% de risco moderado, 47,17% de alto risco e 9,91% apresentaram risco muito alto para complicações tromboembólicas (Figura 1).
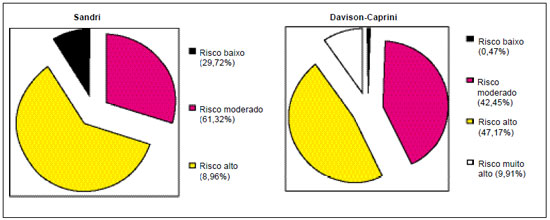
Figura 1 - Distribuição dos pacientes, segundo o grupo de risco, pelos protocolos Sandri e Davison-Caprini.
Comparando os dois protocolos sob o ponto de vista da indicação ou não da profilaxia medicamentosa, observou-se que, de acordo com o protocolo brasileiro (Sandri), 70,28% dos pacientes teriam indicação de heparina profilática (riscos moderado e alto), enquanto que, seguindo o protocolo americano (Davison-Caprini), apenas 9,91% a teriam (risco muito alto). Essa diferença foi significativa (p<0,01).
Analisando cirurgias estéticas e reparadoras separadamente, verificamos que, de acordo com o protocolo brasileiro, 79,4% das cirurgias estéticas e 60,9% das reparadoras receberiam a profilaxia medicamentosa, e que, de acordo com o americano, a receberiam apenas 1,86% das cirurgias estéticas e 18,09% das reparadoras. Essa diferença também foi estatisticamente significativa, com p<0,01 (Figura 2).
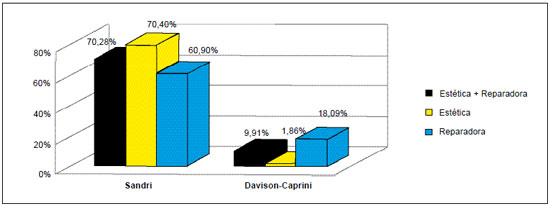
Figura 2 - Porcentagem de cirurgias com indicação de profilaxia medicamentosa, segundo os protocolos Sandri e Davison-Caprini.
Foi realizada, então, uma avaliação do protocolo brasileiro, considerando a indicação de profilaxia medicamentosa apenas para o grupo de alto risco (em detrimento do grupo de risco moderado). Observou-se que, neste caso, a heparinoterapia profilática seria administrada em 8,96% dos pacientes. Esta porcentagem não presenta diferença estatística (p=0,86) se comparada ao protocolo americano, o qual indica a medicação para 9,91% dos pacientes (Figura 3).
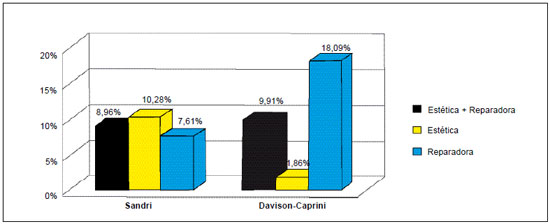
Figura 3 - Porcentagem de cirurgias com indicação de profilaxia medicamentosa, segundo os protocolos Sandri e Davison-Caprini, considerando, no protocolo Sandri, indicação de heparina apenas para o grupo alto risco.
Mantendo, no protocolo Sandri, a indicação de profilaxia tromboembólica apenas para os pacientes de alto risco, comparou-se os protocolos Sandri e Davison-Caprini considerando separadamente as cirurgias estéticas e reparadoras, e foi visto que o protocolo americano indicaria a profilaxia medicamentosa em apenas 1,86% dos pacientes de cirurgia estética, enquanto o brasileiro em 10,28% (p<0,01). Por outro lado, o protocolo brasileiro indicaria a tromboprofilaxia medicamentosa em apenas 7,61% das cirurgias reparadoras, enquanto o americano em 18,09% (p<0,05) (Figura 3).
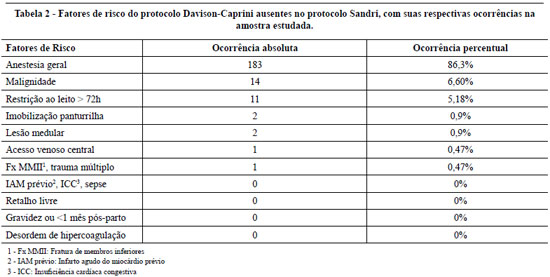
Acrescentaram-se, então, ao protocolo brasileiro, os três fatores de risco exclusivos do protocolo americano, de maior ocorrência nos pacientes: anestesia geral (86,3% dos casos), malignidade (6,6%) e restrição ao leito maior que 72 horas (5,18%) (Tabela 2).
Todos os 212 pacientes foram avaliados por este protocolo modificado, denominado protocolo Sandri modificado ou Sandri M, e observou-se que, a profilaxia medicamentosa estaria indicada para 14,15% dos pacientes, valor que não apresenta diferença estatística quando comparado aos protocolos brasileiro (8,96%) (p=2,3), e americano (9,91%) (p=0,23) (Figura 4).
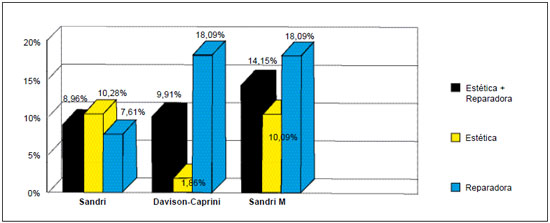
Figura 4 - Porcentagem de cirurgias com indicação de profilaxia medicamentosa, segundo os protocolos da Sandri, Davison-Caprini e Sandri M.
Contudo, considerando cirurgias estéticas apenas, o novo protocolo indica a heparina para 10,28% dos pacientes, de forma que não há diferença estatística em relação ao brasileiro (10,28%) (p=1,0), mas sim em relação ao americano (1,86%) (p<0,05) (Figura 4).
Além disso, abordando apenas as cirurgias reparadoras, o novo protocolo indica a tromboprofilaxia medicamentosa para 18,09% dos pacientes, havendo diferença estatística em relação ao Sandri (7,61%) (p<0,05), e ausência da mesma em relação ao americano (18,09%) (p=1,0) (Figura 4).
DISCUSSÃO
A busca constante pela melhoria de resultados e eliminação de riscos torna necessária a preocupação com as complicações tromboembólicas, que podem aumentar consideravelmente a morbidade e mortalidade no pós-operatório.
O uso da profilaxia incontestavelmente diminui a incidência de TVP17. A profilaxia mecânica, caracterizada por compressão intermitente de panturrilhas, aliada ao uso de meias elásticas e à deambulação precoce, a reduz em até 60%, devendo ser iniciada antes da indução anestésica17.
Por outro lado, a profilaxia química, caracterizada pela heparinoterapia profilática, diminui a incidência de TVP nos segmentos venosos proximais em 78%11.
Apesar de todos esses benefícios da tromboprofilaxia, o ACCP constatou, em seu Consenso da Sexta Conferência em Terapia Anti-Trombótica, que muitos cirurgiões plásticos não usam tromboprofilaxia por acreditarem que a incidência de TVP entre pacientes hospitalizados e naqueles em pósoperatório é tão baixa, que dispensa o uso da profilaxia. Outra possível razão seria a preocupação com sangramentos11.
A respeito do receio de hemorragias, estudos sugerem não haver aumento significativo do risco de sangramento com uso de heparina de baixo peso molecular (HBPM) ou não-fracionada11,18-21, contudo, há um risco ligeiramente maior de pequenos sangramentos com o uso da heparina não-fracionada, se comparada com a de baixo peso molecular11,18. O uso da HBPM como profilaxia seria, inclusive, não recomendado, devido ao maior risco de sangramento, necessidade eventual de monitorização do TTPA (tempo de tromboplastina parcial ativada) e potencial maior de indução de trombocitopenia16,22. A desvantagem da HBPM seria o seu maior custo22.
De acordo com o protocolo Sandri, estaria indicada a profilaxia medicamentosa nos riscos moderado (HBPM na indução se anestesia geral, ou 2h após a anestesia no caso de punção lombar, mantendo dose diária até a deambulação) e alto (HBPM preferencialmente 12h antes da cirurgia, mantendo dose diária até a deambulação)16. Por outro lado, o protocolo Davison-Caprini indicaria a profilaxia medicamentosa com heparina apenas no risco muito alto (enoxaparina 40mg subcutânea, com a 1ª dose após 12h de pós-operatório, e dose diária de manutenção até a deambulação cotidiana)13. Em ambos protocolos, a profilaxia mecânica está sempre indicada, e consiste de compressão pneumática intermitente, mobilização precoce e uso de meias elásticas.
No presente estudo comparativo, constatou-se a significante diferença (Sandri: 70,28%; Davison-Caprini: 9,91%) que os protocolos apresentam quanto à indicação da profilaxia medicamentosa (Figura 2). Esse resultado é consequência da heterogeneidade na categorização de risco dos pacientes entre os dois protocolos estudados, demonstrando a divergência de opiniões a respeito da indicação da profilaxia tromboembólica, particularmente a medicamentosa.
Quando se modifica o protocolo Sandri, indicando a profilaxia medicamentosa apenas para o grupo de alto risco, obtêm-se uma percentagem de indicação da heparina sem diferença estatística em comparação ao protocolo americano (Sandri: 8,96%; Davison-Caprini: 9,91%; p=0,86). Desta forma, os protocolos seriam equivalentes quanto à indicação da tromboprofilaxia (Figura 3).
Analisando os protocolos Sandri (já modificado para profilaxia medicamentosa indicada apenas no grupo de alto risco) e Davison-Caprini, nota-se que o primeiro indica a profilaxia medicamentosa preferencialmente em cirurgias estéticas em detrimento das reparadoras, enquanto o americano a indica mais em cirurgias reparadoras, e pouco em estéticas. Isso ocorre porque o protocolo brasileiro leva em consideração fatores de risco específicos para cirurgia estética, tais como: posição de Fowler, dermolipectomia abdominal ou crural, implante glúteo, de coxa ou panturrilha, lipoaspiração e cirurgias estéticas associadas16. O protocolo americano, em contrapartida, pontua mais as situações clínicas desfavoráveis, presentes com maior frequência nas cirurgias reparadoras, tais como: acesso venoso central, retalho livre, malignidade, sepse e desordem de hipercoagulação13 (Anexo 1).
Buscou-se, então, um protocolo que atendesse de forma mais abrangente, tanto os pacientes submetidos a cirurgias estéticas quanto reparadoras. Optou-se por acrescentar ao protocolo brasileiro os 3 fatores de risco do protocolo americano com maior prevalência nos pacientes estudados: anestesia geral, malignidade e restrição ao leito maior que 72 horas (Tabela 2).
Comparando os resultados deste protocolo modificado (Sandri modificado ou Sandri M) com os protocolos de Sandri e Davison-Caprini, percebe-se sua equivalência com Davison-Caprini na indicação geral da profilaxia medicamentosa (Sandri M: 8,96%; Davison-Caprini: 9,91%; p=0,86), e na indicação da profilaxia medicamentosa em cirurgias reparadoras (Sandri M: 18,09%; Davison-Caprini:18,09%; p=1,0), bem como, nota-se sua equivalência com o protocolo de Sandri na indicação da profilaxia medicamentosa em cirurgias estéticas (Sandri M: 10,28%; Sandri: 10,28%; p=1,0). Dessa forma, essa nova versão do protocolo brasileiro seria equivalente ao americano na indicação geral da profilaxia medicamentosa, eliminando a carência desta indicação em cirurgias reparadoras (presente no Sandri), e em cirurgias estéticas (presente no Davison-Caprini) (Figura 4).
Neste novo protocolo, a HBPM seria aplicada, nos casos indicados, apenas 12h após o procedimento, tal qual o americano. Isto porque, quando administrada no pré-operatório, aumenta levemente o risco de sangramento, se comparada à administração pós-operatória23.
Em suma, o novo protocolo proposto constitui-se do protocolo de Sandri acrescido das seguintes alterações (Figura 5):

Figura 5 - Protocolo Sandri Modificado para profilaxia de TVP.
CONCLUSÃO
Após a comparação entre os protocolos brasileiro e americano para profilaxia da TVP, observou-se que o brasileiro indica a profilaxia medicamentosa em uma parcela significativamente maior de pacientes, quando comparado ao americano, valorizando mais os procedimentos estéticos que os reparadores. Por outro lado, o americano indica a profilaxia química em uma parcela menor de pacientes, destacando, entretanto, mais as cirurgias reparadoras.
O protocolo proposto, Sandri M, mostrou-se equivalente ao protocolo Davison-Caprini na indicação geral da profilaxia medicamentosa e em sua indicação nas cirurgias reparadoras, mantendo-se equivalente ao protocolo Sandri no que se refere à indicação da profilaxia medicamentosa nas cirurgias estéticas, sendo, desta forma, mais abrangente.
Entretanto, estudos controlados e randomizados a respeito da prevalência de complicações tromboembólicas em cirurgias plásticas estéticas e reparadoras serão necessários para se verificar a validade desta nova proposta na prevenção de tais complicações.
REFERÊNCIAS
1. Reinisch JF, Bresnick SD, Walker JW, Rosso RF. Deep venous thrombosis and pulmonary embolus after face lift: a study of incidence and prophylaxis. Plast Reconstr Surg. 2001;107(6):1570-7.
2. Albin R, de Campo T. Large-volume liposuction in 181 patients. Aesthetic Plast Surg. 1999;23(1):5-15.
3. Grazer FM, Goldwyn RM. Abdominoplasty assessed by survey, with emphasis on complications. Plast Reconstr Surg. 1977;59(4):513-7.
4. van Uchelen JH, Werker PM, Kon M. Complications of abdominoplasty in 86 patients. Plast Reconstr Surg. 2001;107(7):1869-73.
5. Hatef DA, Trussler AP, Kenkel JM. Procedural risk for venous thromboembolism in abdominal contouring surgery: a systematic review of the literature. Plast Reconstr Surg. 2010;125(1):352-62.
6. Erdmann D, Sundin BM, Moquin KJ, Young H, Georgiade GS. Delay in unipedicled TRAM flap reconstruction of the breast: a review of 76 consecutive cases. Plast Reconstr Surg. 2002;110(3):762-7.
7. Hester TR Jr, Baird W, Bostwick J 3rd, Nahai F, Cukic J. Abdominoplasty combined with other major surgical procedures: safe or sorry? Plast Reconstr Surg. 1989;83(6):997-1004.
8. Voss SC, Sharp HC, Scott JR. Abdominoplasty combined with gynecologic surgical procedures. Obstet Gynecol.1986;67(2):181-5.
9. Olsson EH, Tukiainen E. Three-year evaluation of late breast reconstruction with a free transverse rectus abdominis musculocutaneous flap in a county hospital in Sweden: a retrospective study. Scand J Plast Reconstr Surg Hand Surg. 2005;39(1):33-8.
10. Spear SL, Ducic I, Low M, Cuoco F. The effect of radiation on pedicled TRAM flap breast reconstruction: outcomes and implications. Plast Reconstr Surg. 2005;115(1):84-95.
11. Broughton G 2nd, Rios JL, Rohrich RJ, Brown SA. Deep venous thrombosis prophylaxis practice and treatment strategies among plastic surgeons: survey results. Plast Reconstr Surg. 2007;119(1):157-74.
12. Caprini JA, Arcelus JI, Reyna JJ. Effective risk stratification of surgical and nonsurgical patients for venous thromboembolic disease. Semin Hematol. 2001;38(2 Suppl 5):12-9.
13. Davison SP, Venturi ML, Attinger CE, Baker SB, Spear SL. Prevention of venous thromboembolism in the plastic surgery patient. Plast Reconstr Surg. 2004;114(3):43E-51E.
14. Guyatt G, Schunemann HJ, Cook D, Jaeschke R, Pauker S. Applying the grades of recommendation for antithrombotic and thrombolytic therapy; the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest. 2004;126(3 Suppl):179S-187S.
15. Hatef DA, Kenkel JM, Nguyen MQ, Farkas JP, Abtahi F, Rohrich RJ, et al. Thromboembolic risk assessment and the efficacy of enoxaparin prophylaxis in excisional body contouring surgery. Plast Reconstr Surg. 2008;122(1):269-79.
16. Sandri JL. Profilaxia do tromboembolismo em cirurgia plástica. In: Carreirão S, Cardim V, Goldenberg D, eds. Cirurgia Plástica - Sociedade Brasileira de Cirurgia Plástica. São Paulo: Atheneu;2005. p.119-25.
17. Nurmohamed MT, Rosendaal FR, Buller HR, Dekker E, Hommes DW, Vandenbroucke JP, et al. Low-molecular-weight heparin versus standard heparin in general and orthopaedic surgery: a meta-analysis. Lancet. 1992;340(8812):152-6.
18. Koch A, Bouges S, Ziegler S, Dinkel H, Daures JP, Victor N. Low molecular weight heparin and unfractionated heparin in thrombosis prophylaxis after major surgical intervention: update of previous meta-analyses. Br J Surg. 1997;84(6):750-9.
19. Newall G, Ruiz-Razura A, Mentz HA, Patronella CK, Ibarra FR, Zarak A. A retrospective study on the use of a low-molecular-weight heparin for thromboembolism prophylaxis in large-volume liposuction and body contouring procedures. Aesthetic Plast Surg. 2006;30(1):86-95.
20. Kim EK, Eom JS, Ahn SH, Son BH, Lee TJ. The efficacy of prophylactic low-molecular-weight heparin to prevent pulmonary thromboembolism in immediate breast reconstruction using the TRAM flap. Plast Reconstr Surg. 2009;123(1):9-12.
21. Geerts WH, Pineo GF, Heit JA, Bergqvist D, Lassen MR, Colwell CW, et al. Prevention of venous thromboembolism: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest. 2004;126(3 Suppl):338S-400S.
22. Warkentin TE, Levine MN, Hirsh J, Horsewood P, Roberts RS, Gent M, et al. Heparin-induced thrombocytopenia in patients treated with low-molecular-weight heparin or unfractionated heparin. N Engl J Med.1995;332(20):1330-5.
23. Hull RD, Brant RF, Pineo GF, Stein PD, Raskob GE, Valentine KA. Preoperative vs postoperative initiation of low-molecular-weight heparin prophylaxis against venous thromboembolism in patients undergoing elective hip replacement. Arch Intern Med. 1999;159(2):137-41.
1. Membro da Sociedade Brasileira de Cirurgia Plástica (SBCP); Cirurgião Plástico do Hospital das Clínicas da Faculdade de Medicina de Botucatu - UNESP..
2. Doutor; Professor Doutor da Disciplina de Cirurgia Vascular da Faculdade de Medicina de Botucatu - UNESP.
3. Fellow da Mayo Clinic, Minnesota; Cirurgião Vascular.
4. Doutorado; Professor Doutor da Disciplina de Cirurgia Plástica da Faculdade de Medicina de Botucatu - UNESP, e membro da SBCP.
Correspondência para:
Jorge Lorenzoni Moulim
Av. Hugo Musso, 2000, apto 701
Vila Velha, ES, Brasil - CEP: 29101-784
E-mail: jorgemoulim@jorgemoulim.com.br
Artigo recebido: 27/6/2010
Artigo aceito: 26/7/2010
Trabalho realizado no Hospital das Clínicas da Faculdade de Medicina de Botucatu - Universidade Estadual Paulista (UNESP), Botucatu, SP, Brasil
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP




 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter