

Original Article - Year 2007 - Volume 22 -
Use of tissue expanders in head and neck reconstructive surgical procedures
Utilização de Expansores Teciduais na Cirurgia Reconstrutora de Cabeça e Pescoço
ABSTRACT
Introduction: One of the greatest challenges in the treatment of scars and defects in the head and neck region occurs in reconstruction in this area. Various techniques and different modalities of reconstructive surgical procedures have been used. The intention of this work is to contribute to the consolidation of the use of tissue expanders as one more viable alternative for selected cases. Objective: To present and evaluate the results of the use of tissue expanders in the reconstruction of defects located in the head and/or neck. Method: A descriptive, retrospective and analytical study was made from a serie of cases. The medical records of ten patients, all with defects in the head and/or neck were analyzed for the period from February 1998 to July 2006. Results: Fifteen surgeries were performed on the ten patients selected, with a total of twenty-nine expanders placed. Of these, nine patients had a result considered satisfactory. This procedure was ineffective in one case. Conclusion: The use of tissue expanders presents itself as a good alternative for covering regions in the head and neck for selected patients.
Keywords: Tissue expansion. Plastic surgery. Cervicoplasty. Reconstructive surgical procedures
RESUMO
Introdução: Um dos grandes desafios no tratamento dos defeitos e cicatrizes da região da cabeça e pescoço é a sua reconstrução. Várias técnicas e modalidades diferentes de cirurgias reparadoras têm sido utilizadas. Este trabalho pretende contribuir para consolidar o uso de expansores teciduais como mais uma alternativa viável para casos selecionados. Objetivo: Apresentar e avaliar os resultados do uso de expansores teciduais na reconstrução de defeitos localizados na região da cabeça e pescoço. Método: Realizou-se um estudo descritivo, retrospectivo e analítico de série de casos. Analisaram-se os prontuários de 10 pacientes portadores de defeitos na região da cabeça e pescoço, no período compreendido entre fevereiro de 1998 a julho de 2006. Resultados: Nos 10 pacientes selecionados, foram realizadas 15 cirurgias com colocação de 29 expansores ao todo. Destes, 9 pacientes tiveram resultado considerado satisfatório. Em 1 caso, esse procedimento mostrou-se ineficaz. Conclusão: A utilização de expansores teciduais se apresenta como uma alternativa eficaz no planejamento de cobertura de lesões na região da cabeça e pescoço, em casos selecionados.
Palavras-chave: Expansão de tecido. Cirurgia plástica. Cervicoplastia. Procedimentos cirúrgicos reconstrutivos
A expansão tecidual vem se desenvolvendo nas últimas décadas como um procedimento de rotina na cirurgia plástica. Em 1957, Neumanm foi o primeiro a reconhecer o potencial da expansão tecidual, implantando um balão na região temporal para reconstrução de uma orelha1. Radovan, em 1976, utilizou expansor tecidual na reconstrução mamária pós-mastectomia2. Após esses dois procedimentos, o uso de expansores teciduais tem se popularizado entre os cirurgiões plásticos e se difundido no tratamento de muitas doenças congênitas e adquiridas, em crianças e adultos.
A reconstrução da região da cabeça e pescoço é um grande desafio, pelo fato de essa região conter áreas de tecidos especializados, os quais devem ser recobertos, a fim de atingir uma reconstrução estética e funcional adequadas. A tentativa de reconstrução é alcançada pela mobilização de tecidos adjacentes locais, ao invés da transferência de tecidos à distância, estes sem cor, textura ou cobertura capilar semelhantes3.
A principal indicação para o uso de expansores na região de cabeça e pescoço é o tratamento de seqüelas estéticas ou funcionais, causadas por queimaduras, ressecções de tumores, alopécias pós-traumáticas ou má formações congênitas4.
O objetivo deste trabalho é analisar o uso de expansores cutâneos no tratamento de seqüelas de lesões localizadas na região da cabeça e pescoço.
MÉTODO
Realizou-se um estudo retrospectivo, descritivo e analítico de uma série de 10 pacientes portadores de defeitos na região da cabeça e pescoço, os quais foram submetidos à cirurgia reconstrutiva com o uso de expansores cutâneos, no período compreendido entre fevereiro de 1998 e julho de 2006.
Pacientes e familiares assinaram o termo de consentimento informado para o estudo científico.
Analisaram-se: idade, sexo, causa do defeito, tratamentos prévios, intercorrências e complicações.
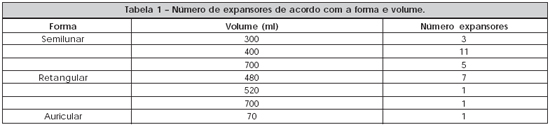
Foram utilizados expansores (Silimed®), e sua permeabilidade foi testada, antes do implante e após sua retirada. Os expansores utilizados foram: semilunar de 300 ml, 400 ml e 700 ml; retangular, de 480 ml, 520 ml e 700 ml; e auricular de 70 ml (Tabela 1). Todos expansores possuíam válvula à distância (redondas de tamanho adulto, com 32 mm, e infantil, com 22 mm de diâmetro) conectadas a um tubo.
Levou-se em consideração para a escolha da técnica de reconstrução: sintomatologia, extensão do defeito, grau de disfunção estético-funcional, localização e tempo de evolução da doença que originou o defeito.
Estudou-se a quantidade e o volume dos expansores utilizados, o volume expandido por sessão, o volume total expandido, o número e o intervalo entre as sessões e o tempo total de permanência do expansor. Foram avaliadas, também, a efetividade do ganho tecidual, as intercorrências e as complicações durante o tratamento. Todos os pacientes foram operados em ambiente hospitalar após avaliação clínica e laboratorial, sob anestesia geral. No pré e pós-operatório, receberam antibioticoprofilaxia com cefazolina e cefalexina. A analgesia foi realizada com paracetamol ou cloridrato de tramadol. As cirurgias, as avaliações e as observações pré e pós-operatórias foram realizadas pelo mesmo cirurgião. Na região craniana, o plano de descolamento foi subgaleal3. Na região cérvico-torácica e subcutâneo, a hemostasia foi realizada sob visão direta. No processo de expansão, realizado em ambulatório, cada expansor foi abordado individualmente e, em cada sessão, utilizou-se material estéril. O tempo de permanência do expansor, o número de sessões e o intervalo entre elas foram definidos pela relação ganho tecidual/avanço previsto, assim como com o aspecto local do retalho expandido durante as sessões5. Nos retalhos, foi feita capsulotomia por incisões longitudinais esparsas com eletrocautério, prevenindo a formação e/ou organização de coleções líquidas, e contribuindo para uma melhor liberação dos tecidos.
Todos os pacientes eram da raça branca, sendo 50% do sexo feminino e 50% do masculino. Foram numerados de 1 a 10 e a idade variou entre 10 e 55 anos, com média de 29 anos. Os pacientes foram divididos em quatro grupos, de acordo com a causa do defeito a ser tratado: seqüelas de queimaduras (casos 1 a 6), seqüelas de tumorectomia com fístula orotraqueal (casos 7 e 8), complicação de neurocirurgia (caso 9) e avulsão traumática do couro cabeludo (caso 10) - Figura 1.
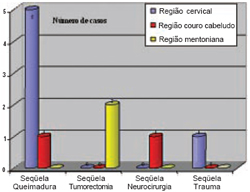
Figura 1 - Distribuição dos casos de acordo com as causas do defeito.
RESULTADOS
Os expansores semilunares, retangulares, e auriculares foram utilizados nas regiões cérvico-torácica (19 unidades) e região do couro cabeludo (10 unidades). O número de sessões variou de 7 a 16, com média de 11, tendo ocorrido extrusão do expansor em dois casos (casos 1 e 5), sendo que em um deles foram colocados novos expansores após 6 meses (caso 1). O volume expandido em cada sessão correspondeu de 4 a 11% do volume do expansor (média de 8%), e o intervalo entre as expansões de 6 a 12 dias, com média de 8 dias. Foi expandido um volume de 56% a 163% (média de 96%) da capacidade do expansor. Quanto ao tempo total de permanência dos expandores, houve uma variação de 8 a 17 semanas, com média de 12 semanas.
Casos de Seqüela de Queimadura
Caso 1: R.B., 15 anos, portador de queimadura na infância atingindo 40% de superfície corporal, submetida a quatro etapas cirúrgicas de colocação de expansor, apresentando ganho tecidual da região cervical, além do tratamento de parte de retração cicatricial já estabelecida e prevenção de piora (Figuras 2 a 5).
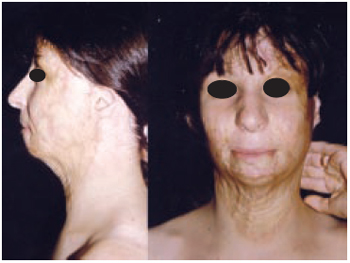
Figura 2 - Caso 1 - Pré-operatório. Vistas de perfil esquerdo e frente, mostrando seqüelas de queimadura em face e pescoço.
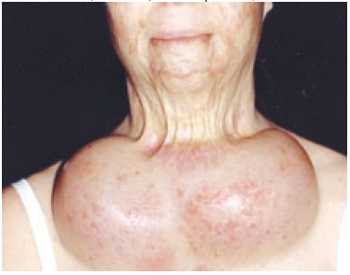
Figura 3 - Caso 1 - Vista de frente, mostrando região cérvico-torácica, após 8a sessão de expansão (2ª colocação de expansores).
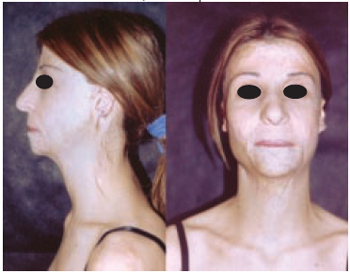
Figura 4 - Caso 1 - Pós-operatório de dois anos. Vistas de perfil esquerdo e frente, após 5 etapas cirúrgicas de colocação de expansores.
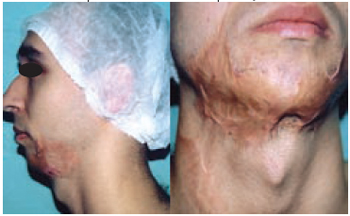
Figura 5 - Caso 2 - Pré-operatório. Vistas de perfil esquerdo e oblíqua direita, mostrando seqüelas de queimadura em face e pescoço.
Caso 2: A.K.Z., 21 anos, portador de queimadura na infância atingindo 15% de superfície corporal, com melhora funcional e estética, após tratamento (Figuras 6 a 8).
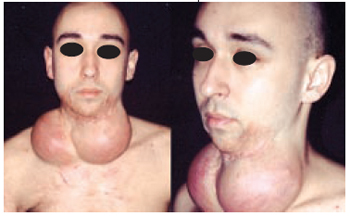
Figura 6 - Caso 2 - Vista de frente e oblíqua esquerda, mostrando região cérvico-torácica, após 12ª sessão de expansão.
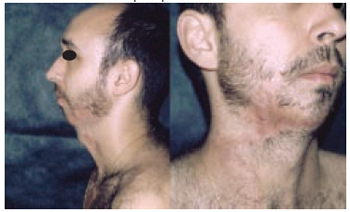
Figura 7 - Caso 2 - Pós-operatório de três anos. Vistas de perfil esquerdo e oblíqua direita, após quatro anos.
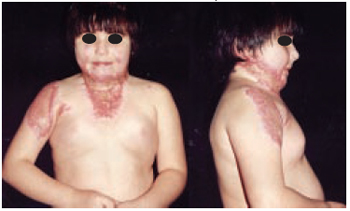
Figura 8 - Caso 3 - Pré-operatório. Vistas de frente e perfil direito, mostrando seqüela de queimadura em face, região cervical, tórax e membro superior direito.
Caso 3: D.P., 8 anos, portador de queimadura há 80 dias atingindo 11% de superfície corporal, com retração cérvico-torácica importante. Inicialmente tratada com degola cervical e enxertia associada ao uso de colete cervical termomoldável, após 2 anos foi submetida a três etapas cirúrgicas de colocação de expansor. Apresentando melhora significativa da retração, desenvolvimento fisiológico e avançamento de tecido saudável sobre a região (Figuras 9 a 11).
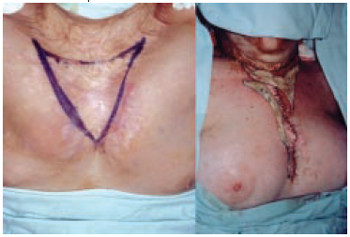
Figura 9 - Caso 3 - Vistas de frente e oblíqua direita, mostrando área a ser ressecada após a expansão e quantidade de tecido ressecado.
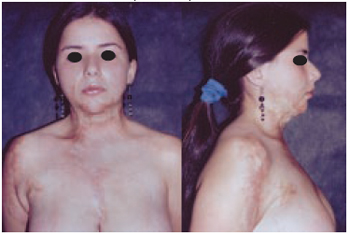
Figura 10- Caso 3 - Pós-operatório de dois anos. Vistas de frente e perfil direito, mostrando o ganho tecidual após três etapas de expansão.
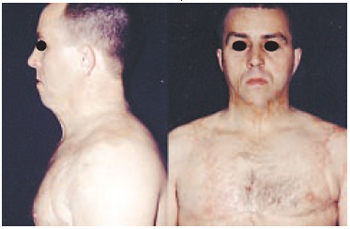
Figura 11 - Caso 4 - Pré-operatório. Vistas de perfil esquerdo e frente, mostrando seqüelas de queimadura em face e pescoço.
Caso 4: M.C., 32 anos, portador de queimadura na infância, atingindo 10% de superfície corporal, apresentando retração mento-torácica e hipodesenvolvimento da região mentoniana. Apresentando após a expansão melhora estética e funcional (Figuras 12 a 14).
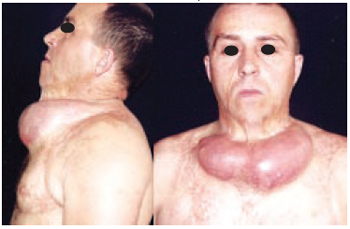
Figura 12 - Caso 4 - Vista de frente, mostrando região cérvico-torácica, após 12 sessões de expansão.
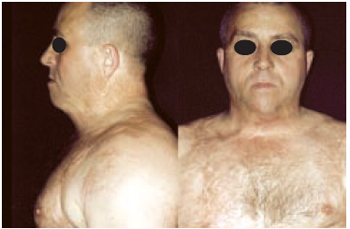
Figura 13 - Caso 4 - Pós-operatório de 5 anos. Vistas de perfil esquerdo e frente.
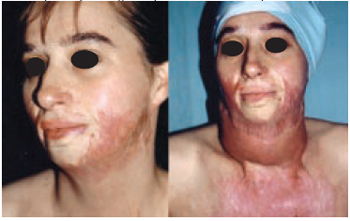
Figura 14 - Caso 5 - Pré-operatório. Vistas de oblíqua esquerda e frente, mostrando seqüelas de queimadura em face e pescoço e região após 4ª sessão de expansão.
Caso 5: I.N.P., 23 anos, portador de queimadura na infância atingindo 26% de superfície corporal, com seqüelas nas regiões cérvico-facial torácica e membros superiores. Ocorreu exposição de expansor após a 4ª sessão de expansão, sendo retirados os expansores nesta ocasião (Figura 15).
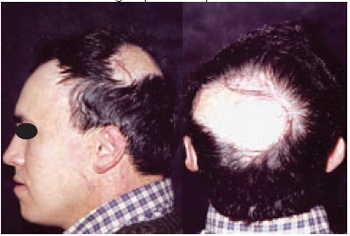
Figura 15 - Caso 6 - Pré-operatório. Perfil esquerdo e vista posterior, mostrando área de seqüela de queimadura na região parietal esquerda.
Caso 6: F.S., 23 anos, portador de queimadura há dois anos, atingindo 4% de superfície corporal, apresentando área glabra na região parietal esquerda. Após expansão, foi obtido um avançamento maciço de cobertura pilosa (Figuras 16 a 18).
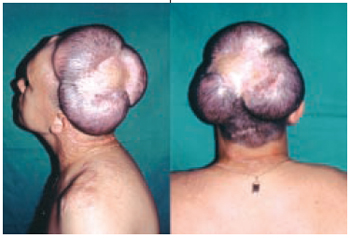
Figura 16 - Caso 6 - Vista oblíqua esquerda e posterior, após nove sessões de expansão.
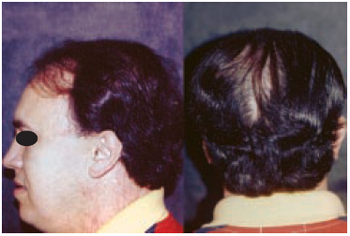
Figura 17 - Caso 6 - Pós-operatório de quatro anos. Vistas de perfil esquerdo e posterior, mostrando ganho tecidual.
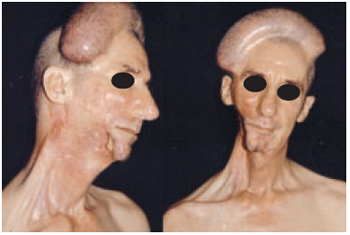
Figura 18 - Caso 7 - Pré-operatório. Vistas oblíqua direita e frente, após sete sessões de expansão de região bitemporal.
Casos de Seqüela de Tumorectomia
Caso 7: O.C., 55 anos, portador de seqüela de ressecção de tumor em base de língua, com radiodermite extensa e fístula orocutânea. Colocação de expansor em região bitemporal, seguida de rotação intermediária de retalho bipediculado em forma de viseira, como resultado ocorreu cobertura da lesão, com mimetização pilosa da área receptora e fechamento da fístula (Figuras 19 a 21).
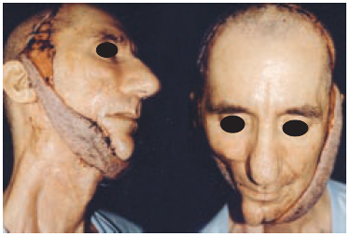
Figura 19 - Caso 7 - Vistas oblíqua direita e frente, mostrando a transferência intermediária de retalho.
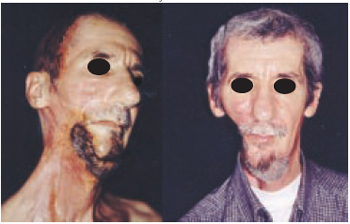
Figura 20 - Caso 7 - Vistas oblíqua direita e frente, mostrando, respectivamente, 8o dia e 2o mês pós-operatório após automização do retalho.
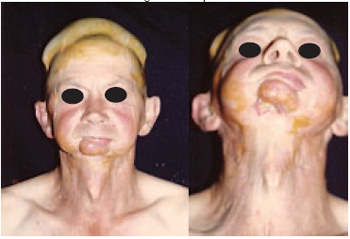
Figura 21 - Caso 8 - Pré-operatório. Vistas de frente e em hiperextensão do pescoço, após sete sessões de expansão de região bitemporal.
Caso 8: W.K., 35 anos, portador de seqüela de ressecção de tumor em base de língua associado a radiodermite intensa e fístula orocutânea em região mentoniana direita. Realizada a mesma técnica do caso 7, obtendo como resultado o fechamento da fístula (Figuras 22 a 24).
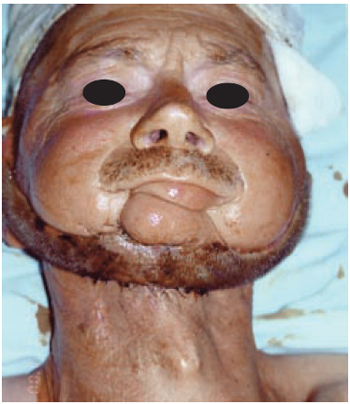
Figura 22 - Caso 8 - Vista de frente, mostrando a transferência intermediária de retalho.
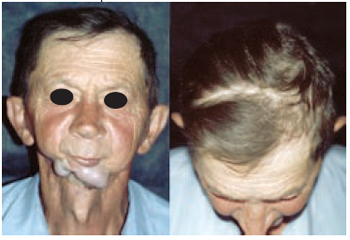
Figura 23 - Caso 8 - Pós-operatório de seis meses, vistas de frente e superior, mostrando cobertura da lesão e fechamento primário da área doadora.
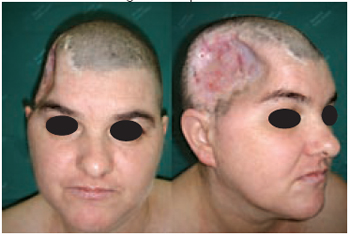
Figura 24 - Caso 9 - Pré-operatório, vista de frente e oblíqua direita, pré-operatório mostrando lesão na região fronto-parietal.
Caso de Seqüela de Neurocirurgia
Caso 9: D.W., 39 anos, portadora de seqüela de tratamento de aneurisma (hematoma e necrose de cobertura ósteo-cutânea), apresentando área de defeito com 10 cm de diâmetro e 3 cm de profundidade na região têmporo-parietal direita. Após expansão, foi obtida a cobertura total da lesão, com participação da equipe de neurocirurgia para confecção de placa de cimento ósseo termomoldável para promover a sustentação da região (Figuras 25 a 28).
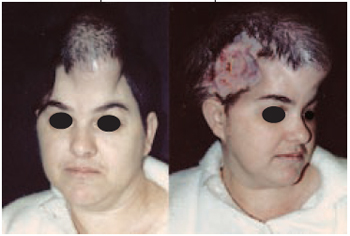
Figura 25 - Caso 9 - Vista de frente e oblíqua direita, após 12 sessões de expansão.
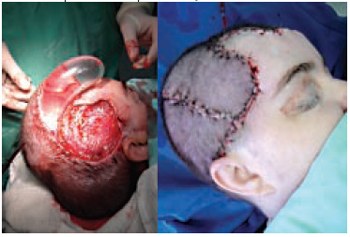
Figura 26 - Caso 9 - Vista oblíqua superior direita no transoperatório no momento da retirada do expansor, e vista perfil direito após a rotação dos retalhos.
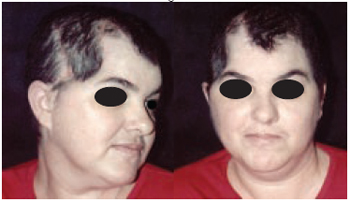
Figura 27 - Caso 9 - Pós-operatório de 45 dias. Vistas oblíqua direita e frente, mostrando o ganho tecidual.
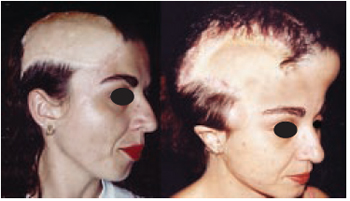
Figura 28 - Caso 10 - Pré-operatório, vista de perfil direito, pré-operatório, mostrando área de escalpo na região frontoparietal; e vista oblíqua direita, após 13 sessões de expansão.
Caso de Seqüela de Trauma (Escalpo)
Caso 10: M.R.M.A., 32 anos, portadora de seqüela de trauma aos 14 anos de idade, apresentando lesão de 12 cm de diâmetro na região fronto parietal direita. Após expansão, foi obtida a cobertura satisfatória do defeito com tecido piloso, com área glabra residual mínima (Figuras 29).
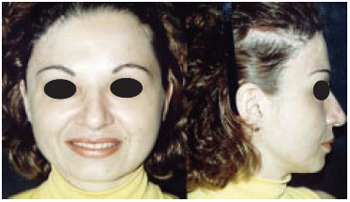
Figura 29 - Caso 10 - Pós-operatório de 6 meses, vistas de frente e perfil direito, mostrando o ganho tecidual.
DISCUSSÃO
Os expansores cutâneos são cada vez mais utilizados em cirurgias reconstrutivas de cabeça e pescoço para tratamento de uma variedade de defeitos em crianças e adultos6.
Na série de casos analisada, as indicações foram compatíveis com as encontradas na literatura7,8.
Na escolha desta técnica de reconstrução, foram levados em consideração alguns aspectos, tais como: o local adequado para colocação dos expansores, a vascularização da região, a textura dos tecidos, a cor e os anexos para cobertura de regiões adjacentes. Além disso, uma adequada base óssea, que favorecesse o processo de expansão, sem afetar o resultado estético funcional da área doadora4,9.
Quando da escolha do método, é relevante a verificação da extensão do déficit tecidual, e a disponibilidade de área doadora adjacente adequada5.
A seguir, define-se a possibilidade de cobertura total da lesão no final do processo de expansão, ou, então, em caso de reexpansão, quanto de avanço parcial é estimado obter em cada etapa4.
O volume expandido por sessão e total, o número de sessões, o tempo de intervalo entre as expansões e o tempo total de permanência foram similares aos dados encontrados na literatura7-9.
Decidiu-se pela retirada dos expansores depois de uma análise objetiva da extensão da lesão a ser recoberta e do ganho já obtido com a expansão tecidual. O tempo prolongado de tratamento e a impaciência do paciente em continuá-lo podem ser fatores determinantes para a retirada mais precoce, mesmo com acompanhamento psicológico adequado.
A cobertura total do defeito foi possível em 3 casos, nos quais os defeitos eram delimitados e localizados em região de couro cabeludo.
Nos 5 casos com lesões extensas em região cervical, em que não havia a possibilidade de substituição total do defeito pela área expandida, o ganho foi parcial. Em 1 caso, devido à extrusão da prótese, não houve ganho10. Em outros 2 casos (pacientes jovens), foi feita a opção pela reexpansão. Levou-se em consideração a prevenção e o tratamento de retração cicatricial que, possivelmente, se estabeleceria ou se agravaria4.
Nos 2 casos em que houve a transferência intermediária de retalho vascularizado bitemporal (território da artéria temporal superficial), possivelmente a neovascularização do tecido expandido contribuiu para a irrigação dos tecidos previamente irradiados6.
As complicações observadas não constituem um fator de limitação para o método utilizado e ocorreram de acordo com os achados da literatura7-12.
As complicações maiores foram infecção e extrusão, ambas no caso 5. Em outro caso ocorreu extrusão, provavelmente causada pela presença de dobra e uma maior pressão do expansor na projeção do referido segmento de pele mais delgada.
As complicações menores foram: dor e desconforto (durante e após as sessões), seroma, de aparecimento tardio (casos 3, 4 e 5); alargamento de cicatriz (caso 2) e sofrimento tecidual na extremidade do retalho expandido sem comprometimento da cirurgia (caso 10), além de presença de fístula residual temporária (caso 8).
CONCLUSÃO
A utilização de expansores cutâneos se apresenta como uma alternativa eficaz ao planejamento de cobertura de lesões na região de cabeça e pescoço, em casos selecionados.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Neumanm CG. The expansion of an area of skin by progressive distention of a subcutaneous balloon: use of the method for securing skin for subtotal reconstruction of the ear. Plast Reconstr Surg. 1957;19(2):124-30.
2. Radovan C. Tissue expansion in soft tissue reconstruction. Plast Reconstr Surg. 1984;74(4):482-92.
3. Hochberg J, Pereira KM, Almeida MA. Expansores cutâneos. In: Hochberg J, Bozola A, Erfon J, Oliveira M, Vieira R, Zanini S, eds. Retalhos. Rio de Janeiro: Medsi; 1990.p.845-74.
4. Argenta LC, Marks MW. Principles of tissues expansion. In: Mathes SJ, ed. Plastic surgery: general principles. Philadelphia:Saunders Elsevier; 2006.p.539-67.
5. Mankani MH, Mathes SJ, In: Mathes SJ. Plastic Surgery: general principles. Philadelphia: Saunders Elsevier; 2006 p.699-732.
6. Gemperli R, Brechtbühl ER. Expansores teciduais. In: Mélega JM, ed. Cirurgia plástica: fundamentos e arte. Princípios gerais. Rio de Janeiro:Medsi; 2002.p.177-83.
7. Pitanguy I. Utilização de expansores cutâneos nas seqüelas de queimaduras. Bol Acad Nac Med. 1991;151(6/9):29-38.
8. Chun JT, Rohrich RJ. Versatility of tissue expansion in head and neck burn reconstruction. Ann Plast Surg. 1998;41(1):11-6.
9. Cunha MS, Nakamoto HA, Herson MR, Faes JC, Gemperli R, Ferreira MC. Tissue expander complications in plastic surgery: a 10 year experience. Rev Hosp Clin Fac Med São Paulo. 2002;57(3):93-7.
10. Gemperli R, Munhoz AM, Arruda EGP. In: Carreirão S, Cardim V, Goldenberg D, eds. Cirurgia plástica. Sociedade Brasileira de Cirurgia Plástica. São Paulo:Atheneu; 2005.p.133-8.
11. Gibstein LA, Abramson DL, Bartllet RA, Orgill DP, Upton J, Mulliken JB. Tissue expansion in children: a retrospective study of complications. Ann Plast Surg. 1997;38(4):358-64.
12. Habal MB. Pediatric tissue expansion: indications and complications. J Craniofac Surg. 2003;14(6):866-72.
I. Membro Titular da Sociedade Brasileira de Cirurgia Plástica.
II. Membro da Sociedade Brasileira de Cirurgia de Cabeça e Pescoço.
III. Médico residente de Cirurgia Geral do Hospital Santa Isabel.
IV. Doutorandos de medicina da Fundação Universidade Regional de Blumenau.
Correspondência para:
André Paulo Nemetz
Rua Cel Vidal Ramos 340
Blumenau - SC
Tel: 0xx47 3326-7321
E-mail: andre@clinicanemetz.com.br
Trabalho realizado no Hospital Santa Isabel, Blumenau, SC. Apresentado no 42º Congresso Brasileiro de Cirurgia Plástica, em Recife, novembro de 2006.
Artigo recebido: 12/02/2007
Artigo aprovado: 13/08/2007


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter