

Original Article - Year 2012 - Volume 27 -
Profilaxia tromboembólica farmacológica e por compressão pneumática intermitente em 563 casos consecutivos de abdominoplastia
Pharmacologic and intermittent pneumatic compression thromboembolic prophylaxis in 563 consecutives abdominoplasty cases
RESUMO
INTRODUÇÃO: A abdominoplastia é uma das cirurgias estéticas mais realizadas e, como qualquer outro ato cirúrgico, está sujeita a inúmeras complicações, entre as quais os fenômenos tromboembólicos. O objetivo deste estudo foi analisar a incidência de complicações em uma série consecutiva de abdominoplastias, fatores de risco e a eficácia de dois protocolos de prevenção para tromboembolia.
MÉTODO: Estudo retrospectivo de 563 abdominoplastias, isoladas ou não, realizadas entre março de 2008 e abril de 2011, que receberam dois protocolos de profilaxia de tromboembolismo diferentes: o farmacológico, com emprego de enoxaparina (357 pacientes), e o mecânico, com compressão pneumática intermitente (206 pacientes).
RESULTADOS: Dentre os 563 pacientes, 4 (0,7%) eram do sexo masculino (0,7%) e 559 (99,3%), do sexo feminino. Foram submetidos a abdominoplastia isolada 201 (35,7%) pacientes, enquanto 362 (64,3%) foram submetidos a abdominoplastia associada a algum outro procedimento. Os grupos com profilaxia farmacológica e mecânica tinham fatores de risco e características demográficas e clínicas semelhantes. A incidência de complicações no grupo farmacológico em relação ao grupo mecânico foi de: hematoma, 5,6% e 10,7%; infecção, 2,2% e 2,4%; deiscência, 3,1% e 1,9%; seroma, 2,2% e 2,4%; e trombose venosa profunda/tromboembolia pulmonar, 0,6% e 0,5%. Nenhuma complicação apresentou diferença estatística significante entre os grupos.
CONCLUSÕES: A taxa de complicações em 563 casos consecutivos de abdominoplastia foi semelhante à da literatura. A eficácia da profilaxia tromboembólica em abdominoplastia é a mesma observada com a utilização de métodos farmacológicos e mecânicos isoladamente.
Palavras-chave: Abdome/cirurgia. Trombose venosa/prevenção & controle. Cirurgia plástica.
ABSTRACT
BACKGROUND: Abdominoplasty is a common cosmetic surgery and is subject to the same complications as any surgical procedure, including thromboembolic phenomena. The aim of this study was to assess the incidence of complications in consecutive abdominoplasties performed over a 3-year period, to identify risk factors for the complications, and to compare the efficacy of two protocols for prevention of thromboembolism.
METHODS: A retrospective study was conducted of 563 patients who underwent isolated abdominoplasty or abdominoplasty combined with additional cosmetic surgeries between March 2008 and April 2011. All patients received thromboembolism prophylaxis using either pharmacological (enoxaparin; 357 patients) or mechanical (intermittent pneumatic compression, IPC; 206 patients) protocols.
RESULTS: Of the 563 patients studied, 4 (0.7%) were male (0.7%) and 559 (99.3%) were female. The patients underwent isolated abdominoplasty (201; 35.7%) or abdominoplasty combined with other procedures (362; 64.3%). The patient groups receiving pharmacological and mechanical prophylaxis presented similar demographic and clinical characteristics and had similar risk factors for thromboembolic events. The incidence of complications in the patient groups undergoing pharmacological versus mechanical prophylaxis were: hematoma (5.6% vs. 10.7%), infection (2.2% vs. 2.4%), dehiscence (3.1% vs. 1.9%), seroma (2.2% vs. 2.4%), and deep vein thrombosis/pulmonary embolism (0.6% vs. 0.5%). There were no statistically significant differences in the incidence of complications between the two groups.
CONCLUSION: The incidence of complications in 563 consecutive cases of abdominoplasty was similar to that reported in the literature. The pharmacological and mechanical protocols for thromboembolic prophylaxis in abdominoplasty were equally effective.
Keywords: Abdomen/surgery. Venous thrombosis/prevention & control. Plastic surgery.
A cirurgia plástica está sujeita a todas as complicações comuns a qualquer ato cirúrgico, como infecções, deiscências, seroma, hematoma, problemas cicatriciais, trombose, embolia e óbito. Nas cirurgias estéticas, são reportados na literatura índices de complicações gerais de até 37%, sendo a maioria de pequeno porte1. Nesse contexto, é essencial que os pacientes sejam informados de que existe uma chance de complicações gerais de até 25%2, podendo ser necessária a realização de pequenas cirurgias complementares para se atingir melhor resultado estético (cicatrizes inestéticas e orelhas de pele).
Com exceção do óbito, o que mais aterroriza o cirurgião plástico são as complicações tromboembólicas: trombose venosa profunda (TVP), tromboembolia pulmonar (TEP) e síndrome pós-trombótica (SPT)3. Em cirurgia geral, a incidência de TVP varia de 16% a 30%4, a incidência de TEP apenas com manifestações clínicas é de 1,6% e a incidência de TEP com consequente óbito varia de 0,1% a 0,8%5. A TEP é também a causa mortis com possibilidade de ser prevenida mais comum em hospitais6.
Dentre as cirurgias estéticas mais realizadas destaca-se a abdominoplastia, inicialmente descrita no fim do século XIX7. Desde então, tem passado por algumas modificações, como lipoaspiração, miniabdominoplastia, abdominoplastia convencional e lipoabdominoplastia, tanto para melhorar o resultado estético como para diminuir a incidência de complicações8. Existem vários fatores de risco associados ao aumento do número de complicações, como obesidade [índice de massa corporal (IMC) > 30], hipertensão arterial sistêmica (HAS), diabetes, tabagismo, pacientes submetidos a cirurgia bariátrica, tempo de cirurgia e cirurgias combinadas, entre outros1,9,10. Os primeiros que se preocuparam com complicações na abdominoplastia foram Grazer & Goldwyn11, em sua série de 958 cirurgiões e 10.490 pacientes, sendo reportados 7,3% de infecções, 5,4% de deiscência e 1,1% de TVP.
Os fenômenos tromboembólicos são causados pela associação de três fatores, conforme descrito pelo médico alemão Rudolf Virchow: estase sanguínea, hipercoagulabilidade e danos endoteliais12. Normalmente, a TVP se desenvolve nas veias profundas da panturrilha, pode se estender proximalmente em até 20% dos casos, e quanto mais proximal mais graves os riscos aos pacientes13. Cerca de 50% das TVPs proximais são associados a TEP, dos quais 10% são fatais14. Por isso, medidas profiláticas, diagnósticos precoces e tratamento adequado são fundamentais para se evitar uma tragédia em um paciente submetido a cirurgia estética, normalmente hígido.
A TVP pode ser detectada por meio de sinais, como edema, dor intensa em panturrilha, aumento da temperatura, dilatação de veias superficiais, alteração da cor e piora dos sintomas com a perna para baixo, entre outros, sendo o diagnóstico feito por meio de ultrassonografia com Doppler de membros inferiores ou venografia. Já o diagnóstico de TEP é feito com base em sintomas como dispneia, dor torácica ventilatória dependente e ortopneia (normalmente associada à TVP), e por meio de exames complementares, como cintilografia pulmonar e angiotomografia de tórax.
Para a profilaxia dos fenômenos tromboembólicos, existem várias modalidades, como deambulação precoce, uso de meias elásticas compressivas, compressão pneumática intermitente (CPI), filtros de veia cava e profilaxia farmacológica15,16. Medidas profiláticas têm grande sucesso em reduzir a ocorrência de complicações tromboembólicas, porém o mecanismo de ação de cada uma delas permanece controverso. Na CPI, o mais lógico é pensar que sua ação está relacionada exclusivamente a fenômenos físicos, diminuindo a estase sanguínea pelo aumento do retorno venoso17. No entanto, estudos demonstram que a CPI também exerce sua ação por meio da diminuição de estados de hipercoagulabilidade, com redução dos níveis de inibidores de ativação de plasminogênio18,19, e tem ação potencializada quando associada à terapia farmacológica20.
De acordo com a literatura, o uso de CPI reduz a incidência de TVP em 60%21, a heparina não-fracionada em 69% e a heparina de baixo peso molecular em 78%22. Estudos de metanálise recentes sugerem que a combinação de terapias tem maior eficácia na prevenção de TVP e TEP em pacientes de alto risco que modalidades isoladas23. Em contrapartida, outro estudo de metanálise não percebeu nenhuma redução da incidência de TVP e TEP em pacientes com acidente vascular cerebral (AVC) agudo hemorrágico, que não poderiam receber a profilaxia farmacológica e receberam somente a profilaxia mecânica24. Mesmo assim, não há contraindicações ou risco de sangramentos com o uso da profilaxia mecânica, que deve ser sempre incentivada25.
A profilaxia medicamentosa diminui a incidência de fenômenos tromboembólicos em até 70%26, porém alguns estudos sugerem que ela também aumenta a incidência de hematomas em até 8%27, principalmente quando grandes volumes e massas são removidos28. São opções de profilaxia medicamentosa a varfarina, a heparina e seus derivados, e os antiagregantes plaquetários. A varfarina é um ótimo anticoagulante, mas apresenta como dificuldades necessidade de controle laboratorial, difícil reversão e alto índice de hematomas29. Os antiagregantes plaquetários, em particular o ácido acetilsalicílico (AAS), têm algum papel na prevenção de fenômenos tromboembólicos, mas não na mesma proporção da heparina29. Entretanto, quando em conjunto com dispositivos de CPI, demonstram a mesma eficácia30. Já a heparina, fracionada ou não-fracionada, é a mais usada na prática diária e a mais estudada, mas também está associada a complicações hemorrágicas31.
Em 2009, foi publicado, nos Estados Unidos, um estudo envolvendo enorme casuística de múltiplos cirurgiões, tendo como fonte os bancos de dados do programa Tracking Operations and Outcomes for Plastic Surgeons (TOPS) da Sociedade Americana de Cirurgia Plástica e de uma seguradora especializada na cobertura de cirurgias cosméticas eletivas (CosmetAssure), contabilizando 20.970 abdominoplastias associadas a outras cirurgias e 10.660 abdominoplastias isoladas32. Dentre as complicações mais importantes observadas nesse estudo estão hematomas (0,5% a 0,9%), TVP/TEP (0,1% a 0,4%) e infecções (0,3% a 3,5%), variando entre ambos os bancos de dados e entre cirurgias combinadas e simples. Esses dados têm muita importância, pois traduzem melhor o que ocorre da vida real e não têm o viés de estudos realizados em ambientes estritamente acadêmicos e representativos de um único cirurgião ou de uma única instituição32. Esse tipo de viés já teve sua comprovação observada em outras situações, como na cirurgia de endarterectomia de carótida33.
Poucos estudos na literatura abordam a incidência de TVP/TEP em pacientes submetidos a cirurgia plástica, independentemente do tipo de procedimento realizado34. O fato de essas complicações terem altíssima morbidade e grande potencial de fatalidade torna surpreendente a resistência à utilização de medidas profiláticas observada em muitos cirurgiões, os quais se baseiam na premissa instintiva de que pode ocorrer maior incidência de complicações hemorrágicas ou de que tais complicações (TVP/TEP) são muito raras para causar preocupação35. Estudos americanos demonstram que 25,2% dos cirurgiões não realizam nenhum tipo de profilaxia em pacientes submetidos a lipoaspiração ou abdominoplastia e 18,4%, em pacientes que realizaram face lifting34,36. Em contrapartida, temos o desenvolvimento de protocolos de profilaxia específicos em muitos hospitais e clínicas, como na Clínica Ivo Pitanguy, iniciado em 2007 37.
Para tentar estratificar o risco de desenvolvimento de TVP/TEP em um paciente, foram criados protocolos que servem como guia para decidir se é necessária a profilaxia e qual a melhor opção terapêutica para determinado caso. Alguns estudos anteriores tentaram identificar os fatores de risco para os fenômenos tromboembólicos, com a finalidade de poder nortear a necessidade ou não de profilaxia medicamentosa38. Um dos mais usados no Brasil no âmbito da cirurgia plástica é baseado no trabalho de Anger et al.38, publicado em 2003, em que são atribuídos pontos a fatores de risco conhecidos para fenômenos tromboembólicos e, de acordo com a soma dos pontos, é indicada ou não profilaxia medicamentosa. Esses fatores de risco estão apresentados no Quadro 1. Os pacientes com soma de fatores de risco < 1 são considerados de baixo risco e não precisam de profilaxia; os pacientes com pontos de 2 a 4 são considerados de risco moderado; e aqueles com pontuação > 5 são considerados de alto risco. A profilaxia medicamentosa é indicada para os pacientes com pontuação > 2.
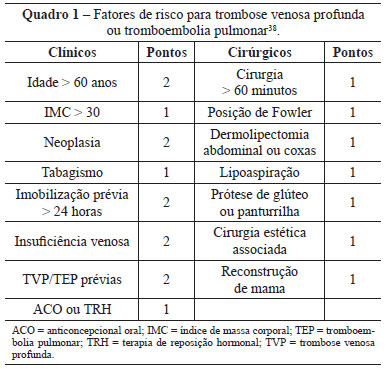
Após abdominoplastia, a incidência de TEP varia, de acordo com estudos, entre 0,34% e 1,1%11,39-41 e a de TVP, entre 0,1% e 0,34%3,32,40. Existem vários fatores de risco que predispõem à TVP, mas com certeza um dos principais é a obesidade (IMC > 30)42. Na prática, todos os pacientes submetidos a abdominoplastia são no mínimo de risco moderado (1 ponto pela cirurgia superior a 60 minutos e 1 ponto pela própria cirurgia). Portanto, todos os pacientes submetidos a abdominoplastia devem receber algum tipo de profilaxia tromboembólica.
Existem outros protocolos para a prevenção de TVP/TEP, como Davison-Caprini43, mais usado nos Estados Unidos, e Sandri44 ou Sandri modificado45, mais comuns no Brasil e muito semelhantes ao protocolo de Anger. O protocolo de Davison-Caprini indica a profilaxia medicamentosa com enoxaparina 40 mg por via subcutânea, após 12 horas de pós-operatório, somente nos pacientes de risco muito alto. Alguns estudos tentaram melhorar o protocolo de Davison-Caprini, acrescentando alguns fatores de risco próprios para a cirurgia plástica, como uso de terapias de reposição hormonal (TRH) e anticoncepcionais orais (ACOs), índice de massa corporal (IMC) > 30 e abdominoplastia circunferencial46. No protocolo de Sandri está indicada a profilaxia farmacológica na mesma dose que no de Davison-Caprini nos riscos moderado e alto. Uma diferença significativa entre os dois protocolos é que o de Sandri possui alguns fatores de risco típicos de cirurgias estéticas, como posição de Fowler, dermolipectomia abdominal ou crural, implantes glúteos e panturrilhas, cirurgias estéticas associadas e lipoaspiração44. Já o protocolo de Sandri modificado acrescenta três fatores de risco (anestesia geral, malignidade, restrição no leito > 72 horas), com o uso de profilaxia farmacológica somente no grupo de alto risco e sempre iniciando 12 horas após o procedimento para diminuir a ocorrência de sangramentos45. Interessante notar que todos esses protocolos têm grau de recomendação 2 e nível de evidência C47, a maior pontuação que pode ser dada a estudos que não são randomizados e controlados.
A abdominoplastia tem índice de mortalidade baixo, e a principal causa de óbito relacionada a essa cirurgia é a TEP. No entanto, a relação entre TEP e abdominoplastia ainda não está muito clara para os cirurgiões48. Em comparação a outras cirurgias plásticas, alguns procedimentos específicos das abdominoplastias podem ser considerados fatores de risco adicionais e conduzir a maior incidência de TEP, como a plicatura da musculatura abdominal com aumento da pressão intra-abdominal ou desenvolvimento da síndrome de compartimento abdominal49. Tal efeito também poderia ser provocado pelo uso de malhas elásticas compressivas muito apertadas50.
Considerando-se a escassa literatura acerca desse assunto, o presente trabalho tem como objetivos analisar as características da população submetida a abdominoplastia, no período de março de 2008 a abril de 2011, suas complicações, em especial complicações tromboembólicas, e seus eventuais fatores de risco, e comparar a incidência de tais complicações com a utilização de dois protocolos de prevenção tromboembólica distintos, o protocolo farmacológico isolado e o protocolo com uso de CPI isoladamente.
MÉTODO
Foi realizado estudo retrospectivo, por meio da análise de prontuários de todos os pacientes submetidos a abdominoplastia consecutivamente e operados entre março de 2008 e abril de 2011. Foram consideradas cirurgias isoladas de abdominoplastia ou associadas a outros procedimentos. Não foi excluído nenhum paciente submetido a abdominoplastia no período.
Foram constituídos dois grupos de estudo distintos em relação ao tipo de profilaxia tromboembólica utilizada: o grupo com profilaxia farmacológica e o grupo com profilaxia mecânica com emprego de CPI.
Como os pacientes submetidos a abdominoplastia são no mínimo de risco moderado para fenômenos tromboembólicos, segundo a classificação de Anger et al.38 (pontuação > 2), todos os pacientes incluídos no estudo receberam algum tipo de profilaxia.
Os pacientes operados entre março de 2008 e abril de 2010, consecutivamente, receberam somente terapia farmacológica, e aqueles entre maio de 2010 e abril de 2011 utilizaram somente terapia profilática mecânica com CPI.
Para a profilaxia medicamentosa foi usada enoxaparina (Clexane®), na dose de 0,5 mg/kg do paciente, iniciando 12 horas após o término do procedimento e na frequência de uma vez por dia, até deambulação do paciente. Para a profilaxia mecânica com CPI, foi usado compressor pneumático de pés e panturrilhas (DVT Phlebopress®), com pressão entre 50 mmHg e 60 mmHg, iniciado antes da indução anestésica e mantido continuadamente até a deambulação do paciente.
A técnica cirúrgica empregada foi a abdominoplastia clássica, com incisão horizontal acima dos pelos pubianos, descolamento da aponeurose até apêndice xifoide, plicatura dos músculos retos abdominais, reposicionamento da cicatriz umbilical, drenagem com sistema fechado a vácuo, lipectomia de retalho abdominal e síntese de pele por planos. Em casos selecionados, conforme indicação estética, realizou-se lipoaspiração de região epigástrica e flancos.
A análise estatística foi realizada com auxílio do software IBM SPSS 19.0. Foram empregados testes bicaudais com nível de significância de P < 0,05.
O presente trabalho foi submetido à aprovação do Comitê de Ética dos hospitais onde foram realizadas as cirurgias.
RESULTADOS
No período de março de 2008 a abril de 2011, 563 pacientes foram submetidos a abdominoplastia. Do total, 4 (0,7%) pacientes eram do sexo masculino e 559 (99,3%), do sexo feminino.
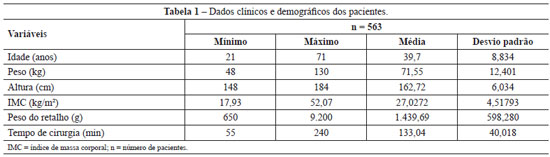
Dados relativos a idade, peso, altura, IMC, peso do retalho abdominal removido e tempo de cirurgia estão apresentados na Tabela 1.
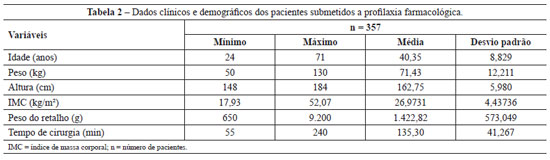
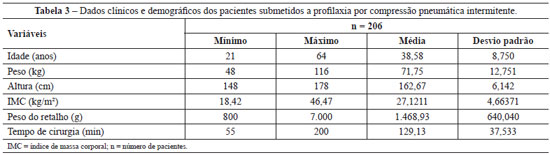
Os pacientes operados no período de março de 2008 a abril de 2010, que totalizaram 357 pacientes, receberam somente profilaxia tromboembólica farmacológica. Já os pacientes operados entre maio de 2010 e abril de 2011, que totalizaram 206 pacientes, receberam somente profilaxia mecânica com CPI. A análise estatística descritiva dos dois grupos encontra-se nas Tabelas 2 e 3.
A análise estatística dos dados das Tabelas 2 e 3 demonstra que suas populações têm distribuição não-paramétrica. Na comparação entre as duas populações, com profilaxia farmacológica e com CPI, observa-se que estas são semelhantes segundo o teste U de Mann-Whitney (idade, P = 0,089; peso, P = 0,971; altura, P = 0,811; peso retirado, P = 0,545; tempo de cirurgia, P = 0,087).
Foram estudados eventuais fatores de risco dessas populações que pudessem predispor ao surgimento de complicações, em especial aos fenômenos tromboembólicos, como presença de cirurgias combinadas, tempo de cirurgia, obesidade (IMC > 30) e tabagismo, entre outros. Interessante notar que dos 563 pacientes, somente 201 (35,7%) foram submetidos a abdominoplastia isolada, enquanto 362 (64,3%) pacientes foram submetidos a abdominoplastia associada a algum outro procedimento (Tabela 4). A distribuição dos tipos de combinação de cirurgias também foi semelhante em ambos os grupos (Figuras 1 e 2).
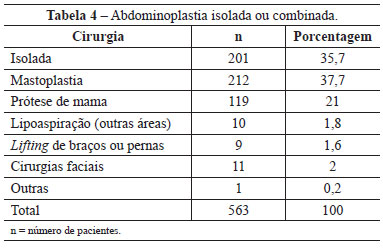
Figura 1 - Distribuição da população submetida a profilaxia farmacológica conforme cirurgia combinada.
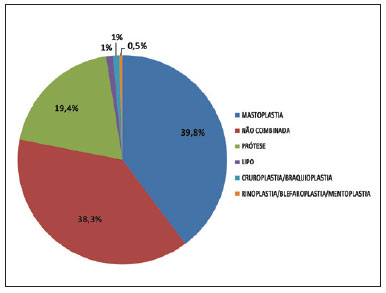
Figura 2 - Distribuição da população submetida a profilaxia por compressão pneumática intermitente conforme cirurgia combinada.
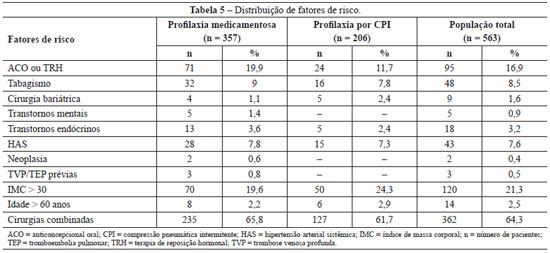
A distribuição dos fatores de risco na população em geral e nos dois subgrupos é apresentada na Tabela 5.
Em relação aos fatores de risco, não houve diferença significativa entre os grupos (qui-quadrado: tabagismo, P = 0,754; cirurgia bariátrica prévia, P = 0,299; transtornos mentais, P = 0,164; transtornos endócrinos, P = 0,430; HAS, P = 0,809; neoplasia, P = 0,282; TVP/TEP prévios, P = 0,187), exceto quanto ao uso de ACOs, com maior frequência no grupo submetido a profilaxia por CPI (qui-quadrado: P = 0,012).
Nenhum paciente apresentou insuficiência venosa, imobilização prévia superior a 24 horas, reconstrução de mama ou utilização de próteses de glúteo ou panturrilha, fatores de risco clássicos para o desenvolvimento de fenômenos tromboembólicos segundo os estudos de Anger et al.38.
Somente em 3 pacientes o tempo de cirurgia foi < 60 minutos (2 no grupo com profilaxia farmacológica e 1 no grupo com profilaxia por CPI), porém todas faziam uso de ACOs e uma delas era tabagista, o que as colocou como risco moderado, sendo indicada a profilaxia de TVP/TEP.
Somente no grupo com profilaxia medicamentosa foi observada a presença de dois fatores de risco muito graves para o surgimento de fenômenos tromboembólicos em alguns pacientes (neoplasia e TVP/TEP prévias); entretanto, nenhum desses pacientes desenvolveu novos fenômenos tromboembólicos após a cirurgia, o que comprova a eficácia da profilaxia.
Ademais, foram estudados alguns fatores de risco que não são conhecidos classicamente por aumentar a chance de TVP/TEP. Foi analisada a presença ou não de HAS, cirurgia bariátrica prévia, transtornos mentais (depressão, ansiedade, epilepsia) e transtornos endócrinos (diabetes melito, hipotireoidismo). Dentre os fatores de risco, estudos anteriores associaram somente a presença de cirurgia bariátrica anterior a risco aumentado por fenômenos tromboembólicos46.
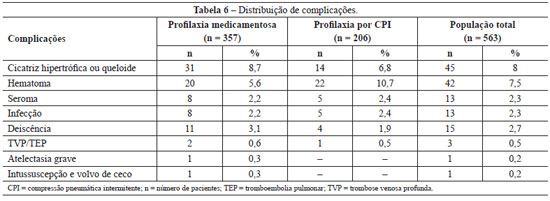
A incidência de complicações pós-operatórias na população em geral e nos grupos com profilaxia medicamentosa e com profilaxia por CPI pode ser observada na Tabela 6.
Com relação à incidência de complicações, não foi observada diferença significativa entre os grupos com profilaxia farmacológica e por CPI, nos quais a distribuição foi muito semelhante. Após a análise do teste estatístico qui-quadrado, foram observados os seguintes resultados: infecção, P = 0,977; seroma, P = 0,977; TVP/TEP, P = 0,991; deiscência, P = 0,716; cicatriz hipertrófica ou queloide, P = 0,568. A única complicação que teve frequência maior no grupo de profilaxia por CPI foi a incidência de hematoma, porém essa diferença também não foi estatisticamente significante (qui-quadrado: P = 0,080).
Entretanto, nos casos em que houve hematoma, a gravidade nos pacientes com profilaxia medicamentosa foi maior. Dentre os 20 casos de hematoma na população com profilaxia farmacológica, 6 necessitaram de reabordagem cirúrgica e 2 de transfusão de sangue. Já dos 22 casos de profilaxia por CPI, somente 2 necessitaram de reabordagem cirúrgica e nenhum necessitou de transfusão de sangue.
Houve duas intercorrências pouco habituais, observadas somente no grupo com profilaxia farmacológica: atelectasia pulmonar grave e intussuscepção e volvo de ceco. No primeiro caso, o quadro foi tão dramático que a paciente precisou ser internada em Unidade de Terapia Intensiva para compensação clínica pulmonar. A possibilidade de TEP só foi excluída após a realização de vários exames complementares e a avaliação pelas equipes de cirurgia torácica e pneumologia, e a paciente foi tratada apenas para atelectasia pulmonar grave, com reversão completa do quadro. Uma paciente apresentou sinais de abdome agudo 30 dias após a abdominoplastia, sendo realizados exames de imagem que sugeriram o diagnóstico de intussuscepção e volvo de ceco. A paciente foi submetida a laparotomia exploradora pela incisão prévia de abdominoplastia, com confirmação da suspeita do exame de imagem e boa evolução. Essa complicação, apesar de muito rara, já foi associada, na literatura, à abdominoplastia51. Pela raridade de ambas as situações, não é possível fazer qualquer comparação dessas complicações entre os grupos.
Nos casos em que houve TVP ou TEP, todos os pacientes evoluíram bem. Todas as pacientes que apresentaram fenômenos tromboembólicos foram submetidas a abdominoplastia associada a outra cirurgia estética. Todos também apresentaram pontuação de, no mínimo, 5 para os fatores de risco de tromboembolia, ou seja, todos de risco alto. Nos 2 casos do grupo com profilaxia farmacológica, uma paciente apresentou TVP isolada e outra, TVP seguida de TEP moderada, necessitando de medidas de terapia intensiva. No único caso do grupo com profilaxia por CPI, houve TVP seguida de TEP leve, sem necessidade de terapia intensiva. Nenhum paciente desenvolveu SPT. Não houve nenhum caso de óbito em toda a casuística.
DISCUSSÃO
Atualmente, a cirurgia plástica tem sido alvo fácil da mídia e de batalhas jurídicas. Muitos consideram que, por ser uma cirurgia estética eletiva, deve ser isenta de complicações, deve haver compromisso com o resultado e não com o meio utilizado, e deve sempre satisfazer o "resultado esperado" pelo paciente, sendo frequentemente enquadrada no Código de Defesa do Consumidor. Essas interpretações, além de equivocadas, colocam em xeque todos os conhecimentos médicos e científicos no qual se baseia a especialidade e também torna o cirurgião plástico presa fácil da mídia e de advogados. Toda cirurgia está sujeita a complicações, ao inesperado e ao infortuito, como demonstrado pela literatura médica mundial. E na casuística apresentada neste trabalho não foi diferente.
Os fenômenos tromboembólicos são, com exceção do óbito, os calcanhares de Aquiles do cirurgião plástico. A fisiopatologia desses fenômenos foi descrita por Virchow, em 1859, que atribuiu como fatores primordiais para seu surgimento a estase sanguínea, o dano do endotélio e os estados de hipercoagulabilidade. Em uma cirurgia, em especial a abdominoplastia, temos a exacerbação de todos esses fatores, decorrentes de imobilização prolongada, posição cirúrgica, danos ao endotélio e produção de fatores (citocinas e hormônios) pró-coagulantes13,52. Também existem vários fatores de risco bem descritos na literatura, que aumentam ainda mais a chance de fenômenos tromboembólicos, entre os quais tabagismo, obesidade, insuficiência venosa, neoplasia, idade e tempo de cirurgia38,43.
O presente estudo apresenta análise retrospectiva de 563 pacientes submetidos a abdominoplastia associada a dois protocolos diferentes de profilaxia para fenômenos tromboembólicos. Tais protocolos não são diferentes com relação à indicação da profilaxia, mas somente em relação ao método utilizado, o farmacológico (enoxaparina) ou o mecânico (CPI). Já existem vários protocolos de profilaxia, normalmente farmacológica, que na prática indicam que seja feita em todos os pacientes de abdominoplastia, já que, pelo tempo cirúrgico e pela posição pós-operatória, todos são considerados de moderado risco38,43. Entretanto, existe muita resistência por parte dos cirurgiões plásticos em realizar a profilaxia farmacológica, e estudos demonstram que até 25% dos cirurgiões plásticos não realizam nenhum tipo de profilaxia em pacientes submetidos a abdominoplastia34, pois têm medo de complicações hemorrágicas ou entendem que tais complicações são muito raras para se preocuparem com isso35. Assim, o desenvolvimento de protocolos de segurança e guidelines se torna fundamental53.
Interessante notar que, no presente estudo, 64,3% das abdominoplastias foram combinadas a outro procedimento estético, prática cada vez mais comum na cirurgia plástica, pela maior comodidade para o médico e para o paciente. Essa prática, porém, aumenta a chance de fenômenos tromboembólicos54, devendo ser discutida com o paciente, e torna obrigatória a profilaxia de TVP/TEP.
Na população total deste estudo, houve 8% de cicatriz hipertrófica ou queloides, 7,5% de hematoma, 2,3% de seroma, 2,3% de infecção, 2,7% de deiscência e 0,5% de TVP/TEP. Também foram observadas duas complicações muito pouco frequentes, um caso de atelectasia pulmonar grave com necessidade de suporte intensivo e um quadro de intussuscepção e volvo de ceco, que já foram previamente descritas e associadas à abdominoplastia51.
Na literatura, a incidência de queloides ou cicatrizes hipertróficas varia de 5% a 16%55-57; de hematoma, de 0,5% a 8%2,32,37,58; de seroma, de 1% a 8%3,26; de infecção, de 2,2% a 7,3%11,32; de deiscência, de 0,7% a 5,4%3,11; e de TVP/TEP, de 0,5% a 1,1%11,32,39. No entanto, a incidência de TEV/TEP na abdominoplastia associada a outro procedimento pode chegar a 6,6%59.
Todos os dados apresentados neste trabalho estão condizentes com a literatura, com exceção da incidência de hematoma, especialmente na população com profilaxia por CPI (10,7%). Esse resultado é, até certo ponto, surpreendente, pois é maior que o índice da literatura e também maior que o observado no grupo com profilaxia farmacológica (5,6%), que, por sua vez, é semelhante ao índice da literatura. A partir de dados publicados, sabe-se que o uso de profilaxia medicamentosa aumenta a incidência de sangramentos e complicações hemorrágicas31, o que não ocorre com a utilização de profilaxia mecânica17,19. Essa ocorrência não foi observada neste estudo. Não conseguimos encontrar uma explicação para essa observação, porém os dois grupos não apresentaram diferença estatística (qui-quadrado: P = 0,08). Ademais, a gravidade das complicações hemorrágicas no grupo com profilaxia farmacológica foi maior, com necessidade de reintervenções e hemoterapia mais frequentes, representando uma vantagem para a profilaxia mecânica por CPI.
Os fenômenos tromboembólicos apresentaram incidência de 0,6% no grupo com profilaxia medicamentosa, de 0,5% no grupo com profilaxia mecânica e de 0,5% na população em geral, dados muito semelhantes aos da literatura mundial3,11,32. Os resultados comprovam que, apesar de a incidência não ser tão alta, essas complicações ocorrem, e que, pelos altos índices de morbidade e mortalidade, devem ter sua profilaxia sempre lembrada e praticada.
Esta é a primeira vez na literatura que dois métodos de profilaxia distintos (farmacológico e mecânico) são comparados em pacientes submetidos a cirurgia plástica, particularmente abdominoplastia. Também foi observado que ambos os métodos foram efetivos na profilaxia de TVP/TEP, e que ambos podem ser usados mesmo que isoladamente para esse fim.
CONCLUSÕES
A incidência de complicações observada neste estudo é semelhante à da literatura. A profilaxia mecânica por CPI tem a mesma eficácia que a profilaxia medicamentosa em pacientes submetidos a abdominoplastia para os fenômenos tromboembólicos. Apesar de a incidência de fenômenos hemorrágicos nas duas formas de profilaxia ser a mesma, sua gravidade é menor quando é utilizada profilaxia mecânica por CPI.
REFERÊNCIAS
1. Neaman KC, Hansen JE. Analysis of complications from abdominoplasty: a review of 206 cases at a university hospital. Ann Plast Surg. 2007;58(3):292-8.
2. Stewart KJ, Stewart DA, Coghlan B, Harrison DH, Jones BM, Waterhouse N. Complications of 278 consecutive abdominoplasties. J Plast Reconstr Aesthet Surg. 2006;59(11):1152-5.
3. Jatene PRS, Jatene MCV, Barbosa ALM. Abdominoplastia: experiência clínica, complicações e revisão da literatura. Rev Soc Bras Cir Plást. 2005;20(2):65-71.
4. Clagett GP, Reisch JS. Prevention of venous thromboembolism in general surgical patients: Results of meta-analysis. Ann Surg. 1988;208(2):227-40.
5. McDevitt NB. Deep vein thrombosis prophylaxis. American Society of Plastic and Reconstructive Surgeons. Plast Reconstr Surg. 1999;104(6):1923-8.
6. Michota FA. Bridging the gap between evidence and practice in venous thromboembolism prophylaxis: the quality improvement process. J Gen Intern Med. 2007;22(12):1762-70.
7. Kelly HA. Excision of the flat abdominal wall lipectomy. Surg Gynec Obstet. 1910;10:229-31.
8. Pitanguy I. Evaluation of body contouring surgery today: a 30-year perspective. Plast Reconstr Surg. 2000;105(4):1499-516.
9. Vastine V, Morgan RF, Williams GS, Gampper TJ, Drake DB, Knox LK, et al. Wound complications of abdominoplasty in obese patients. Ann Plast Surg. 1999;42(1):34-9.
10. Hensel JM, Lehman JA Jr, Tantri MP, Parker MG, Wagner DS, Topham NS. An outcomes analysis and satisfaction survey of 199 consecutive abdominoplasties. Ann Plast Surg. 2001;46(4):357-63.
11. Grazer FM, Goldwyn RM. Abdominoplasty assessed by survey, with emphasis on complications. Plast Reconstr Surg. 1977;59(4):513-7.
12. Risberg B. Pathophysiological mechanisms of thromboembolism. Acta Chir Scand Suppl. 1988;550:104-14.
13. Kearon C. Natural history of venous thromboembolism. Circulation. 2003;107(23 Suppl 1):I22-30.
14. Hull RD, Pineo GF. Treatment of venous thromboembolism with low molecular weight heparins. Hematol Oncol Clin North Am. 1992;6(5):1095-103.
15. Caprini JA. Intermittent pneumatic compression and pharmacologic thrombosis prophylaxis. Curr Opin Pulm Med. 2009;15(5):439-42.
16. Kaboli P, Henderson MC, White RH. DVT prophylaxis and anticoagulation in the surgical patient. Med Clin North Am. 2003;87(1):77-110.
17. Cahan MA, Hanna DJ, Wiley LA, Cox DK, Killewich LA. External pneumatic compression and fibrinolysis in abdominal surgery. J Vasc Surg. 2000;32(3):537-43.
18. Comerota AJ, Chouhan V, Harada RN, Sun L, Hosking J, Veermansunemi R, et al. The fibrinolytic effects of intermittent pneumatic compression: mechanism of enhanced fibrinolysis. Ann Surg. 1997;226(3):306-14.
19. Chen AH, Frangos SG, Kilaru S, Sumpio BE. Intermittent pneumatic compression devices: physiological mechanisms of action. Eur J Vasc Endovasc Surg. 2001;21(5):383-92.
20. Kiudelis M, Gerbutavicius R, Gerbutaviciene R, Griniute R, Mickevicius A, Endzinas Z, et al. A combinative effect of low-molecular-weight heparin and intermittent pneumatic compression device for thrombosis prevention during laparoscopic fundoplication. Medicina (Kaunas, Lithuania). 2010;46(1):18-23.
21. Jeffery PC, Nicolaides AN. Graduated compression stockings in the prevention of postoperative deep vein thrombosis. Br J Surg. 1990;77(4):380-3.
22. Leyvraz PF, Bachmann F, Hoek J, Büller HR, Postel M, Samama M, et al. Prevention of deep vein thrombosis after hip replacement: randomised comparison between unfractionated heparin and low molecular weight heparin. BMJ. 1991;303(6802):543-8.
23. Kakkos SK, Caprini JA, Geroulakos G, Nicolaides AN, Stansby GP, Reddy DJ. Combined intermittent pneumatic leg compression and pharmacological prophylaxis for prevention of venous thrombo-embolism in high-risk patients. Eur J Vasc Endovasc Surg. 2009;37(3):364-5.
24. Naccarato M, Chiodo Grandi F, Dennis M, Sandercock PA. Physical methods for preventing deep vein thrombosis in stroke. Cochrane Database Syst Rev. 2010;(8):CD001922.
25. Lippi G, Favaloro EJ, Cervellin G. Prevention of venous thromboembolism: focus on mechanical prophylaxis. Semin Thromb Hemost. 2011;37(3):237-51.
26. Saldanha OR, De Souza Pinto EB, Mattos WN Jr, Pazetti CE, Lopes Bello EM, Rojas Y, et al. Lipoabdominoplasty with selective and safe undermining. Aesthetic Plast Surg. 2003;27(4):322-7.
27. Elias A, Fiessinger JN. Maladie thromboembolique veineuse. Paris: Masson; 1995.
28. Geller DS, Hornicek FJ, Mankin HJ, Raskin KA. Soft tissue sarcoma resection volume associated with wound-healing complications. Clin Orthop Relat Res. 2007;459:182-5.
29. Conduah A, Lieberman JR. Venous thromboembolic prophylaxis after elective total hip arthroplasty. Clin Orthop Relat Res. 2005;441:274-84.
30. Patel AR, Crist MK, Nemitz J, Mayerson JL. Aspirin and compression devices versus low-molecular-weight heparin and PCD for VTE prophylaxis in orthopedic oncology patients. J Surg Oncol. 2010;102(3):276-81.
31. Koch A, Bouges S, Ziegler S, Dinkel H, Daures JP, Victor N. Low molecular weight heparin and unfractionated heparin in thrombosis prophylaxis after major surgical intervention: update of previous meta-analyses. Br J Surg. 1997;84(6):750-9.
32. Alderman AK, Collins ED, Streu R, Grotting JC, Sulkin AL, Neligan P, et al. Benchmarking outcomes in plastic surgery: national complication rates for abdominoplasty and breast augmentation. Plast Reconstr Surg. 2009;124(6):2127-33.
33. Wennberg DE, Lucas FL, Birkmeyer JD, Bredenberg CE, Fisher ES. Variation in carotid endarterectomy mortality in the Medicare population: trial hospitals, volume, and patient characteristics. JAMA. 1998;279(16):1278-81.
34. Broughton G 2nd, Rios JL, Rohrich RJ, Brown SA. Deep venous thrombosis prophylaxis practice and treatment strategies among plastic surgeons: survey results. Plast Reconstr Surg. 2007;119(1):157-74.
35. Geerts WH, Heit JA, Clagett GP, Pineo GF, Colwell CW, Anderson FA Jr, et al. Prevention of venous thromboembolism. Chest. 2001;119(1 Suppl):132S-75S.
36. Young VL, Watson ME. The need for venous thromboembolism (VTE) prophylaxis in plastic surgery. Aesthetic Surg J. 2006;26(2):157-75.
37. Paiva RA, Pitanguy I, Amorim NFG, Berger R, Shdick HA, Holanda TA. Tromboembolismo venoso em Cirurgia Plástica: protocolo de prevenção na Clínica Ivo Pitanguy. Rev Bras Cir Plást. 2010;25(4):583-8.
38. Anger J, Baruzzi ACA, Knobel E. Um protocolo de prevenção de trombose venosa profunda em Cirurgia Plástica. Rev Soc Bras Cir Plást. 2003;18(1):47-54.
39. Matarasso A, Swift RW, Rankin M. Abdominoplasty and abdominal contour surgery: a national plastic surgery survey. Plast Reconstr Surg. 2006;117(6):1797-808.
40. Almeida EG, Almeida Jr GL. Abdominoplastia: estudo retrospectivo. Rev Soc Bras Cir Plast. 2008;23(1):1-10.
41. Flinn WR, Sandager GP, Silva Jr MB, Benjamin ME, Cerullo LJ, Taylor M. Prospective surveillance for perioperative venous thrombosis: experience in 2643 patients. Arch Surg. 1989;131(5):472-80.
42. Murphy RX Jr, Peterson EA, Adkinson JM, Reed JF 3rd. Plastic surgeon compliance with national safety initiatives: clinical outcomes and "never events". Plast Reconstr Surg. 2010;126(2):653-6.
43. Davison SP, Venturi ML, Attinger CE, Baker SB, Spear SL. Prevention of venous thromboembolism in the plastic surgery patient. Plast Reconstr Surg. 2004;114(3):43E-51E.
44. Sandri JL. Profilaxia do tromboembolismo em cirurgia plástica. In: Carreirão S, Cardim V, Goldenberg D, eds. Cirurgia Plástica - Sociedade Brasileira de Cirurgia Plástica. São Paulo: Atheneu; 2005. p. 119-25.
45. Moulim JL, Sobreira ML, Malgor RD, Abreu CR, Araújo ESF, Palhares Neto AA. Estudo comparativo entre protocolos para profilaxia da trombose venosa profunda: uma nova proposta. Rev Bras Cir Plást. 2010; 25(3):415-22.
46. Hatef DA, Kenkel JM, Nguyen MQ, Farkas JP, Abtahi F, Rohrich RJ, et al. Thromboembolic risk assessment and the efficacy of enoxaparin prophylaxis in excisional body contouring surgery. Plast Reconstr Surg. 2008;122(1):269-79.
47. Guyatt G, Schunemann HJ, Cook D, Jaeschke R, Pauker S. Applying the grades of recommendation for antithrombotic and thrombolytic therapy: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest. 2004;126(3 Suppl):179S-87S.
48. Keyes GR, Singer R, Iverson RE, McGuire M, Yates J, Gold A, et al. Mortality in outpatient surgery. Plast Reconstr Surg. 2008;122(1):245-53.
49. Graça Neto L, Araújo LR, Rudy MR, Auersvald LA, Graf R. Intraabdominal pressure in abdominoplasty patients. Aesthetic Plast Surg. 2006;30(6):655-8.
50. Clayman MA, Clayman ES, Seagle BM, Sadove R. The pathophysiology of venous thromboembolism: implications with compression garments. Ann Plast Surg. 2009;62(5):468-72.
51. Destro MWB, Destro C, Salles VJA, Cauduro AB, Kalume RS. Volvo de ceco no pós-operatório recente de abdominoplastia. Rev Soc Bras Cir Plast. 2007;22(3):176-9.
52. Kroegel C, Reissig A. Principle mechanisms underlying venous thromboembolism: epidemiology, risk factors, pathophysiology and pathogenesis. Respiration. 2003;70(1):7-30.
53. Miszkiewicz K, Perreault I, Landes G, Harris PG, Sampalis JS, Dionyssopoulos A, et al. Venous thromboembolism in plastic surgery: incidence, current practice and recommendations. J Plast Reconstr Aesthet Surg. 2009;62(5):580-8.
54. Sellam P, Trevidic P. The thromboembolic risk in abdominal plastic surgery. A randomized statistical study of 190 cases. Ann Chir Plast Esthet. 1999;44(5):545-8.
55. Chike-Obi CJ, Cole PD, Brissett AE. Keloids: pathogenesis, clinical features, and management. Semin Plast Surg. 2009;23(3):178-84.
56. Aköz T, Gideroğlu K, Akan M. Combination of different techniques for the treatment of earlobe keloids. Aesthetic Plast Surg. 2002;26(3):184-8.
57. Alves JCRR, Silva Filho AF, Pereira NA. Cicatrização patológica e seu tratamento. In: Melega JM, ed. Cirurgia Plástica: fundamentos e arte. São Paulo: MEDSI; 2002. p. 15-24.
58. Abs R. Accidents thromboemboliques en chirurgie plastique: revue de la literature et proposition d´un algorithme de prophylaxie. Ann Chir Plast Esthet. 2000;45(6):604-9.
59. Aly AS, Cram AE, Chao M, Pang J, McKeon M. Belt lipectomy for circumferential truncal excess: the University of Iowa experience. Plast Reconstr Surg. 2003;111(1):398-413.
1. Cirurgião plástico, membro titular da Sociedade Brasileira de Cirurgia Plástica, Ribeirão Preto, SP, Brasil.
2. Anestesiologista, membro da Sociedade Brasileira de Anestesiologia, Ribeirão Preto, SP, Brasil.
3. Doutora e pesquisadora adjunta em Neurociências pela Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo, Ribeirão Preto, SP, Brasil.
Endrigo Piva Pontelli
Clínica Vital - Av. Costabile Romano, 1.301 - Ribeirânia
Ribeirão Preto, SP, Brasil - CEP 14096-380
E-mail: epontelli@bol.com.br
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 23/5/2011
Artigo aceito: 11/11/2011
Trabalho realizado nos Hospitais Privados de Ribeirão Preto (Hospital Santa Lydia e Hospital da Plástica de Ribeirão Preto), Ribeirão Preto, SP, Brasil.
Trabalho apresentado para ascensão a membro titular da SBCP.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter