

Original Article - Year 2012 - Volume 27 -
Aplicações do retalho romboide em reparações cutâneas
Use of the rhomboid flap for the repair of cutaneous defects
RESUMO
INTRODUÇÃO: O cirurgião plástico frequentemente defronta-se com a reparação dos mais diversos tipos de defeitos cutâneos; logo, é imprescindível que possua o conhecimento de técnicas versáteis e apropriadas para cada caso. O retalho romboide de transposição, proposto por Alexander Limberg, é um retalho extremamente útil para os mais diversos tipos de reconstrução. O objetivo deste trabalho é demonstrar a versatilidade, a segurança e a aplicabilidade do retalho de Limberg para reconstrução de perdas cutâneas localizadas nos mais diversos segmentos corporais.
MÉTODO: Foi realizada análise retrospectiva de 50 pacientes apresentando defeitos cutâneos, dos mais variados tipos, reconstruídos com o retalho romboide. A descrição da técnica cirúrgica e uma análise crítica dos resultados são apresentadas.
RESULTADOS: A média de idade dos pacientes foi de 59,6 anos. As lesões neoplásicas foram responsáveis pela maioria dos casos (84%). A face foi a área mais envolvida nas reconstruções, totalizando 36 (72%) casos, seguida da região lombossacral (8%), e do dorso e da região inguinoscrotal (6%). Complicações foram observadas em 4 (8%) pacientes.
CONCLUSÕES: O retalho romboide propicia resultados seguros e previsíveis, sendo a alternativa para a maioria dos defeitos encontrados.
Palavras-chave: Retalhos cirúrgicos. Procedimentos cirúrgicos reconstrutivos/métodos. Cirurgia plástica/métodos.
ABSTRACT
BACKGROUND: The plastic surgeon frequently performs reconstructions of diverse types of cutaneous defects; thus, it is essential to be versatile and have knowledge of appropriate techniques for each case. The rhomboid transposition flap, proposed by Alexander Limberg, is an extremely useful flap for a wide range of reconstructive procedures. This study aims to demonstrate the versatility, safety, and applicability of Limberg's flap for reconstruction of cutaneous losses located in a wide variety of body segments.
METHODS: A retrospective analysis of 50 patients with different cutaneous defects that had been reconstructed with the rhomboid flap was performed. A description of the surgical technique and a critical analysis of the results are presented.
RESULTS: The average age of the patients was 59.6 years. Neoplastic lesions accounted for most of the cases (84%). The face was the most frequently affected area, accounting for 36 (72%) cases; it was followed by the lumbosacral region (8%) and by the dorsal and inguinoscrotal regions (6%). Complications were observed in 4 (8%) patients.
CONCLUSIONS: The rhomboid flap provides safe and predictable outcomes, and is the method of choice for most of the defects found.
Keywords: Surgical flaps. Reconstructive surgical procedures/methods. Surgery, plastic/methods.
Na literatura, existem diversos artigos sobre o uso do retalho romboide em todas as áreas do corpo humano e por várias especialidades cirúrgicas1,2. Apesar de diversas modificações já terem sido propostas, permanece como um retalho extremamente versátil e seguro3. Segundo Chasmar4, pode ser utilizado virtualmente em qualquer parte do corpo, sendo amplamente usado em reconstrução facial ou mamária, neurocirurgia, cirurgia da mão, oftalmologia e proctologia5-8.
O objetivo deste trabalho é demonstrar a versatilidade, a segurança e a aplicabilidade do retalho de Limberg para reconstrução de perdas cutâneas localizadas nos mais diversos segmentos corporais. O retalho preenche o defeito com tecido da mesma espessura e cor, com boa vascularização, demonstrando adequados resultados funcionais e estéticos.
MÉTODO
Entre janeiro de 2008 e fevereiro de 2011, foi realizada análise retrospectiva de uma série de 50 pacientes operados no Serviço de Cirurgia Plástica do Hospital São Lucas da Pontifícia Universidade Católica do Rio Grande do Sul (Porto Alegre, RS, Brasil), com retalho romboide para cobertura de defeitos resultantes de lesões de etiologia distinta.
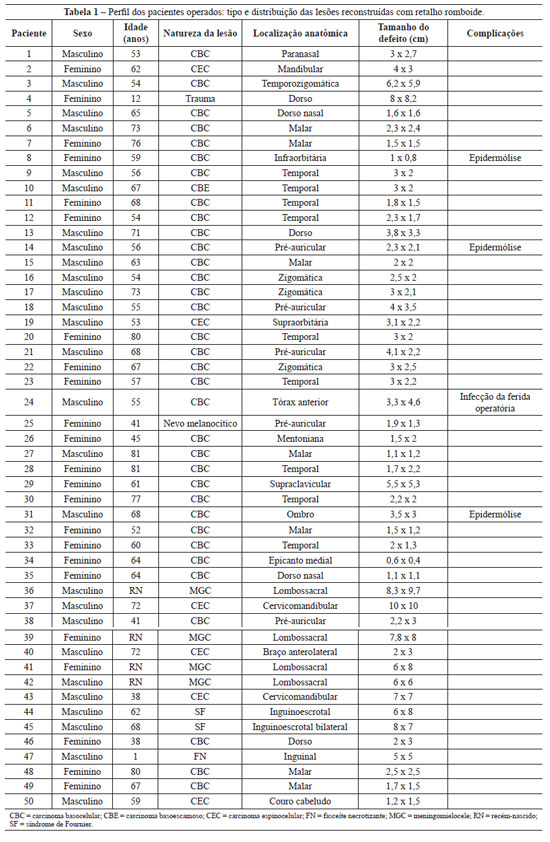
Os pacientes foram avaliados quanto a idade, etiologia, localização, tamanho do defeito (conforme mensuração realizada no exame anatomopatológico, nos casos de neoplasia) e presença de complicações pós-operatórias. O perfil dos pacientes estudados encontra-se na Tabela 1.
Técnica cirúrgica
Os retalhos foram confeccionados levando-se em conta tamanho e localização do defeito original, linhas de força e elasticidade dos tecidos adjacentes.
A partir do defeito resultante da ressecção, desenha-se um losango com ângulos internos de 60 graus e 120 graus (Figura 1A). Esse desenho deve ser idealizado com dois triângulos equiláteros com ângulos de 60 graus alinhados base a base, de maneira que todos os lados do defeito apresentem o mesmo comprimento, que, na prática, é igual à menor diagonal. O primeiro lado do retalho é uma extensão para fora do defeito da menor diagonal em seu próprio comprimento; o segundo lado do retalho é marcado com uma linha com o mesmo tamanho do primeiro, ao lado adjacente do defeito em losango, criando um ângulo de 60 graus no ápice do retalho2,9. A configuração final da cicatriz do retalho, na totalidade das vezes, é previsível, conforme pode ser observado na Figura 1B.
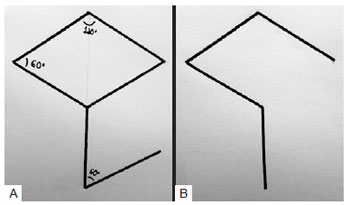
Figura 1 - Marcação do retalho romboide. Em A, losango com ângulos internos de 60 graus e 120 graus e retalho marcado. Em B, configuração final da cicatriz.
Para cada defeito, quatro retalhos romboides podem ser potencialmente confeccionados. Escolhe-se, então, de acordo com as linhas de tensão e expressão da pele, orientação e localização, o retalho que melhor se adapte ao defeito. Conforme evidenciado nas Figuras 2 a 4, as medidas e a confecção do retalho são realizadas previamente à ressecção das bordas dos defeitos, em decorrência do posterior alargamento das lesões. É realizado descolamento de todas as bordas da lesão, das margens do retalho e de sua base, proporcionando adequada aproximação dos tecidos, sem tensão no fechamento.
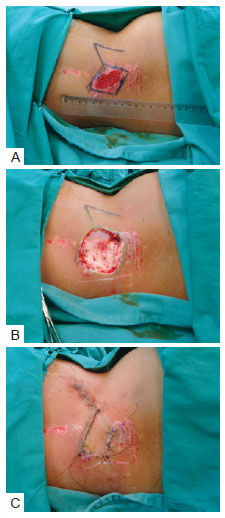
Figura 2 - Paciente com lesão secundária a trauma em dorso e difícil cicatrização da ferida por segunda intenção. Ressecção e cobertura cutânea com retalho fasciocutâneo de Limberg. Em A, demarcação do retalho previamente à ressecção. Em B, lesão ressecada. Em C, pós-operatório imediato.
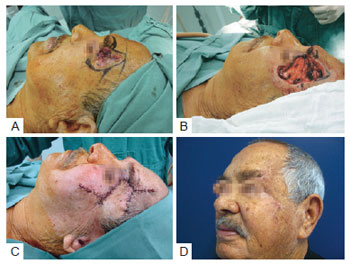
Figura 3 - Paciente com extensa lesão tumoral em região temporozigomática esquerda. Em A, aspecto pré-operatório. Em B, defeito decorrente da ressecção. Em C, aspecto pós-operatório imediato. Em D, aspecto aos 6 meses de pós-operatório.
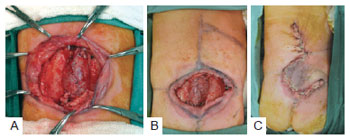
Figura 4 - Recém-nascido com meningomielocele. Em A, defeito de 8,3 cm x 9,7 cm. Em B, retalho marcado. Em C, retalho suturado no local do defeito.
RESULTADOS
A média de idade dos pacientes foi de 59,6 anos, variando entre pacientes recém-nascidos, com 48 horas de vida, até 81 anos. As lesões neoplásicas foram responsáveis pela maioria dos casos (84%). Os outros casos corresponderam, em ordem decrescente, a defeitos decorrentes de meningomielocele (8%), síndrome de Fournier (4%), fasceíte necrotizante (2%), e trauma (2%). Dentre as lesões neoplásicas, o carcinoma basocelular foi encontrado com maior frequência (81%), seguido de carcinoma espinocelular (14,4%), carcinoma basoescamoso (2,4%) e nevo melanocítico (2,4%).
Em relação aos locais acometidos, a face foi a área mais envolvida nas reconstruções, totalizando 36 (72%) casos, seguida da região lombossacral (8%), e do dorso e região inguinoscrotal (6%). Localizações como braço anterolateral, tórax, ombro e região supraclavicular corresponderam, cada uma, a 2% dos casos. Na face, o local mais acometido foi a região temporal (25%), seguida da região malar (19,4%). O número de retalhos empregados nas reconstruções faciais variou de 1 a 9 (Tabela 2).
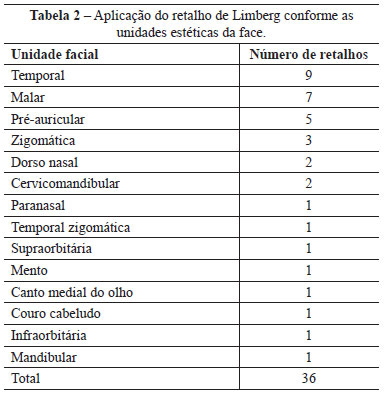
Os defeitos encontrados apresentaram variações de tamanho. O maior defeito foi na região lombossacral, decorrente da correção cirúrgica de meningomielocele, medindo 8,3 cm x 9,7 cm (Figura 4). Na região facial, o defeito de maior extensão mediu 6,2 cm x 5,9 cm, comprometendo a região temporozigomática.
Complicações foram observadas em 4 (8%) pacientes, sendo epidermólise em 3 (6%) casos e 1 (2%) caso de infecção de ferida operatória. Todas as complicações tiveram bom desfecho com tratamento conservador.
DISCUSSÃO
Este trabalho demonstra a utilidade do retalho romboide proposto por Limberg para reconstrução de diferentes defeitos cutâneos, conforme já observado por diversos autores3-5. O retalho propicia a transferência de tecido adjacente ao defeito com a mesma textura e coloração da pele. A posição das cicatrizes resultantes da transposição do retalho é altamente previsível e deve sempre ser levada em conta no planejamento do retalho, visando menor distorção dos tecidos subjacentes, bem como cicatriz menos aparente (Figura 2).
A cicatriz resultante da transposição do retalho adquire ângulos agudos e "quebrados", tornando os índices de complicações cicatriciais, como alçaponamento e hipertrofia, extremamente baixos. Assim, essa é uma opção atrativa para pacientes pediátricos e/ou com história de cicatrização patológica. A base do retalho, sempre que possível, deve ser posicionada inferiormente, para facilitação da drenagem linfática do retalho (Figuras 2 e 3).
Nas reparações em face, mesmo em pequenas lesões, os retalhos cutâneos são preferíveis ao fechamento primário e/ou enxertia, com o objetivo de evitar distorções de estruturas adjacentes e quebrar as linhas da cicatriz10. O grande número de reparações faciais nas regiões temporozigomática e malar (44% dos defeitos em face) demonstra a versatilidade do retalho romboide nesse segmento, sendo a técnica preferível nessas unidades faciais.
Pode ser argumentado que a ressecção excedente de pele a fim de criar um paralelogramo é desnecessária, por aumentar a área cruenta. Entretanto, considerando-se que a maioria das lesões é decorrente de excisões tumorais (84%), tal ressecção propicia margens de segurança maiores (podendo ser enviada a exame anatomopatológico), sem comprometer o resultado estético-funcional final11.
Os maiores defeitos, neste trabalho, foram os decorrentes de reparos neurocirúrgicos para correção de meningomielocele. Apesar de alguns autores preconizarem modificações com associação de dois ou mais retalhos romboides para grandes defeitos do dorso3, acreditamos que o adequado planejamento do retalho, bem como a manutenção das perfurantes paravertebrais, conforme proposto por Muneuchi et al.8, permitem o fechamento de grandes áreas, com número mínimo de complicações. Além disso, o uso de um retalho único evita linhas de sutura sobre o saco dural previamente reparado. A transferência de um retalho fasciocutâneo de adequada espessura torna desnecessário o uso de retalhos musculares para o fechamento de lesões selecionadas.
Apesar de não constar desta casuística, o retalho romboide tem sido considerado a melhor opção para o tratamento da doença pilonidal sacrococcígea6.
As complicações verificadas neste estudo foram poucas e não prejudicaram o resultado final da cirurgia, sendo todas resolvidas com tratamento conservador (curativos e antibioticoterapia), o que demonstra a segurança do retalho romboide para as mais diversas reconstruções no corpo humano.
CONCLUSÃO
O retalho romboide de Limberg propicia o fechamento de pequenos a grandes defeitos das mais diversas áreas anatômicas, com alta segurança, previsibilidade e baixo índice de complicações. A facilidade de confecção do desenho do retalho e a força cicatricial resultante, com ausência de tensão no fechamento após rotação do retalho, fazem com que seja considerado primeira opção na maioria das reconstruções em que o tegumento cutâneo apresenta quebra em sua integridade.
REFERÊNCIAS
1. Tissiani LAL, Alonso N, Carneiro MH, Bazzi K, Rocco M. Versatilidade do retalho bilobado. Rev Bras Cir Plást. 2011;26(3):411-7.
2. Limberg A. Mathematical principles of local plastic procedures on the surface of the human body. Leningrad: Medgis; 1946.
3. Turan T, Kuran I, Ozcan H, Baş L. Geometric limit of multiple local Limberg flaps: a flap design. Plast Reconstr Surg. 1999;104(6):1675-8.
4. Chasmar LR. The versatile rhomboid (Limberg) flap. Can J Plast Surg. 2007;15(2):67-71.
5. Ng SG, Inkster CF, Leatherbarrow B. The rhomboid flap in medial canthal reconstruction. Br J Ophthalmol. 2001;85(5):556-9.
6. Horwood J, Hanratty D, Chandran P, Billings P. Primary closure or rhomboid excision and Limberg flap for the management of primary sacrococcygeal pilonidal disease? A meta-analysis of randomized controlled trials. Colorectal Dis. 2012;14(2):143-51.
7. Silva Neto MP, Adão O, Scandiuzzi D, Chaem LHT. Retalho romboide na reparação mamária imediata pós-quadrantectomia e dissecção axilar. Rev Soc Bras Cir Plást. 2001;16(1):29-34.
8. Muneuchi G, Matsumoto Y, Tamai M, Kogure T, Igawa HH, Nagao S. Rhomboid perforator flap for a large skin defect due to lumbosacral meningocele: a simple and reliable modification. Ann Plast Surg. 2005; 54(6):670-2.
9. Limberg AA. Design of local flaps. In: Gibson T, ed. Modern trends in plastic surgery. 2nd ed. London: Butterworth-Heinemann; 1966. p. 38-61.
10. Borges AF. The rhombic flap. Plast Reconstr Surg. 1981;67(4):458-66.
11. Townend J. A template for the planning of rhombic skin flaps. Plast Reconstr Surg. 1993;92(5):968-71.
1. Cirurgião plástico, membro especialista da Sociedade Brasileira de Cirurgia Plástica (SBCP), Porto Alegre, RS, Brasil.
2. Residente do Serviço de Cirurgia Plástica do Hospital São Lucas da Pontifícia Universidade Católica do Rio Grande do Sul (HSL-PUCRS), Porto Alegre, RS, Brasil.
3. Membro titular da SBCP, preceptor do Serviço de Cirurgia Plástica do HSL-PUCRS, Porto Alegre, RS, Brasil.
4. Regente do Serviço de Cirurgia Plástica do HSL-PUCRS, Porto Alegre, RS, Brasil.
Gustavo Steffen Alvarez
Rua José Francisco Duarte Jr, 52 - ap. 601 - Menino Deus
Porto Alegre, RS, Brasil - CEP 90110-300
E-mail: gusalvarez@terra.com.br
Artigo recebido: 18/1/2012
Artigo aceito: 10/2/2012
Trabalho realizado no Hospital São Lucas da Pontifícia Universidade Católica do Rio Grande do Sul (HSL-PUCRS), Porto Alegre, RS, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter