

Original Article - Year 2012 - Volume 27 -
Avaliação de técnica de mastoplastia redutora com cicatriz em
Evaluation of the L-shaped scar-reducing mastoplasty technique for breast hypertrophies
RESUMO
INTRODUÇÃO: A preocupação com o aspecto das cicatrizes nas mastoplastias levou diversos cirurgiões a explorar técnicas com cicatrizes reduzidas, preferencialmente nas mastopexias não-redutoras. O objetivo deste estudo é avaliar uma técnica de mastoplastia redutora com cicatriz em "L" nas hipertrofias mamárias grau II ou maiores pela classificação de Berrocal Revueltas.
MÉTODO: Foi realizado estudo descritivo e retrospectivo, com 70 pacientes submetidas a mastoplastia redutora com cicatriz em "L", entre abril de 2007 e março de 2011. Foram incluídas pacientes portadoras de hipertrofia mamária graus 2, 3 e gigantomastia, pela classificação de Berrocal Revueltas. A técnica cirúrgica preconizou a marcação de pele em dois tempos, no início da cirurgia e no intraoperatório, após formação do novo cone mamário. Foram avaliadas as complicações encontradas. A qualidade dos resultados foi avaliada por 4 membros titulares da Sociedade Brasileira de Cirurgia Plástica. A análise estatística foi realizada com auxílio do programa SPSS.
RESULTADOS: A média de idade das pacientes foi de 32,9 anos e 62,9% apresentavam sobrepeso. A média de peso do tecido ressecado foi de 718,7 g na mama direita, e de 713,5 g na mama esquerda. Foi evidenciada taxa de 1,4% de hematoma, 2,9% de seroma, 1,4% de epidermólise, 1,4% de queloide, 2,9% de cicatriz hipertrófica e 5,7% de excesso de pele, sendo a taxa de reabordagem cirúrgica de 8,6%. Os avaliadores consideraram forma, simetria, ascensão do complexo areolopapilar e cicatriz das mamas muito boa (9 a 10) em 78,6%, 82,1%, 96,4% e 67,9% dos casos, respectivamente.
CONCLUSÕES: A mastoplastia redutora com cicatriz em "L" se mostrou eficaz para o tratamento das grandes hipertrofias mamárias.
Palavras-chave: Mamoplastia. Cirurgia plástica. Mama/cirurgia.
ABSTRACT
BACKGROUND: Many surgeons have attempted to develop techniques to reduce the scarring resulting from mastoplasty, particularly in cases undergoing nonreducing mastopexy. The aim of this study was to evaluate an L-shaped scar-reducing mastoplasty technique used for grade II or higher mammary hypertrophies, according to the rating system of Berrocal Revueltas.
METHODS: We conducted a retrospective study of 70 patients who underwent L-shaped scar-reducing mastoplasty between April 2007 and March 2011. We included patients with Berrocal Revueltas grades II and III breast hypertrophy and gigantomastia. The surgical technique involved marking of the skin both at the beginning of surgery as well as during the surgery after the formation of the new breast cone. We evaluated the complications encountered. The quality of the results was assessed by 4 full members of the Sociedade Brasileira de Cirurgia Plástica (Brazilian Society of Plastic Surgery). Statistical analysis was performed using SPSS.
RESULTS: The mean patient age was 32.9 years and 62.9% of patients were overweight. The average weight of resected tissue was 718.7 g in the right breast and 713.5 g in the left breast. Among the patients, hematoma (1.4%), seroma (2.9%), epidermolysis (1.4%), keloids (1.4%), hypertrophic scar (2.9%), and excess skin (5.7%) were noted, and the surgical reoperation rate was 8.6%. The evaluators assessed breast shape, breast symmetry, elevation of the nipple-areola complex, and scar appearance, which were considered very good (rating of 9-10) in 78.6%, 82.1%, 96.4%, and 67.9% of cases, respectively.
CONCLUSIONS: The L-shaped scar-reducing mastoplasty technique was effective for the treatment of large breast hypertrophy.
Keywords: Mammaplasty. Surgery, plastic. Breast/surgery.
A hipertrofia mamária é comumente associada a sofrimento físico e emocional em pessoas do sexo feminino, de modo que diversas técnicas vêm sendo descritas para seu tratamento. Ainda no século 19, foi feita a primeira cirurgia para tratamento de hipertrofia mamária, por Dieffenbach1. Desde então, diversas técnicas foram descritas, visando à redução do volume mamário2-10 e à correção da ptose mamária11-13, assim como à minimização das cicatrizes14-20. A técnica de cicatriz em "L" foi descrita pela primeira vez por Hollander14, recebendo contribuições de diversos outros cirurgiões em sua evolução até os dias atuais. As preocupações principais de todos que se dedicaram a esses procedimentos sempre foram aliar cicatriz reduzida a bons resultados estéticos. Aspectos como forma mamária resultante, segurança na realização do procedimento e dificuldades técnicas interferindo na reprodução da mesma por outros cirurgiões foram as principais limitações encontradas.
Há muitos anos a mastoplastia em "L" tem sido utilizada, preferencialmente nas mastopexias sem redução do volume das mamas.
Este estudo tem por objetivo avaliar técnica de mastoplastia redutora com cicatriz em "L" para tratamento de hipertrofias mamárias grau 2 ou maiores pela classificação de Berrocal Revueltas21.
MÉTODO
Amostra
Foi realizado estudo descritivo e retrospectivo, do qual participaram 70 pacientes do sexo feminino, submetidas a mastoplastia redutora pela técnica de cicatriz em "L", entre abril de 2007 e março de 2011. Todas as pacientes assinaram termo de consentimento informado.
Foram estabelecidos como critérios de inclusão: idade > 16 anos, índice de massa corporal (IMC) < 35 kg/m2, e presença de hipertrofia mamária graus 2, 3 e gigantomastia pela classificação de Berrocal Revueltas21 (Quadro 1).

Foram estabelecidos como critérios de exclusão: IMC > 35 kg/m2, diagnóstico prévio de neoplasia maligna mamária, cirurgia mamária prévia e doenças sistêmicas descompensadas.
As pacientes foram operadas pela mesma equipe cirúrgica, com técnica padronizada.
As cirurgias foram precedidas de anamnese, exame físico, avaliações laboratoriais, cardiológicas, rastreamento de afecções mamárias por ultrassonografia, além de mamografia nas pacientes com idade > 35 anos.
Descrição da Técnica Cirúrgica
Após anestesia, antissepsia e assepsia, foi realizada a marcação torácica de Aufricht22. Em seguida, foi realizada marcação do ponto A de Pitanguy7 (Figura 1). Os pontos B e C foram demarcados por meio do pinçamento bidigital do excesso de pele a ser ressecado, tentando colocar o ponto A no futuro ápice da mama (Figura 2). Os pontos B e C foram então unidos por uma linha semicircular com concavidade voltada para o complexo areolopapilar.
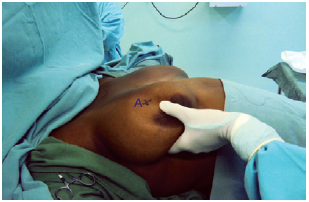
Figura 1 - Marcação do ponto A.
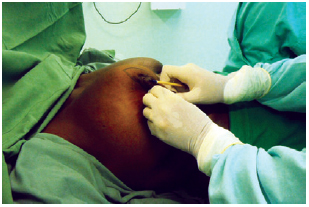
Figura 2 - Marcação dos pontos B e C.
A incisão da pele foi baseada na marcação realizada e seguida da desepitelização da região periareolar utilizando a manobra de Schwartzmann2. O polo inferior da glândula foi descolado do revestimento cutâneo até as inserções internas do sulco submamário, estendendo-se medial e lateralmente (Figura 3). Em seguida, foi realizado descolamento da glândula até o nível da fáscia do peitoral, separando-a da parede torácica. Foi realizada ressecção do polo inferior e ressecção em quilha da parte medial da glândula remanescente, criando dois pilares, um medial e outro lateral. Foi realizada ressecção das bases dos pilares, tornando-os regulares e simétricos (Figura 4).
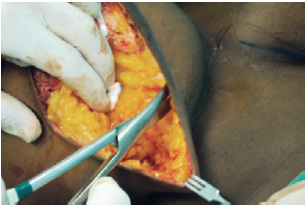
Figura 3 - Descolamento do polo superior.
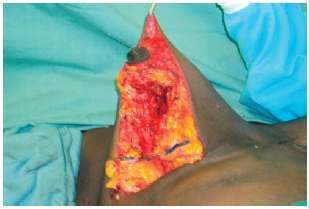
Figura 4 - Ressecção das bases dos pilares.
O polo superior foi então fixado no terço superior da fáscia do músculo peitoral. Os pilares medial e lateral foram aproximados e sutura provisória da pele foi realizada, ligando os pontos B e C, formando assim o novo cone mamário (Figura 5).
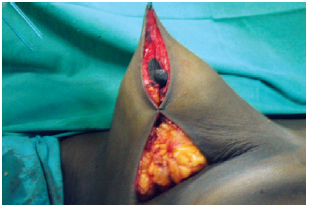
Figura 5 - Sutura cutânea temporária, formando o novo cone mamário.
Foram realizadas, em seguida, marcação e ressecção do excesso cutâneo, na linha vertical da cicatriz em "L". Posteriormente, foi feita a liberação do complexo areolopapilar, por meio de um retalho lateral de Skoog5. O cone mamário foi então remontado.
Foi realizada marcação transoperatória do ponto ínfero-lateral direito, preservando uma distância mínima possível de B-C no novo sulco submamário, para a acomodação do excesso de pele na linha horizontal da cicatriz em "L". Posteriormente, foram realizadas ressecção do excesso de pele e sutura definitiva intradérmica (Figura 6).
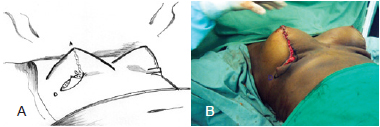
Figura 6 - Marcação do ponto D para retirada do excesso de pele. Em A, desenho esquemático. Em B, aspecto intraoperatório.
A localização da nova aréola foi marcada no ápice da mama, com desepitelização complementar e transposição da marcação para a mama contralateral. O complexo areolopapilar foi fixado com quatro pontos cardeais, utilizando fio de náilon 5.0. A sutura intradérmica foi realizada com fio absorvível monofilamentar 4.0 (Figura 7). O curativo foi realizado com microporagem estéril de cada mama separadamente, sendo, então, colocado o sutiã, mantido por 60 dias.
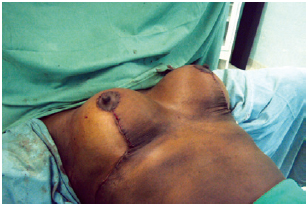
Figura 7 - Aspecto final das suturas.
O acompanhamento pós-operatório foi realizado com retorno em 24 horas, para retirada do dreno e troca de curativo. A segunda troca de curativos foi realizada no 4º dia pós-operatório. Foram feitas avaliações semanais no 1ºmês e, posteriormente, mensais, até o 3ºmês de pós-operatório. Após a cicatrização, os curativos foram substituídos por fitas de silicone.
Foram avaliados o estado nutricional e o grau de hipertrofia mamária pré-operatórios. No pós-operatório, a presença de complicações da ferida operatória, infecção e alterações da cicatrização foi também analisada.
Para avaliação da qualidade dos resultados foram analisadas fotografias de pré e pós-operatório por 4 membros titulares da Sociedade Brasileira de Cirurgia Plástica (Figuras 8 a 11). Os critérios forma, simetria, ascensão do complexo areolopapilar e aspecto da cicatriz foram classificados em ruim (0 a 3), regular (4 a 6), bom (7 a 8) e muito bom (9 a 10).
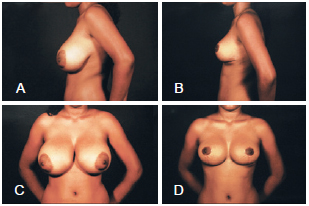
Figura 8 - Em A e C, vistas lateral e frontal pré-operatórias, respectivamente. Em B e D, vistas lateral e frontal pós-operatórias, respectivamente.
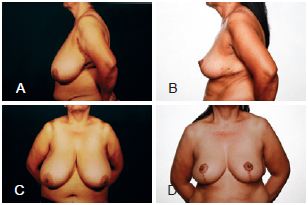
Figura 9 - Em A e C, vistas lateral e frontal pré-operatórias, respectivamente. Em B e D, vistas lateral e frontal pós-operatórias, respectivamente.
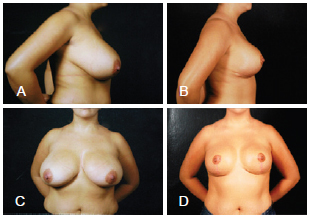
Figura 10 - Em A e C, vistas lateral e frontal pré-operatórias, respectivamente. Em B e D, vistas lateral e frontal pós-operatórias, respectivamente.
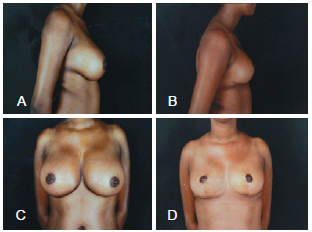
Figura 11 - Em A e C, vistas lateral e frontal pré-operatórias, respectivamente. Em B e D, vistas lateral e frontal pós-operatórias, respectivamente.
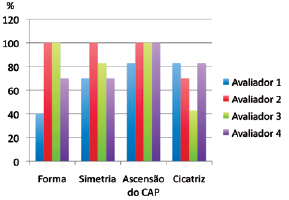
Figura 12 - Avaliação dos resultados realizada por 4 avaliadores independentes, segundo os parâmetros forma, simetria, ascensão do complexo areolopapilar (CAP) e cicatriz. Valores exibidos em porcentagem.
A análise estatística foi realizada com auxílio do programa Statistical Package for Social Sciences (SPSS), na versão 15.0 para Windows.
RESULTADOS
Foram analisados 70 prontuários de pacientes do sexo feminino submetidas a mastoplastia redutora com cicatriz reduzida em "L", de abril de 2007 a março de 2011.
A média de idade das pacientes era de 32,9 ± 10.6 anos, variando de 16 anos a 61 anos.
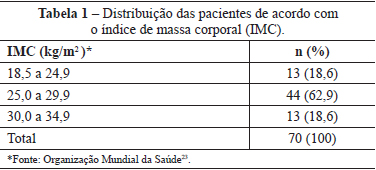
O IMC médio foi de 27,3 ± 2,9 kg/m2, variando de 20,9 kg/ m2 a 33,1 kg/m2. A distribuição das pacientes de acordo com o IMC é apresentada na Tabela 1. Três pacientes (4,3%) eram fumantes.
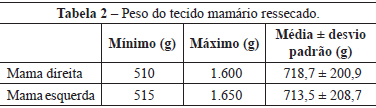
Foram ressecados, em média, 718,7 ± 200,0 g e 713,5 ± 208,7 g de tecido mamário, respectivamente, nas mamas direita e esquerda (Tabela 2).
Quarenta e nove (70%) pacientes apresentavam grau II de hipertrofia mamária, segundo a classificação de Berrocal Revueltas21 (Tabela 3).

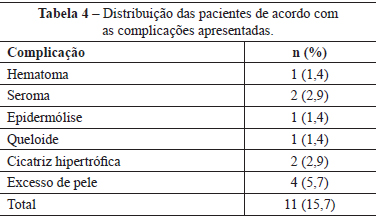
As principais complicações apresentadas por esse grupo de doentes encontram-se listadas na Tabela 4. Dentre essas complicações, apenas 6 (8,6%) pacientes necessitaram de reabordagem cirúrgica (Tabela 5).

A Figura 12 apresenta a avaliação dos resultados realizada por 4 avaliadores independentes, segundo os parâmetros forma, simetria, ascensão do complexo areolopapilar e cicatriz.
DISCUSSÃO
Os procedimentos de mastoplastia com cicatriz reduzida apresentam o benefício da eliminação ou drástica redução do componente horizontal da cicatriz e vem ganhando popularidade no Brasil e em outros países24. As técnicas com cicatriz em "L", como as descritas por Sepúlveda16, Bozola17, Chaves et al.18, Chiari19 e D'Assumpção20, demonstraram boa projeção da mama, evitando o esvaziamento precoce do polo superior. São técnicas reprodutíveis, apesar de longa curva de aprendizagem. A técnica descrita no presente estudo demonstra que a marcação da pele pré-operatória não precisa ser totalmente definida no início da cirurgia, como preconizado por Wise6, visto que o ponto D só é marcado no decorrer do procedimento, após a definição do novo sulco inframamário.
Foram avaliadas todas as pacientes com hipertrofia mamária grau 2 ou maiores, segundo a classificação de Berrocal Revueltas21, operadas no período de 2007 a 2011, quando a técnica descrita vinha sendo utilizada pelo cirurgião há 7 anos, e por isso já tinha parâmetros mais bem definidos.
A classificação de Berrocal Revueltas21 foi utilizada por se tratar de uma forma objetiva de classificar a hipertrofia mamária, sendo baseada no peso do tecido mamário ressecado. A ressecção glandular foi realizada de acordo com a necessidade de cada paciente, levando em consideração os sintomas apresentados, o desejo da paciente e a anatomia da região torácica, para não comprometer o resultado estético final.
O sobrepeso e a obesidade são condições comumente associadas à hipertrofia mamária, já que a quantidade de tecido adiposo circundante à glândula mamária é o principal responsável pelo seu volume25. A maioria das pacientes possuía sobrepeso, o que foi também demonstrado em um estudo de Rocha et al.26, no qual 57,6% das pacientes cursavam com IMC > 25 kg/m2.
As pacientes que se enquadravam nos critérios de exclusão não foram operadas, por não atenderem às normas de segurança do paciente adotadas pela equipe. As pacientes tabagistas não foram excluídas, o que pode reforçar a segurança da técnica descrita.
A marcação foi realizada em dois tempos: no início da cirurgia, com a paciente já anestesiada, e no intraoperatório. A marcação inicial utilizou apenas os pontos A, B e C de Pitanguy7, realizando uma linha arqueada ligando o ponto B e C, não aumentando o tempo cirúrgico, por ser uma marcação simplificada. O segundo tempo ocorreu no intraoperatório, após a identificação do novo sulco inframamário, quando se definiu o ponto D, correspondente ao extremo ínfero-lateral da linha horizontal do "L", ao longo desse sulco. Dessa forma, o cirurgião ficou desobrigado de prever antes da cirurgia onde estaria localizado o novo sulco inframamário na altura do tórax e, consequentemente, a cicatriz em "L". Essa manobra difere da proposta por Chiari19, que utilizava marcação geométrica calculada no pré-operatório baseada em um valor X, que correspondia à distância entre os sulcos axilares direito e esquerdo dividido por quatro. Também difere da técnica proposta por Bozola17, que realizava os ajustes de pele e subcutâneo, partindo do extremo ínfero-lateral da linha horizontal do "L" em direção ao ápice do cone, onde era efetuada a compensação, na região periareolar. D'Assumpção20 propôs a realização de marcação com o auxílio de moldes e Lobo et al.27 propuseram o planejamento da marcação por meio de dois fusos, um horizontal e um vertical, que se interceptam. Esses autores realizam suas marcações no início do ato cirúrgico.
A ressecção glandular foi realizada em quilha, como preconizado por Pitanguy7. Foi utilizado o retalho súpero-lateral de Skoog5, em razão da segurança do mesmo, por ser baseado na vascularização proveniente da artéria mamária externa para elevação do complexo areolopapilar.
É importante observar a necessidade da retirada de todo o excesso de pele na linha vertical do "L", para, a partir de então, marcar o ponto D. O excesso de pele ínfero-lateral poderá, assim, ser ressecado com maior precisão.
O curativo com microporagem estéril das mamas individualmente é uma tentativa de proporcionar maior conforto às pacientes. A manutenção do curativo e, posteriormente, do sutiã acompanha a retração da pele mamária, já descrita por Peixoto15.
A taxa de complicações encontrada foi de 15,7%, sendo as mais frequentes excesso de pele e cicatriz hipertrófica. Dabbah et al.28, em estudo retrospectivo de diversas técnicas com cicatriz em "T", encontraram como complicações mais frequentes infecção e lipólise. Provavelmente, a ausência de infecção no presente estudo pode decorrer do fato de todas as pacientes terem sido operadas em um hospital-dia especializado em cirurgia plástica, onde nenhuma cirurgia infectada é realizada.
As pacientes com cicatrizes hipertróficas e queloide foram submetidas a ressecção cirúrgica do segmento cicatricial afetado sob anestesia local, assim como as que possuíam excesso de pele remanescente, totalizando uma taxa de reabordagem cirúrgica de 8,6%. Beer et al.29 relataram taxa de reoperação de 11,1% do total de 153 pacientes operadas. Davis et al.30, em estudo que incluiu 406 pacientes, observaram necessidade de reabordagem cirúrgica em 5% dos casos.
Beer et al.29, ao estudarem a técnica de mastoplastia redutora com cicatriz vertical, relataram assimetria das mamas e deiscência de suturas como as principais complicações, em 26% e 12,6% dos casos, respectivamente. No presente estudo, os 4 observadores independentes consideraram a forma e a simetria das mamas como muito boas (9 a 10) em 78,6% e 82,1% dos casos, respectivamente. Isso pode ser atribuído ao fato de a cicatriz em "L", mais prolongada que a cicatriz vertical, permitir maior correção da assimetria.
Foi evidenciado seroma em 2,9% das pacientes, o que pode ser atribuído à ausência de lipoaspiração da mama na técnica descrita. Beer et al.29,que também raramente realizam lipoaspiração das mamas, encontraram incidência de 0,7% de seroma. No entanto, Lejour31, que associa lipoaspiração em sua técnica, encontrou 5% de seroma. No presente estudo, as 2 (2,9%) pacientes que apresentaram seroma foram submetidas a drenagem ambulatorial com seringa para tratamento da complicação.
O único caso de hematoma (1,4%) foi evidenciado no primeiro dia pós-operatório e tratado com drenagem ambulatorial.
A transposição do complexo areolopapilar foi obtida na totalidade dos casos, sem evidência de necrose, e os observadores consideram a ascensão obtida muito boa em 96,4% dos casos. Isso pode ser explicado pelo fato de essa amostra corresponder aos casos mais recentes do cirurgião, quando já possuía experiência há 7 anos com a técnica. Além disso, a taxa de fumantes na amostra correspondeu a apenas 4,3%.
A paciente que apresentou epidermólise (1,4%) foi tratada com conduta conservadora, com o uso de pomada de colagenase. Frequência similar (1,7%) foi descrita por Rocha et al.26, em estudo retrospectivo da técnica com pedículo vascular inferior.
Não houve necessidade de mudar o planejamento cirúrgico para incisões em "T", seja por dificuldade técnica ou acomodação de pele. Isso corrobora o estudo realizado por Vendette et al.32, que demonstraram que a mamoplastia em "L" pode ser indicada em mamas de características diversas, desde que a modelagem seja feita em um cone de dimensões proporcionais.
No presente estudo, foram alcançadas forma e simetria adequadas, possibilitando boa ascensão do complexo areolopapilar, com taxas de complicação e reabordagem cirúrgica similares às de outros estudos. Entretanto, estudos prospectivos são necessários para melhor avaliação da técnica a longo prazo.
CONCLUSÕES
A técnica de mastoplastia redutora com cicatriz em "L" se mostrou eficaz para tratamento das hipertrofias mamárias grau 2 ou maiores pela classificação de Berrocal Revueltas21.
REFERÊNCIAS
1. Dieffenbach JF. Die operative chirurgie. apud Jones G. Breast reduction. In: Mathes S, ed. Plastic surgery. Philadelphia: Elsevier; 2006.
2. Schwarzmann E. Die technik der mammapiklast. apud Jones G. Breast reduction. In: Mathes S, ed. Plastic surgery. Philadelphia: Elsevier; 2006.
3. Biesenberger H. Eine neue methode der mammaplastik. apud Jones G. Breast reduction. In: Mathes S, ed. Plastic surgery. Philadelphia: Elsevier; 2006.
4. Strombeck JO. Mammaplasty: report of a new techniques based on the two-pedicle procedure. Br J Plast Surg. 1960;13:79-90.
5. Skoog T. A technique of breast reduction, transposition of the nipple on a cutaneous vascular pedicle. Acta Chir Scand. 1963;126:453-65.
6. Wise RJ. A preliminary report on a method of planning the mammaplasty. Plast Reconstr Surg. 1956;17(5):367-75.
7. Pitanguy I. Surgical treatment of breast hypertrophy. Br J Plast Surg. 1967;20(1):78-85.
8. Weiner DI, Aiache AE, Silver L, Tittiranonda T. A single dermal pedicle for nipple transposition in subcutaneous mastectomy, reduction mammaplasty, or mastopexy. Plast Reconstr Surg. 1973;51(2):115-20.
9. Ribeiro L. A new technique for reduction mammaplasty. Plast Reconstr Surg. 1975;55(3):330-4.
10. Lejour M, Abboud M. Vertical mammaplasty without inframmamary scar and with breast liposuction. Perspect Plast Surg. 1990;4:67-90.
11. Pousson M, Michel X. Sur un cas de mastopexia. apud Jones G. Breast reduction. In: Mathes S, ed. Plastic surgery. Philadelphia: Elsevier; 2006.
12. Guinard M. Rapport de l'ablation estetique des tumeurs du sein par M.H. Morestin. apud Jones G. Breast reduction. In: Mathes S, ed. Plastic surgery. Philadelphia: Elsevier; 2006.
13. Lassus C. A technique for breast reduction. Int Surg. 1970;53(1):69-72.
14. Hollander E. Die operation der mamma hypertrophy und der hagebrust. Deutsch Med. Wochenschr. 1924;50:1400.
15. Peixoto G. Reduction mammaplasty: apersonal technique. Plast Reconstr Surg. 1980;65(2):217-26.
16. Sepúlveda A Tratamento das assimetrias mamárias. RevBras Cir.1981;71(1):11-8.
17. Bozola AR. Mamoplastia em L: contribuição pessoal. Rev AMRIGS. 1982;26(3):207-14.
18. Chaves L, Ceceau MA, Magalhães HGA. Mastoplastia em "L": um novo desenho. Rev Soc Bras Cir Plást. 1988;3(1):40-8.
19. Chiari Junior A. The L short-scar mammaplasty: a new approach. Plast Reconstr Surg. 1992;90(2):233-46.
20. D'Assumpção EA. Contribuição à mamaplastia redutora em L. Rev Bras Cir Plást. 1998;13(1):51-60.
21. Berrocal Revueltas M. Mamoplastia reductora con incisión mínima en J: una alternativa ideal en el manejo de las gigantomastias. Rev Co Cir Plást. 2000;4(1):15-9.
22. Aufricht G. Mammaplasty for pendulous breasts: empiric and geometric planning. Plast Reconstr Surg. 1949;4(1):13-29.
23. Organização Mundial de Saúde. Obesity: preventing and managing the global epidemic. Genebra: Organização Mundial de Saúde; 1997.
24. Jones G. Breastreduction. In:Mathes S,ed. Plasticsurgery. Philadelphia: Elsevier; 2006. p.539-84.
25. Moore KL, Dalley AF. Anatomia orientada para clínica. Rio de Janeiro: Guanabara Koogan; 2001.
26. Rocha ACJ, Costa CS, Campos H. Técnica de Costa Lima nas hipertrofias mamárias associada ao retalho de pedículo vascular inferior. Rev Bras Cir Plást. 2010;25(1):154-67.
27. Lobo AL, Caixeta RM, Tannus ED, Hernandez CHT, Maester DJ. Mamoplastia em "L": contribuição pessoal. In: Tournieux AAB, ed. Atualização em cirurgia plástica. São Paulo: Robe Editorial;1999. p. 245-9.
28. Dabbah A, Lehman JA Jr, Parker MG, Tantri D, Wagner DS. Reduction mammaplasty: an outcome analysis. Ann Plast Surg. 1995;35(4):337-41.
29. Beer GM, Spicher I, Cierpka KA, Meyer VE. Benefits and pitfalls of vertical scar breast reduction. Br J Plast Surg. 2004;57(1):12-9.
30. Davis GM, Ringler SL, Short K, Sherrick D, Bengtson BP. Reduction mammaplasty: long-term efficacy, morbidity, and patient satisfaction. Plast Reconstr Surg. 1995;96(5):1106-10.
31. Lejour M. Vertical mammaplasty: early complications after 250 personal consecutive cases. Plast Reconstr Surg. 1999;104(3):764-70.
32. Vendette FGV, Ota AS, Rebello CM, Brandão LP, Reis SR. Mamoplastia em "L": revisão de pacientes operadas no Serviço de Cirurgia Plástica do Hospital Municipal Barata Ribeiro - Rio de Janeiro. Disponível em: http://www.sbcp-sc.org.br/anais/paginas/55.htm Acesso em: 18/6/2011.
1. Cirurgião plástico, membro titular da Sociedade Brasileira de Cirurgia Plástica (SBCP), diretor médico da Clínica Self Day, Salvador, BA, Brasil.
2. Médico integrante do corpo clínico da Clínica Self Day, Salvador, BA, Brasil.
3. Professor titular da Escola Bahiana de Medicina e Saúde Pública, membro titular da SBCP, Salvador, BA, Brasil.
Correspondência para:
João Batista Portocarrero Costa Sobrinho
Rua Monte Conselho, 742 - ap. 202 - Rio Vermelho
Salvador, BA, Brasil - CEP 41940-360
E-mail: jportocarrero@uol.com.br
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 28/8/2012
Artigo aceito: 24/11/2012
Trabalho realizado na Clínica Self Day, Salvador, BA, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter