

Original Article - Year 2013 - Volume 28 -
Reconstrução mamária: análise de novas tendências e suas complicações maiores
Breast reconstruction: an analysis of the new trends and major complications
RESUMO
INTRODUÇÃO: Em razão da sua elevada incidência, o câncer de mama torna-se uma das grandes preocupações, sobretudo pelos impactos psicológicos e sociais. Os objetivos do presente trabalho são analisar as tendências atuais para a reconstrução mamária e avaliar suas complicações maiores.
MÉTODO: O estudo retrospectivo foi realizado numa série consecutiva de reconstruções mamárias, no período de fevereiro de 2011 a fevereiro de 2012, pela análise de prontuários médicos.
RESULTADOS: Um total de 127 reconstruções mamárias foram realizadas. As reconstruções imediatas representam 73% do total. As seguintes técnicas foram utilizadas: implante de silicone permanente, 54% (n=69), implante ajustável de Becker, 14% (n=17), retalho transverso do músculo reto abdominal (TRAM), 13% (n=17), retalho do músculo latíssimo do dorso com implante, 13% (n=16), e expansor simples, 6% dos casos (n=8). Complicações maiores ocorreram em 16,5 % (n=21) sendo que na maioria (63% n=12) possuíam passado de radioterapia, QT neoadjuvante e/ou história de tabagismo. As complicações foram decorrentes de hematoma com reintervenção / reinternação (0,72% n=1), necrose extensa do retalho com necessidade de desbridamentos e/ou posicionamento de implante para recuperação do volume perdido (4% n=5), infecções (3% n=4), extrusão e retirada do implante (7% n=9), e eventos tromboembólicos (1,5% n=2).
CONCLUSÃO: A escolha da técnica para a reconstrução mamária deve ser individualizada e baseada nas características e anseios de cada paciente, na familiaridade da técnica pela equipe cirúrgica, nos recursos hospitalares disponíveis e nos custos gerados pelas técnicas, a fim de otimizar os resultados, reduzir custos e os índices de complicações.
Palavras-chave: Mastectomia. Mamoplastia. Procedimentos Cirúrgicos Reconstrutivos/Métodos. Mamoplastia/Tendências.
ABSTRACT
INTRODUCTION: Because of its high incidence, breast cancer becomes a major concern, justified by psychological and social impacts. The purpose of the study is to analyze the current trends for breast reconstruction and evaluate its major complications.
METHOD: A retrospective study was performed in a consecutive series of breast reconstructions in the period February 2011 to February 2012, through analysis of medical records.
RESULTS: A total of 127 breast reconstructions were performed. The immediate reconstructions represent 73% of the total. The following techniques were used: permanent silicone implant, 54% (n = 69), Becker adjustable implant, 14% (n = 17), transverse rectus abdominis myocutaneous flap (TRAM), 13% (n=17), latissimus dorsi flap and implant 13% (n=16) and single expander 6% of cases (n=8). Major complications occurred in 16.5% (n = 21) and most (63% n=12) had a history of radiation therapy, neoadjuvant chemotherapy and / or smoking history. The complications resulted from hematoma reoperation (0.72% n=1), extensive necrosis of the flap requiring debridement and / or positioning of the implant to recover the lost volume (4% n=5), infections (3 % n=4), extrusion and removal of the implant (7% n=9) and thromboembolic events (1.5% n=2).
CONCLUSION: The choice of technique for breast reconstruction must be individualized and based on the characteristics and desires of each patient, the familiarity of the technique by the surgical team, the hospital resources available and costs generated by the techniques to optimize the results, reduce costs and complication rates.
Keywords: Mastectomy. Mammaplasty. Reconstructive Surgical Procedures/Methods. Mammaplasty/Trends.
A força iconográfica das mamas se manifesta em todos os âmbitos da sociedade: nas ciências, nas religiões e nas artes.
O câncer de mama é a neoplasia mais prevalente entre mulheres no Brasil. Segundo dados do Instituto Nacional de Câncer (INCA), estima-se que em 2012 serão registrados quase 52.680 casos novos da doença1. Em razão da sua elevada incidência, tal neoplasia torna-se uma das grandes preocupações, sobretudo pelos impactos psicológicos e sociais que acarretam para a saúde da mulher. Viver com uma doença relacionada a estigmas; sofrer preconceitos; conviver constantemente com incertezas e a probabilidade de recorrência é uma situação adversa.
A mastectomia está entre os tratamentos mais empregados para o câncer de mama. A remoção desse órgão e as terapias adjuvantes contribuem para o desenvolvimento de complicações físicas e transtornos psicológicos, que podem influenciar negativamente a qualidade de vida (QV)2,3.
A ausência da mama altera a imagem corporal da mulher, produz sensação de mutilação, perda da feminilidade e sensualidade. Na tentativa de reduzir os sentimentos negativos desencadeados pela doença e seu tratamento, melhorar a autoestima, suprir a falta da mama e facilitar o vestuário, muitas mulheres optam pela reconstrução cirúrgica da mama. Trata-se de um procedimento seguro, que não aumenta o risco de recorrência da doença e não interfere na detecção da mesma, além de não levar ao atraso para terapias adjuvantes2,3.
É um procedimento cada vez mais comum em nosso meio, sendo utilizado por um contingente significativo da população feminina. Muitas mulheres ainda jovens, em pleno gozo de suas atividades laborativas, optam pela reconstrução. O papel do cirurgião plástico é de essencial importância no retorno dessas pacientes ao convívio social e laboral, restabelecendo a autoestima e a beleza natural2,3.
Embora de 35%-40% das mulheres diagnosticadas anualmente com câncer de mama sejam submetidas à mastectomia total, historicamente menos de 25% irão se submeter a uma reconstrução imediata4-6.
Albornoz et al.4 relataram dois achados intrigantes: 1) uma taxa de reconstrução imediata de 37,8%; 2) maior número de reconstruções utilizando implantes comparadas aos tecidos autólogos (61 vs. 41%). Esses achados são diversos dos anteriores.
Com o aprimoramento de novas técnicas de reconstrução por meio de implantes aloplásticos (expansores, implantes ajustáveis ou permanentes) e retalhos autólogos convencionais ou livres, o arsenal para reconstrução se tornou vasto, sendo essencial a combinação entre técnica e seleção de pacientes para um desfecho satisfatório e agradável.
Os objetivos do presente trabalho são analisar as tendências atuais para a reconstrução mamária e avaliar suas complicações maiores, em um serviço de cirurgia plástica de referência nessa modalidade de tratamento.
MÉTODO
O estudo retrospectivo foi realizado numa série consecutiva de reconstruções mamárias realizadas pela equipe de Cirurgia Plástica do Hospital Felício Rocho, em Belo Horizonte, MG, no período de fevereiro de 2011 a fevereiro de 2012, pela análise de prontuários médicos.
As pacientes incluídas no estudo foram todas aquelas submetidas à mastectomia alargada, total ou com preservação do complexo areolopapilar (CAP) e posterior reconstrução mamária imediata ou tardia.
Foram coletados dados referentes à idade, tipo de tumor, momento da reconstrução (imediato/tardio), técnicas de reconstrução utilizadas e complicações maiores.
As complicações maiores foram definidas como aquelas que necessitaram de alguma reinternação ou reintervenção nos 3 meses subsequentes à reconstrução por causas relacionadas à cirurgia.
RESULTADOS
Foram incluídas no estudo um total de 127 reconstruções mamárias em 118 pacientes no período mencionado.
A média das idades das pacientes foi de 51,4 anos (de 25 a 81 anos), sendo 49% abaixo de 50 anos.
As indicações para mastectomia com reconstrução imediata (n=93) foram: 40% carcinoma ductal invasor unifocal, 20% carcinoma ductal in situ, 17% carcinoma ductal invasor multifocal/multicêntrico, 16% carcinoma lobular invasor, 4% carcinoma misto, e 3% carcinoma mucinoso.
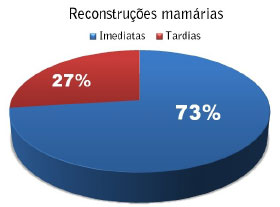
Gráfico 1 - As reconstruções imediatas representaram 73% (n=93) do total e as tardias 27% (n=34).
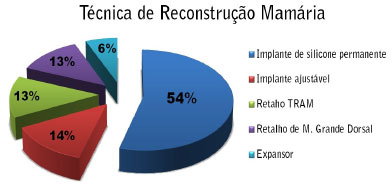
Gráfico 2 - Gráfico evidenciando as técnicas utilizadas para reconstrução e suas respectivas percentagens.
As reconstruções imediatas representaram 73% (n=93) do total e as tardias 27% (n=34), sendo a média de tempo aguardado para as reconstruções tardias de dois anos e três meses.
Do total de reconstruções, 66% foram primárias, ou seja, sem nenhuma tentativa de reconstrução prévia, seja ela imediata ou não. Já 34% foram reconstruções secundárias, ou seja, após alguma tentativa prévia de reconstrução.
Avaliando isoladamente as reconstruções imediatas com implante, 64% foram realizadas de forma primária e 36% haviam sido submetidas a reconstruções conservadoras. Analisando somente os retalhos autólogos, foi verificada uma porcentagem de 51% de reconstruções primárias e 49% de reconstruções secundárias.
As reconstruções mamárias foram realizadas utilizando as seguintes técnicas: implante de silicone permanente, 54% dos casos (n=69), implante ajustável de Becker, 14% dos casos (n=17), retalho transverso do músculo reto abdominal (TRAM), 13% dos casos (n=17), retalho do músculo latíssimo do dorso com implante, 13% dos casos (n=16), e expansor simples 6% dos casos (n=8).
Analisando as reconstruções autólogas, foi possível verificar que dos retalhos TRAM, 64% foram unipediculados contralaterais, 24% unipediculados ipsilaterais e 12% bipediculados.
Em associação com retalhos de músculo latíssimo do dorso foram utilizados implantes permanentes, implantes ajustáveis e expansores simples de pele em, respectivamente, 62% (n=10), 31% (n=5) e 6,25% (n=1) dos casos.
Avaliando isoladamente as mastectomias com reconstrução imediata com implantes permanentes ou ajustáveis (n=86), em 34% (n=29) foi possível a preservação do CAP. Dentre as pacientes submetidas à adenomastectomia com preservação do CAP, duas pacientes (6,8%) foram submetidas à amputação do CAP, uma durante o ato cirúrgico por corte de congelação positivo para malignidade, e outra posterior à reconstrução por positividade para malignidade do CAP ao exame anatomopatológico definitivo.( Fig. 1 a 4)
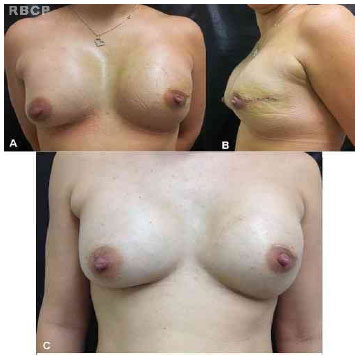
Figura 1 - Adenomasctectomia esquerda com preservação de CAP e reconstrução imediata com implante permanente. A e B: Pós-operatório recente. C: Pós-operatório tardio.
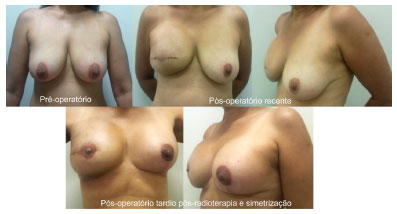
Figura 2 - Reconstrução imediata com implante permanente sem preservação do CAP. Pré-operatório e pós-operatório recente.
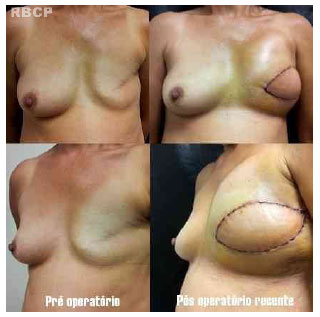
Figura 3 - Reconstrução com retalho de músculo latíssimo do dorso. Pré-operatório e pós-operatório recente.
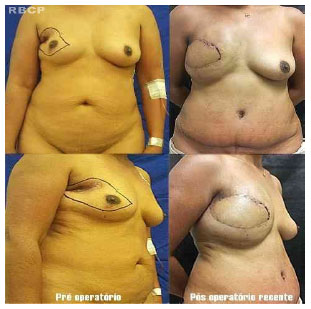
Figura 4 - Reconstrução mamaria direita com retalho miocutâneo do músculo reto abdominal (TRAM) monopediculado contralateral.
Dentre as reconstruções mamárias imediatas, 10% (n=9) foram bilaterais e 5% (n=5) foram submetidas à simetrização imediata.
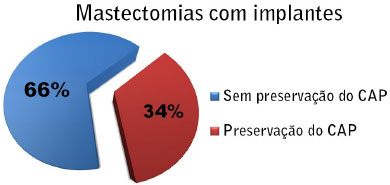
Gráfico 3 - Gráfico evidenciando as percentagens de mastectomias com reconstrução imediata com implantes permanentes ou ajustáveis (n=86), em 34% (n=29) foi possível a preservação do CAP.
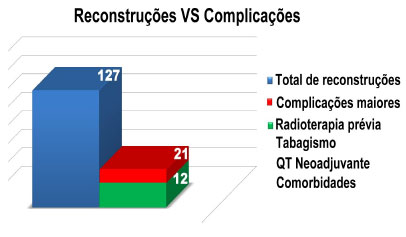
Gráfico 4 - Gráfico evidenciando as complicações maiores. Ocorreram em 16,5 % (n=21) do total de reconstruções sendo a maioria (63% n=12) possuíam passado de radioterapia prévia, QT neoadjuvante e/ou história pregressa de tabagismo.
O volume médio dos implantes nas reconstruções com retalho do músculo latíssimo do dorso foi de 330 cc, nas reconstruções imediatas com implantes permanentes foi de 420 cc e com implantes ajustáveis 579 cc.
O tempo médio de hospitalização foi de 2,6 dias para os casos em que não houve complicações (n=106).
Nos casos associados a complicações maiores, ou seja, com necessidade de reintervenção ou reinternação, o tempo médio de internação foi de 12 dias, sendo a média de reinternações 2,1 e de reabordagens de 1,4 por paciente (n=21).
Complicações maiores ocorreram em 16,5% (n=21) do total de reconstruções, sendo a maioria (63% n=12) possuíam passado de radioterapia prévia, QT neoadjuvante e/ou história pregressa de tabagismo. As complicações foram decorrentes de hematoma com reintervenção/reinternação (0,72% n=1), necrose extensa do retalho com necessidade de desbridamentos e/ou posicionamento de implante para recuperação do volume perdido (4% n=5), infecções (3% n=4), extrusão e retirada do implante (7% n=9) e eventos tromboembólicos - um caso de trombose venosa profunda de membro inferior unilateral e um caso de trombose arterial na bifurcação das artérias ilíacas bilaterais, relacionado ao uso de tamoxifeno (1,5% n=2). Esse último caso foi tratado por meio de desobstrução com cateter de Fogarty sem demais intercorrências.
DISCUSSÃO
A reconstrução mamária imediata com implante começou a se desenvolver na década de 1980 com a redução da agressividade terapêutica no câncer de mama. Essa evolução técnica da cirurgia oncológica permitiu maior preservação de pele e músculos peitorais, viabilizando a indicação de reconstrução mamária com implantes. Foi, também, um importante passo para melhoria da qualidade de vida das pacientes, reduzindo o sentimento de mutilação provocado pelo tratamento oncológico e favorecendo um retorno social mais rápido. Nos últimos 11 anos, houve um aumento médio de 5% por ano nas taxas de reconstruções mamárias imediatas nos Estados Unidos4-6. No presente estudo, foi verificada uma predominância da reconstrução imediata sobre a tardia (73% vs. 27%), ratificando a tendência da literatura mundial. Múltiplos fatores contribuem para essa tendência.
Legislações vigentes tanto nos EUA (The Women's Health and Cancer Right Act) quanto no Brasil asseguram o direito da mulher à reconstrução mamária tanto na esfera pública (Lei nº 9.797/99) quanto na privada/conveniada (regulado pela Lei nº 9.656/98, alterada a Lei nº 10.223/01).
Embora a causalidade direta para o crescimento nas taxas de reconstruções seguindo a aprovação dessas leis seja difícil de provar, o aumento contínuo daquele procedimento é sugestivo4.
A distribuição pelas diversas faixas etárias para a reconstrução tem se modificado3,6. Mulheres menores de 49 anos representam uma grande parcela na proporção das pacientes submetidas à reconstrução. Frequentemente, mulheres mais idosas optam por não se submeter à cirurgia reparadora4,7. Em concordância com a literatura recente3 grande parcela (49%) das pacientes desse estudo possuíam idade inferior a 50 anos. O diagnóstico precoce e tratamentos oncológicos menos agressivos possibilitaram que um maior número de pacientes se beneficiem com a reconstrução imediata. Embora a mastectomia com preservação do CAP represente apenas 2% dos procedimentos ablativos, elas são notáveis pela taxa de reconstrução mamária imediata, que excede 88%.
A conscientização sobre o tratamento do câncer de mama também aumentou dramaticamente nos anos recentes. Por meio da televisão, internet, caminhadas de caridade e publicações, as mulheres estão elevando seu conhecimento a respeito das terapêuticas contra a doença, incluindo a reconstrução. Indo mais à frente, a cidade de Nova York criou uma nova legislação que obriga a todos os profissionais que lidam com essa doença a informar às pacientes sobre a possibilidade de reconstrução8.
Um aumento na taxa de reconstrução mamária imediata corresponde praticamente ao aumento na utilização de implantes. Embora a taxa de reconstrução com tecidos autólogos permanece inalterada de 1998 a 2008, o uso de implantes elevou 208%4.
Após 2002, o uso de implantes superou as reconstruções autólogas como a modalidade líder de reconstrução4. Este estudo evidenciou a mesma tendência ao predomínio da reconstrução com implantes sobre os tecidos autólogos (74% vs. 26%). Estudos antigos de base populacionais consistentemente relatam uma relação de 2:1 para reconstrução com tecidos autólogos e implantes, respectivamente9.
A ausência da modificação na taxa de reconstruções autólogas é surpreendente por múltiplas razões. Primeiro: as pesquisas sobre os desfechos da reconstrução sugerem que pacientes submetidos à reconstrução autóloga quando comparada à reconstrução com implantes possuem maior satisfação a longo prazo, resultados estéticos mais duradouros e estáveis10. Segundo: refinamentos nas técnicas microcirúrgicas têm levado ao advento dos retalhos de perfurantes, como o retalho de perfurante da artéria epigástrica inferior (DIEP) ou superficial (SIEP) microcirúrgico, atualmente o estado da arte/padrão ouro para reconstruções autólogas. Retalhos de perfurantes minimizam a morbidade do sítio doador, comparado ao retalho TRAM convencional, por meio da preservação da musculatura, manutenção da força abdominal e menor número de hérnias11.
A disponibilidade de salas cirúrgicas deve ser o gargalo para o número de reconstruções autólogas que podem ser realizadas. Durante o mesmo tempo despendido para a realização de uma reconstrução autóloga, múltiplas reconstruções com implantes podem ser realizadas. Por exemplo, uma reconstrução com implante unilateral consome 1 hora para ser concretizada, ao passo que um TRAM unipediculado dura aproximadamente 3,5 hs. Esse problema é exacerbado nas reconstruções microcirúrgicas com DIEP ou SIEP, as quais podem durar 6 horas ou mais. Finalmente, a falta de cirurgiões treinados para a realização de reconstruções microcirúrgicas pode contribuir para essa alteração no padrão das reconstruções com implantes sobre os tecidos autólogos4.
Explicações sobre o porquê que as mulheres preferem cada vez mais a reconstrução com implantes são:
1) A liberação pelo FDA em relação a segurança dos implantes de silicone, tanto em cirurgias reconstrutoras quanto nas estéticas (2006)12.
2) Mulheres mais jovens possuem uma oferta de tecido adiposo menor para permitir reconstruções autólogas, ou mesmo preferem/exigem um restabelecimento mais rápido com menor morbidade4.
3) Fatores culturais relacionados às cirurgias estéticas das mamas com uso de implantes. As mulheres atualmente preferem uma mama não ptótica, com aparência mais artificial do que a aparência natural das mamas4.
4) Previamente, mulheres que tendem à irradiação adjuvante eram aconselhadas a evitar a reconstrução com implantes em favor dos tecidos autólogos pelo aumento do risco de complicações. Hoje, o aumento na experiência com implantes no estabelecimento da radiação demonstra desfechos aceitáveis13.
Todas as explicações e conceitos acima são hipóteses e requerem investigações mais aprofundadas.
Preocupações recentes, relacionadas ao linfoma de células gigantes anaplásico aos implantes de silicone, podem potencialmente reverter este pêndulo de volta às reconstruções com tecidos autólogos14,15.
Embora o reembolso não tenha sido completamente mensurado neste estudo, esse pode ser inferido pela análise de tabelas dos convênios e do SUS. Na tabela da CBHPM 2012, o reembolso de uma reconstrução autóloga é de somente 7% a mais, quando comparada à reconstrução autóloga16. A remuneração pelo maior tempo despendido e maior complexidade cirúrgica é esquecida pelos convênios e pelo sistema público de saúde, contribuindo para o aumento nas taxas de reconstruções com implantes.
A taxa de reoperação após uma cirurgia conservadora da mama é extremamente variável. Alguns centros internacionais relatam taxas que variam de 17% a 68%. Um estudo holandês que combinou informações de 16 hospitais, incluindo 961 pacientes, evidenciou uma taxa de reoperação de 28,9%, sendo o fator prognóstico independente de reintervenção o tipo histológico, sublocalização, tamanho do tumor, acometimento linfonodal e doença multifocal. Cerca de 50% dessas reoperações foram mastectomias17. No presente estudo, avaliando isoladamente as reconstruções imediatas com implante, 36% haviam sido submetidas a reconstruções conservadoras da mama sendo submetidas à mastectomia subsequente.
Atualmente, com a detecção de tumores cada vez menores e/ou multicêntricos, tem aumentado a tendência para a realização de cirurgias com preservação cada vez maior de pele. Com isso, houve notável avanço no que se refere à obtenção de resultados estéticos pela proposição de novas técnicas para a remoção da mama.
As mastectomias com preservação de pele são procedimentos cirúrgicos com segurança comparável as mastectomias clássicas. Apresentam taxas de recorrência local em torno de 3% a 7%. São indicadas para praticamente todos os casos de indicação de mastectomia, porém, que não apresentem comprometimento da pele ou CAP18-20.
O grande desafio na época atual para o mastologista e para o cirurgião plástico, tanto na reconstrução mamária como na adenomastectomia, consiste na proposta de preservação do CAP, no sentido de se obter resultado estético o mais favorável possível.
A tríade na qual se baseia a conservação do CAP ampara-se na segurança oncológica, na melhora estética e na preservação de sua função sensitiva. A atenção principal concentra-se no primeiro parâmetro, frente ao risco potencial de desenvolvimento de câncer nos ductos principais e tecidos mamários residuais, sendo a taxa de recorrência local em torno de 5,4%-11%. Embora 97% das mulheres afirmem que estão satisfeitas com a preservação do CAP, o resultado estético é satisfatório em cerca de 68% dos casos. A sensibilidade do CAP retorna parcialmente em 33% dos casos e totalmente em 16%21.
De maneira geral trabalhos sugerem alguns critérios de segurança para a preservação do CAP22-24:
Uma pesquisa realizada na Faculdade de Medicina do ABC mostrou que, além destes fatores, a variável mais importante para a presença de doença no CAP era a presença de componente in situ extenso. A seleção das pacientes deve, sempre, levar em conta o tipo histológico. O estudo intraoperatório do tecido retroareolar sempre deve ser realizado e lembrando que o risco de acometimento é na papila e não na aréola. O exame intraoperatório possui um risco de falso negativo de 10%, em média25.
A literatura atual evidencia uma positividade para malignidade, no corte de congelação do tecido subareolar, entre 6-16% dos casos26,27. No presente estudo, foi verificada a positividade para malignidade em 6,8% dos casos com preservação do CAP.
Estudos de grandes serviços, como o de Cordeiro et al.28, mostram extensa casuística de reconstruções imediatas com utilização de expansores/implantes, evidenciando que apesar do índice mais elevado de complicações relacionadas à radioterapia, a taxa de sucesso da cirurgia e a satisfação das pacientes com o formato das mamas reconstruídas permanecem elevadas. Em sua grande maioria, as pacientes afirmam que repetiriam este procedimento mais rápido e simples, quando comparado às reconstruções mais complexas com retalhos autólogos.
O artigo de revisão de Platt et al.29 demonstrou uma taxa média de complicações maiores em torno de 15,5% dos casos. O presente estudo evidenciou uma taxa de complicações maiores de 16,5%.
CONCLUSÃO
Embora a reconstrução mamária imediata com implantes seja uma realidade mundial na maioria dos grandes centros de referência, a possibilidade de reconstrução utilizando tecidos autólogos imediata e/ou tardia deve sempre ser aventada, discutida e priorizada quando necessário.
Existem muitas opções técnicas à disposição dos cirurgiões plásticos, mas cada uma deve ser individualizada e baseada nas características e anseios de cada paciente, na familiaridade da técnica pela equipe cirúrgica, nos recursos hospitalares disponíveis e nos custos gerados pelas técnicas a fim de otimizar os resultados, reduzir custos e os índices de complicações.
REFERÊNCIAS
1. Brasil. Ministério da Saúde. Estimativa 2012: incidência de câncer no Brasil. Rio de Janeiro: INCA; 2011. 118p.
2. Oliveira RR, Morais SS, Sarian LO. Efeitos da reconstrução mamária imediata sobre a qualidade de vida de mulheres mastectomizadas. Rev Bras Ginecol Obstet. 2010;32(12):602-8.
3. Junior FCO, Mélega JM, Pinheiro AS, Pereira RF. Reconstrução mamária total: técnicas e complicações. Rev Bras Cir Plást. 2010;25(supl.1):62.
4. Albornoz CR, Bach PB, Mehrara BJ, Disa JJ, Pusic AL, McCarthy CM, et al. A paradigm shift in U.S. Breast reconstruction: increasing implant rates. Plast Reconstr Surg. 2013;131(1):15-23.
5. Nano MT, Gill PG, Kollias J, Bochner MA, Malycha P, Winefield HR. Psychological impact and cosmetic outcome of surgical breast cancer strategies. ANZ J Surg. 2005;75(11):940-7.
6. Atisha D, Alderman AK, Lowery JC, Kuhn LE, Davis J, Wilkins EG. Prospective analysis of long-term psychosocial outcomes in breast reconstruction: two-year postoperative results from the Michigan Breast Reconstruction Outcomes Study. Ann Surg. 2008;247(6):1019-28.
7. Crippa CG, Hallal ALC, Dellagiustina AR, Traebert EE, Gondin G, Pereira C. Perfil clínico e epidemiológico do câncer de mama em mulheres Jovens. Arq Catarin Med. 2003;32(3):50-8.
8. Lentol J. Information and access to breast reconstructive surgery law. Committee on codes. 2010. Chapter 354; Health. A. 10094-B/S. 6993-B [Accessed 2011 Jul]. Available from:http://assembly.state.ny.us/comm/Codes/2010Annual/index.pdf.
9. Polednak AP. Type of breast reconstructive surgery among breast cancer patients: a population-based study. Plast Reconstr Surg. 2001;108(6):1600-3.
10. Yueh JH, Slavin SA, Adesiyun T, Nyame TT, Gautam S, Morris DJ, et al. Patient satisfaction in postmastectomy breast reconstruction: a comparative evaluation of DIEP, TRAM, latissimus flap, and implant techniques. Plast Plast Reconstr Surg. 2010;125(6):1585-95.
11. Bottero L, Lefaucheur JP, Fadhul S, Raulo Y, Collins ED, Lantieri L. Electromyographic assessment of rectus abdominis muscle function after deep inferior epigastric perforator flap surgery. Plast Reconstr Surg. Plast Reconstr Surg. 2004;113(1):156-61.
12. U.S. Food and Drug Administration. Regulatory history of breast implants in the U.S. [Accessed 2011 Nov 1]. Available from:http://www.fda.gov/MedicalDevices/ProductsandMedicalProcedures/ImplantsandProsthetics/BreastImplants/ucm064461.htm.
13. Ho A, Cordeiro P, Disa J, Mehrara B, Wright J, Van Zee KJ, et al. Long-term outcomes in breast cancer patients undergoing immediate 2-stage expander/implant reconstruction and postmastectomy radiation. Cancer. 2012;118(9):2552-9.
14. Jewell M, Spear SL, Largent J, Oefelein MG, Adams WP Jr. Anaplastic large T-cell lymphoma and breast implants: a review of the literature. Plast Reconstr Surg. 2011;128(3):651-61.
15. Smith TJ, Ramsaroop R. Breast implant related anaplastic large cell lymphoma presenting as late onset peri-implant effusion. Breast. 2012;21(1):102-4.
16. Associação Médica Brasileira. Classificação Brasileira Hierarquizada de Procedimentos Médicos [Accessed 2013 Jan 20]. Available from: http://www.amb.org.br/Site/Home/PUBLICA%C3%87%C3%95ES%20AMB/CBHPM/
17. Talsma AK, Reedijk AM, Damhuis RA, Westenend PJ, Vles WJ. Re-resection rates after breast-conserving surgery as a performance indicator: introduction of a case-mix model to allow comparison between Dutch hospitals. Eur J Surg Oncol. 2011;37(4):357-63.
18. Singletary SE, Robb GL. Oncologic safety of skin-sparing mastectomy. Ann Surg Oncol. 2003;10(2):95-7.
19. Cunnick GH, Mokbel K. Oncological considerations of skin-sparing mastectomy. Int Semin Surg Oncol. 2006;3:14.
20. Torresan RZ, dos Santos CC, Okamura H, Alvarenga M. Evaluation of residual glandular tissue after skin-sparing mastectomies. Ann Surg Oncol. 2005;12(12):1037-44.
21. Petit JY, Veronesi U, Orecchia R, Luini A, Rey P, Intra M, et al. Nipple-sparing mastectomy in association with intra operative radiotherapy (ELIOT): A new type of mastectomy for breast cancer treatment. Breast Cancer Res Treat. 2006;96(1):47-51.
22. Vlajcic Z, Zic R, Stanec S, Lambasa S, Petrovecki M, Stanec Z. Nipple-areola complex preservation: predictive factors of neoplastic nipple-areola complex invasion. Ann Plast Surg. 2005;55(3):240-4.
23. Simmons RM, Hollenbeck ST, Latrenta GS. Two-year follow-up of areola-sparing mastectomy with immediate reconstruction. Am J Surg. 2004;188(4):403-6.
24. Rusby JE, Brachtel EF, Taghian A, Michaelson JS, Koerner FC, Smith BL. George Peters Award. Microscopic anatomy within the nipple: implications for nipple-sparing mastectomy. Am J Surg. 2007;194(4):433-7.
25. Pirozzi PR. Relação entre características clínicas, morfológicas e biomoleculares do carcinoma ductal infiltrativo de mama e o estado da papila [Tese de Doutorado]. São Paulo: Faculdade de Ciências Médicas da Santa Casa de São Paulo; 2008.
26. Crowe JP Jr, Kim JA, Yetman R, Banbury J, Patrick RJ, Baynes D. Nipple-sparing mastectomy: technique and results of 54 procedures. Arch Surg. 2004;139(2):148-50.
27. Simmons RM, Brennan M, Christos P, King V, Osborne M. Analysis of nipple/areolar involvement with mastectomy: can the areola be preserved? Ann Surg Oncol. 2002;9(2):165-8.
28. Cordeiro PG, Pusic AL, Disa JJ, McCormick B, VanZee K. Irradiation after immediate tissue expander/implant breast reconstruction: outcomes, complications, aesthetic results, and satisfaction among 156 patients. Plast Reconstr Surg. 2004;113(3):877-81.
29. Platt J, Baxter N, Zhong T. Breast reconstruction after mastectomy for breast cancer. CMAJ. 2011;183(18):2109-16.
1. Cirurgião plástico, membro especialista da Sociedade Brasileira de Cirurgia Plástica (SBCP), membro do corpo clínico do Biocor Instituto, Hospital Vera Cruz e do Instituto de Mastologia, Odontologia e Cirurgia Plástica (IMOP), Belo Horizonte, MG, Brasil
2. Cirurgião plástico, Membro Titular da SBCP, membro do corpo clínico do Serviço de Cirurgia Plástica do Hospital Felício Rocho e do Instituto de Cirurgia Plástica Avançada, Belo Horizonte, MG, Brasil
3. Doutor em Cirurgia pela Universidade Federal de Minas Gerais, Membro Titular da SBCP, professor de Técnicas Cirúrgicas e Anestésicas da Faculdade de Medicina da Universidade de Itaúna, membro do corpo clínico do Serviço de Cirurgia Plástica do Hospital Felício Rocho e do Instituto de Cirurgia Plástica Avançada, Belo Horizonte, MG, Brasil
4. Cirurgião plástico, Membro Titular da SBCP, coordenador do Serviço de Cirurgia Plástica do Hospital Lifecenter, assistente do Serviço de Cirurgia Plástica do Hospital Felício Rocho, Belo Horizonte, MG, Brasil
5. Cirurgião plástico, Membro Titular SBCP, Regente do Serviço de Cirurgia Plástica do Hospital Felício Rocho, membro titular fundador da Sociedade Brasileira de Cirurgia Crânio-Maxilo-Facial (SBCC), Belo Horizonte, Minas Gerais, Brasil
6. Cirurgião plástico, membro especialista da Sociedade Brasileira de Cirurgia Plástica (SBCP), membro do corpo clínico do Biocor Instituto, Belo Horizonte, MG, Brasil
Gustavo Augusto Matos Saliba
Rua Esmeralda, nº 559/603, Bairro Prado
Belo Horizonte, MG, Brasil
Artigo recebido:01/07/2013
Artigo aceito: 01/09/2013
Trabalho realizado no Hospital Felício Rocho, Belo Horizonte, MG, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter