

Case Report - Year 2015 - Volume 30 -
Necrose facial após enxerto de gordura e tratamento com Oxigenioterapia Hiperbárica
Facial necrosis after fat grafting and treatment with Hyperbaric Oxygen therapy
RESUMO
A lipoenxertia de face, apesar de consagrada, não é isenta de riscos e complicações. Neste relato de caso, descrevemos de forma inédita uma complicação isquêmica local, causada por enxerto de gordura. Simultaneamente, propomos a terapêutica com Oxigenioterapia Hiperbárica para o tratamento desta situação, não se limitando exclusivamente à gordura, mas principalmente ao PMMA, em que esta complicação é muito mais frequente.
Palavras-chave: Lipoenxertia; Preenchimento facial; Oxigenioterapia hiperbárica; Necrose facial.
ABSTRACT
Facial fat grafting is not devoid of risks and complications, despite being a widely practiced procedure. In this case report, we describe a novel form of local ischemic complication that occurred secondary to fat grafting. Simultaneously, we propose Hyperbaric Oxygen therapy for the treatment of this situation. We propose that Hyperbaric Oxygen therapy should not be limited solely to fat graft-related ischemia, but should be effective in the management of the more frequently encountered complications associated with polymethylmethacrylate fillers.
Keywords: Lipoenxertia; Facial filler; Hyperbaric Oxygen therapy; Facial necrosis.
O uso de substâncias para preenchimento e rejuvenescimento facial tem se tornado prática clínica cada vez mais comum. Há um grande número de substâncias e materiais que podem ser usados para este fim, os quais podem ser divididos em autólogos, alogênicos, sintéticos e aloplásticos, com vantagens e desvantagens de cada um1,2. Todos estes procedimentos são considerados muito seguros.
O enxerto de gordura, apesar de mais antigo, continua sendo um dos mais procurados e um dos mais seguros. Mesmo assim, complicações extremamente graves podem ocorrer3. Devido à raridade destas situações, o manejo de tais complicações não é bem determinado pela literatura médica.
RELATO DO CASO
Paciente do sexo feminino, caucasiana, de 49 anos de idade, foi submetida a mastoplastia e preenchimento de sulco nasogeniano com gordura (correção do "bigode chinês") obtida por lipoaspiração com seringa de gordura abdominal, em dezembro de 2010, e injetada com cânulas de preenchimento de ponta romba. Tal procedimento foi realizado em hospital privado, após várias consultas médicas, exames pré-operatórios e obtenção de termo de consentimento informado.
A cirurgia ocorreu sem intercorrências sob anestesia peridural torácica e sedação. No pós-operatório imediato, a paciente se apresentou bem, com dor leve em todos os sítios cirúrgicos - a qual cedeu com analgésicos não opioides -, sem nenhuma alteração no exame clínico. Na manhã seguinte, ainda internada, a paciente apresentou piora importante da dor, que se irradiou para lábio superior, nariz e sulco nasogeniano bilateral. Ao exame clínico, notou-se uma cianose discreta de tais regiões com lentificação de enchimento capilar (Figura 1). Não havia dor em mamas e o exame clínico desta região estava normal.
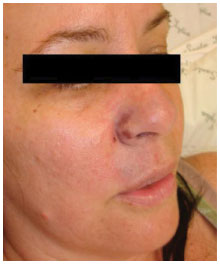
Figura 1. Pós-operatório imediato, com áreas de cianose em nariz e todo o lábio superior, com cianose fixa em asa nasal direita.
Com a suspeita diagnóstica de isquemia facial, imediatamente foram iniciadas terapias medicamentosas para melhorar a perfusão local, sob orientação de cirurgião vascular (anticoagulação plena com heparina não fracionada, pentoxifilina, AAS, clopidogrel), calor local e massagem. Após esses procedimentos, paciente evoluiu com manutenção do quadro clínico, mas com importante melhora da dor, que evoluiu então para uma sensação de anestesia, principalmente em nariz e lábio superior (semelhante à "anestesia de dentista"). A sensação de anestesia e a cianose foram piorando gradativamente nos dois dias seguintes, acometendo todo o lábio superior, sulco nasogeniano bilateral e dois terços inferiores do nariz (Figuras 1 e 2).
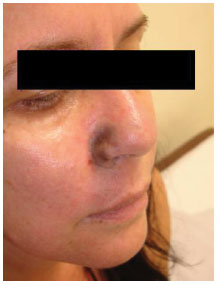
Figura 2. Terceiro pós-operatório, com piora da cianose em relação ao pós-operatório imediato. Antes da primeira sessão de oxigenioterapia.
Para confirmação diagnóstica, procuramos ajuda de colegas radiologistas, devido à extrema raridade do caso. Os colegas nos orientaram que, devido aos finos calibres dos vasos acometidos desta região, o exame de Ultrassom Doppler seria inconclusivo. Além disto, métodos mais precisos, como uma arteriografia, poderiam prejudicar ainda mais a perfusão no local pela injeção de contraste, agravando mais o caso. Portanto, decidimos nos basear somente no diagnóstico clínico. A Oxigenioterapia Hiperbárica foi iniciada no terceiro dia de evolução. Já na primeira sessão, foi observada uma importante melhora da área de cianose. Durante a sessão, a área de cianose dos bordos da lesão se transformava em uma área com hiperemia reacional (Figura 3), a paciente parava de sentir anestesia e passava a sentir muita dor local, sendo necessária a medicação com opioides. Atribuímos tal dor à reperfusão dos tecidos após isquemia.
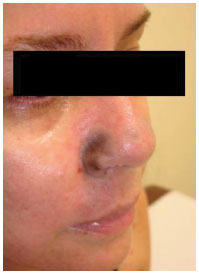
Figura 3. Terceiro pós-operatório, imediatamente após a primeira sessão de oxigenioterapia. Presença de hiperemia reacional em áreas acometidas.
No total, foram realizadas dez sessões de Oxigenioterapia Hiperbárica, em dias consecutivos, em câmara única com oxigênio a 100% a 2,0 atmosferas, com 90 minutos de duração por sessão. Nas últimas duas sessões, a paciente já não sentia nenhuma dor durante as sessões e não se notava nenhuma área de hiperemia reacional em bordos de lesão. Já havia delimitação completa das áreas de necrose (Figuras 4, 5 e 6), que agora se limitavam exclusivamente a ambas as asas nasais (1,0×1,5cm à direita e 0,5×0,8cm à esquerda). Todas as áreas anteriormente citadas com cianose ficaram com aspecto e sensibilidades normais, exceto por leve descamação de pele. Como foi percebido que, mesmo nas asas nasais, a necrose era parcial (com preservação da mucosa), optou-se por tratamento conservador não cirúrgico. A paciente fez acompanhamento ambulatorial quase diário, com curativos, hidratação de pele e drenagem linfática. A necrose da epiderme e derme superficial se desprendeu espontaneamente com 20 dias (Figura 6). Tais feridas epitelizaram por segunda intenção após 30 dias, apresentando, neste momento, um desnível de bordos de pele em área de necrose, que melhorou progressivamente (Figura 7).
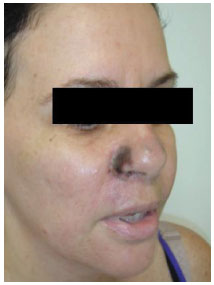
Figura 4. Quinto pós-operatório e terceira sessão de oxigenioterapia. Delimitação das áreas de cianose e isquemia.
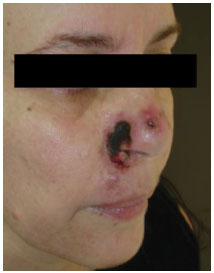
Figura 5. Décimo segundo pós-operatório e no fim da décima sessão de oxigenioterapia. Delimitação completa das áreas de necrose em asa nasal.
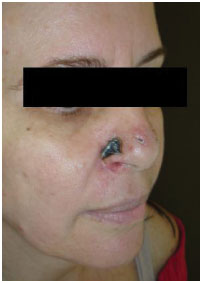
Figura 6. Vigésimo segundo pós-operatório, com medidas conservadoras somente.

Figura 7. Trigésimo pós-operatório com cicatrização completa somente com medidas conservadoras. Área com desnível em asa nasal direita.
Após 6 meses (Figura 8), a paciente se encontra em seguimento ambulatorial e com mínimas sequelas desta complicação: lábio superior, dorso e ponta nasais normais; asa nasal esquerda com mínima cicatriz; asa nasal direita com mínima cicatriz e retração de asa nasal de dois milímetros. Os desníveis de bordos de pele praticamente desapareceram.
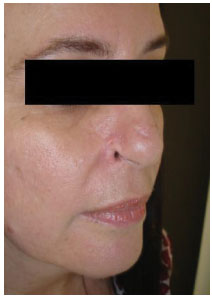
Figura 8. Seis meses de pós-operatório evidenciando mínima sequela de retração em asa nasal direita com 2 mm, sem nenhum procedimento cirúrgico adicional.
DISCUSSÃO
O preenchimento facial é parte do arsenal médico para o tratamento de rugas faciais. E, apesar de extremamente seguro, complicações podem ocorrer. A maioria destas é de baixa gravidade, mas algumas são extremamente graves e fatais1; dentre essas complicações, temos reações alérgicas, infecções, granulomas, reações inflamatórias crônicas, migração de implantes, isquemia e necrose tecidual, cegueira e acidente vascular cerebral (AVC). Na literatura, encontramos esses casos relacionados principalmente à utilização de produtos não autólogos, como derivados de colágeno e polimetilmetacrilato (PMMA)4,5.
A lipoenxertia para preenchimento facial já é usada desde 1893, por Neuber, e nos últimos 20 anos tem se popularizado bastante. Além das indicações estéticas6, pode ser usada também para tratamento de lesões traumáticas faciais, síndromes como Parry-Romberg e a lipodistrofia facial causada pelos antirretrovirais.
Apresenta como vantagens uma grande disponibilidade, baixo custo e fácil manipulação, além de ser autógeno, sem reações alérgicas, e sem as reações indesejáveis das substâncias alogênicas3. Temos também relatos cada vez mais comuns de vantagens tardias, que estão sendo atribuídas ao uso da lipoenxertia, como um ajuste proporcional da face à oscilação de peso do corpo e uma melhora da qualidade da pele no local em que o enxerto é aplicado, com menores danos à exposição solar e menores sinais de envelhecimento7. As desvantagens são a necessidade de procedimento cirúrgico, os índices irregulares de "pega" do enxerto e a falta de padronização técnica (obtenção, sítio doador, processamento, forma de aplicação, entre outros aspectos)3.
Apesar de extremamente seguro, existem algumas complicações relacionadas à lipoenxertia facial. Resultado insuficiente é a mais comum destas, relacionado principalmente à reabsorção do enxerto. Entretanto, pode ocorrer também hipertrofia do enxerto, relacionada ao aumento de peso exagerado. Outras complicações, como irregularidades, infecções e hematomas, também podem ocorrer3. Encontramos, na literatura, raras complicações isquêmicas, como AVC, afasia, hemiparesia e cegueira. Há até mesmo um caso de AVC fatal8. Não encontramos nenhum caso na literatura de lesão isquêmica tecidual local relacionada à lipoenxertia, somente ao uso do PMMA e derivados de colágeno. Mesmo não estando definidas, as causas destes fenômenos isquêmicos centrais podem ser atribuídas a injeção inadvertida em vasos com fenômenos embólicos, compressão externa dos vasos pela substância e variação anatômica desconhecida do paciente. A grande maioria dos casos de isquemia cerebral ou perda parcial ou total de visão ocorre com injeção na área da glabela; observe-se que fatores locais, como um maior número de anastomoses entre os ramos extraorbitários da artéria oftálmica nesta região, têm sido responsabilizados por tal ocorrência9.
Já em relação aos fenômenos isquêmicos e necroses locais, encontramos, na literatura, índices de até 9 para cada 100.000 casos de preenchimento com produtos não autólogos4. O PMMA, por suas propriedades de tamanho das partículas, diluentes e inabsorbilidade, tem maior predisposição a fenômenos isquêmicos9. Temos de lembrar também de problemas técnicos como causa para estes fenômenos, já que, em uma tentativa de tornar o produto menos visível, aplicando-o em um plano mais profundo, pode-se fazer com que haja embolia ou compressão de vasos maiores, como vasos subcutâneos e musculares.
Todas essas complicações devem ser debatidas com o paciente antes da realização de qualquer tipo de preenchimento facial, independentemente da substância usada, pois muitos médicos e pacientes consideram esses procedimentos inócuos e sem riscos. Para se minimizarem tais riscos, devemos ter cuidados técnicos, como aplicação da gordura em plano adequado e não muito profundo, em volumes reduzidos e suficientes, com cânulas finas com ponta romba, em planos diferentes e de forma retrógrada (todas essas precauções foram tomadas neste caso).
Não conseguimos precisar a causa do fenômeno isquêmico neste caso, se foi compressão externa, lesão vascular, embolia gordurosa ou alguma má formação vascular da própria paciente. A falta de exames específicos e o receio de piorar o caso com uma arteriografia pela injeção do contraste impossibilitaram a realização de tal exame. Além disso, a falta de literatura sobre casos e situações semelhantes nos deixou sem saber qual a melhor conduta a ser tomada. Optamos em nos basear no diagnóstico e na evolução clínica.
A Oxigenioterapia Hiperbárica tem muitas indicações em cirurgia plástica, como tratamento de lesões diabéticas e lesão por irradiação, e tratamento de feridas, retalhos e enxertos com perfusão diminuída. Dentre os mecanismos de ação, temos uma maior solubilidade de oxigênio no plasma, uma redução do edema local e um aumento da produção intracelular de espécies reativas de oxigênio e nitrogênio10. Apesar de consagrada, esta costuma ser esquecida pelos médicos não habituados a essa possibilidade terapêutica. Neste caso, lembramos dessa conduta no segundo dia de evolução, conseguindo realizar a primeira sessão apenas no terceiro dia. Provavelmente, com uma redução deste tempo, teríamos uma resposta melhor.
Descrevemos, pela primeira vez, o caso de uma lesão isquêmica facial local causada por enxerto de gordura. Nos casos semelhantes encontrados na literatura relacionados ao PMMA, temos como terapêutica o uso de medicamentos que podem melhorar a perfusão local, seguidos de desbridamento precoce e técnicas de reconstrução local. Neste caso, optamos por realizar a Oxigenioterapia Hiperbárica, com melhora visível da área isquêmica e limitando muito a área de necrose, desde a primeira sessão, o que garantiu uma menor morbidade e deformidade para a paciente, sem necessidade de reabordagens cirúrgicas e desbridamento precoce. Essa terapia também permite uma eventual correção cirúrgica posterior, para eventuais retrações, com procedimentos mais simples e menos mórbidos. Não há duvidas dos autores de que a Oxigenioterapia Hiperbárica foi fundamental para a excelente evolução do caso.
CONCLUSÃO
Apesar de consagrado e extremamente seguro, o procedimento da lipoenxertia de face tem complicações gravíssimas. Pela primeira vez, na literatura, descrevemos um caso de necrose local causada por enxerto de gordura. Além disto, propomos como opção terapêutica extremamente eficaz para os casos de isquemia aguda não só por gordura, mas também por outras substâncias (em especial o PMMA), o uso de Oxigenioterapia Hiperbárica. Tal terapia teve uma excelente resposta terapêutica, garantindo menor morbidade e deformidade para o paciente, e deve ser lembrada sempre.
REFERÊNCIAS
1. Smith KC. Reversible vs. nonreversible fillers in facial aesthetics: concerns and considerations. Dermatol Online J. 2008;14(8):3. PMid:19061563.
2. Eppley BL, Dadvand B. Injectable soft-tissue fillers: clinical overview. Plast Reconstr Surg. 2006;118(4):98e-106e. http://dx.doi.org/10.1097/01.prs.0000232436.91409.30. PMid:16980841.
3. Kaufman MR, Miller TA, Huang C, Roostaien J, Wasson KL, Ashley RK, et al. Autologous fat transfer for facial recontouring: is there science behind the art? Plast Reconstr Surg. 2007;119(7):2287-96. http://dx.doi.org/10.1097/01.prs.0000260712.44089.e7. PMid:17519732.
4. Cockerham K, Hsu VJ. Collagen-based dermal fillers: past, present, future. Facial Plast Surg. 2009;25(2):106-13. http://dx.doi.org/10.1055/s-0029-1220650. PMid:19415578.
5. Lemperle G, Knapp TR, Sadick NS, Lemperle SM. ArteFill permanent injectable for soft tissue augmentation: I. Mechanism of action and injection techniques. Aesthetic Plast Surg. 2010;34(3):264-72. http://dx.doi.org/10.1007/s00266-009-9413-1. PMid:19787394.
6. Glashofer M, Lawrence N. Fat transplantation for treatment of the senescent face. Dermatol Ther. 2006;19(3):169-76. http://dx.doi.org/10.1111/j.1529-8019.2006.00071.x. PMid:16784516.
7. Coleman SR. Structural fat grafting: more than a permanent filler. Plast Reconstr Surg. 2006;118(3 Suppl):108S-20S. http://dx.doi.org/10.1097/01.prs.0000234610.81672.e7. PMid:16936550.
8. Yoon SS, Chang DI, Chung KC. Acute fatal stroke immediately following autologous fat injection into the face. Neurology. 2003;61(8):1151-2. http://dx.doi.org/10.1212/WNL.61.8.1151. PMid:14581689.
9. Salles AG, Lotierzo PH, Gemperli R, Besteiro JM, Ishida LC, Gimenez RP, et al. Complications after polymethylmethacrylate injections: report of 32 cases. Plast Reconstr Surg. 2008;121(5):1811-20. PMid:18454007.
10. Thom SR. Hyperbaric oxygen: its mechanisms and efficacy. Plast Reconstr Surg. 2011;127(Suppl 1):131S-41S. http://dx.doi.org/10.1097/PRS.0b013e3181fbe2bf. PMid:21200283.
1. Hospital das Clínicas, Faculdade de Medicina, Universidade de São Paulo (USP), São Paulo, SP, Brasil
2. Sociedade Brasileira de Anestesiologia (SBA), Ribeirão Preto, SP, Brasil
3. Faculdade de Medicina de Ribeirão Preto, Universidade de São Paulo (USP), Ribeirão Preto, SP, Brasil
Instituição: Trabalho realizado no Hospital Santa Lydia, Ribeirão Preto, SP, Brasil.
Autor correspondente:
Endrigo Piva Pontelli
Universidade de São Paulo
Avenida Costabile Romano, 1301 - Ribeirania
Ribeirão Preto, SP, Brasil CEP 14096-380
E-mail: epontelli@bol.com.br
Artigo submetido: 21/9/2011.
Artigo aceito: 04/3/2012.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter