

Case Report - Year 2015 - Volume 30 -
Hidradenite supurativa (acne inversa): revisão da literatura e relato de caso sobre o tratamento cirúrgico de lesão pré-esternal
Hidradenitis suppurativa (acne inversa): review of the literature and case report on the surgical treatment of a presternal lesion
RESUMO
A Hidradenite Supurativa é uma doença crônica debilitante, estigmatizante e de difícil tratamento. A doença apresenta várias características clínicas, podendo ocorrer isolada ou simultaneamente em diversas localizações, geralmente simétricas, distribuídas na "linha do leite". Afeta a pele onde há maior quantidade de glândulas apócrinas intertriginosas, em ordem decrescente: axilas, região ano-genital, aréolas e sulco inframamário. Seu curso insidioso inicia com nódulos subcutâneos que se rompem e/ou coalescem, formando abscessos na derme profunda, extremamente doloridos. As lesões frequentemente drenam exudato purulento fétido, com importante prejuízo à qualidade de vida. Com a progressão da doença, ocorre formação de fistulas, comedões, fibrose, contraturas dérmicas e endurecimento da pele. Suas maiores chances de cura estão no diagnóstico precoce e tratamento individualizado, que abrange medidas farmacológicas, comportamentais e cirúrgicas. O tratamento cirúrgico tem sido considerado a medida curativa mais efetiva. A decisão entre as diversas modalidades vai depender do estágio, apresentação e comprometimento local e incluem incisão e drenagem dos abscessos, deroofing, marsupialização, eletrocirurgia, laser Nd:YAG, laser de CO2 e excisão cirúrgica extensa. As opções de reconstrução incluem cicatrização por segunda intenção, enxerto de pele total imediato ou tardio, fechamento primário e retalhos. O caso relatado de lesões préesternais apresentava características clínicas e histológicas compatíveis com HS, sendo esta uma localização incomum na Literatura. O resultado pós-operatório da ressecção de toda a lesão com fechamento primário mostrou-se resolutivo após longo tempo de seguimento. Mais ensaios clínicos randomizados são necessários para estipular o melhor manejo na HS.
Palavras-chave: Hidradenite supurativa; Esterno/lesões; Procedimentos cirúrgicos reconstrutivos.
ABSTRACT
Hidradenitis suppurativa is a chronic debilitating and stigmatizing disease that is difficult to treat. The disease presents several clinical characteristics, which may occur alone or simultaneously in various locations, generally symmetrical and distributed in the "milk line". It affects the following areas of the skin where intertriginous apocrine glands are numerous, in the descending order: axilla, anogenital region, areolas, and inframammary crease. Its insidious progression begins with formation of subcutaneous nodules that rupture and/or coalesce, forming extremely painful abscesses in the deep dermis. The lesions often drain foul purulent exudate, with significant damage to quality of life. As the disease progresses, formation of fistulas, comedones, fibrosis, dermal contractures, and hardening of the skin occur. The highest chances of cure are lie in early diagnosis and individualized treatment, which covers pharmacological, behavioral, and surgical measures. Surgical treatment has been considered a more effective curative measure. The decision between the different modalities will depend on the stage, presentation, and local commitment and include incision and drainage of abscesses, deroofing, marsupialization, electrosurgery, Nd:YAG laser, CO2 laser, and extensive surgical excision. The reconstruction options include healing by second intention, immediate or delayed full-thickness skin graft, primary closure, and flaps. The reported case of presternal injuries presented clinical and histological characteristics compatible with hidradenitis suppurativa; this location has been rarely reported in the literature. The postoperative results of complete resection of the lesion with primary closure indicated resolution over a long follow-up period. More randomized clinical trials are needed to determine the best management strategy for hidradenitis suppurativa.
Keywords: Hidradenitis suppurativa; Sternum/injuries; Reconstructive surgical procedures.
Hidradenite Supurativa (HS) é uma doença cutânea supurativa crônica e recorrente, também conhecida como "acne inversa". Seu curso insidioso inicia com nódulos subcutâneos que se rompem e coalescem, formando abscessos extremamente doloridos na derme profunda. Frequentemente, drenam exudato purulento fétido, gerando importante prejuízo à vida de relação. Com a progressão da doença, ocorre formação de fistulas, comedões, fibrose, contraturas dérmicas e endurecimento da pele1-9.
A doença apresenta várias características clínicas, podendo ocorrer isolada ou simultaneamente em diversas localizações, geralmente simétricas, distribuídas na "linha do leite". As lesões envolvem mais comumente axilas, região inguinal, região anogenital, sulco inframamário, entre outros1,2,4,6-10.
O objetivo deste artigo é apresentarmos um caso raro de Hidradenite Supurativa na região pré-esternal e revisar a Literatura sobre HS, focando no tratamento cirúrgico.
RELATO DE CASO
Paciente feminina de 22 anos encaminhada pelo infectologista para avaliação por drenagem de secreção purulenta na região esternal. Dois anos antes foi portadora de hiperhidrose axilar bilateral, quando se submeteu à simpatectomia videolaparoscópica. Desenvolveu sudorese paradoxal nas regiões dorsal, peitoral e no abdome superior. Após 12 meses, iniciaram nódulos inflamatórios em região inguinal e pré-esternal, sendo o último resistente ao tratamento clínico com antibioticoterapia. O quadro foi diagnosticado como HS. A região inguinal esquerda exibia flora mista à bacteriscopia. Para esta lesão, foi utilizado amoxicilina/ clavulanato com resolução. A lesão pré-esternal, já com 1 ano e meio de evolução, exibia drenagem intermitente de secreção purulenta não fétida em vários pontos e dor intensa.
Ao exame, observava-se lesão nodular eritematosa irregular com múltiplas fístulas transdérmicas, com eliminação de secreção não fétida, espessa e amarela em pequena quantidade. A lesão media no maior comprimento cerca de 10 cm, longitudinal na região préesternal. Ecografia evidenciou presença de formação nodulariforme anecoide (coleção) com aumento da vascularização periférica, com contornos regulares medindo 1,0 cm de diâmetro, em topografia subcutânea anterior ao corpo do esterno, sem evidência de lesão óssea. Ressonância magnética nuclear sem osteomielite no esterno. Exame bacteriológico evidenciou flora mista e crescimento de estafilococo coagulase negativo. Marcadores inflamatórios eram negativos e os exames laboratoriais pré-operatórios normais.
MÉTODO
Devido ao quadro persistente e longo período de manejo conservador (1 ano e meio) sem sucesso, o autor, juntamente com a paciente, optaram pela cirurgia. Foi realizada ampla ressecção, em monobloco, das partes moles da região pré-esternal com margens laterais a lesão de 2 cm e em profundidade até o plano supra periostal (Figuras 1 a 4) com aproximação dos bordos e manutenção de cateter para lavagem (Figura 5).
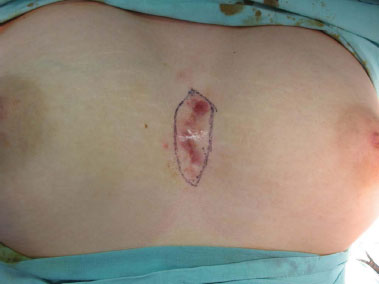
Figura 1. Aspecto pré-operatório.
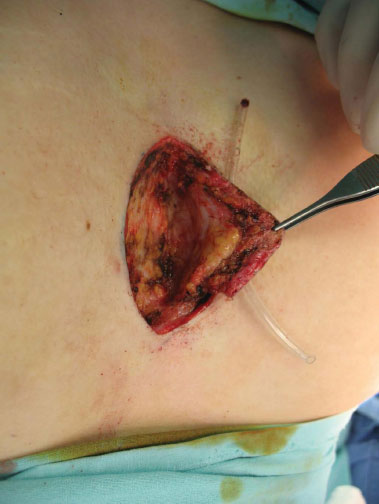
Figura 2. Excisão cirúrgica após cateterização do pertuito com ressecção até o limite do periósteo.
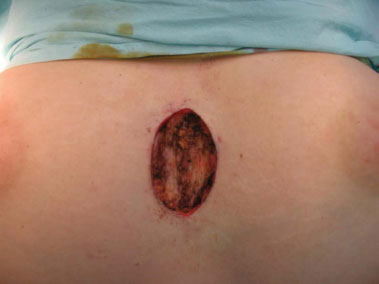
Figura 3. Aspecto transoperatório.
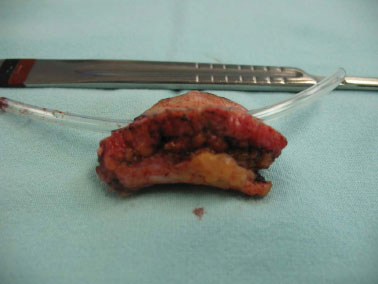
Figura 4. Peça cirúrgica evidenciando os planos anatômicos.
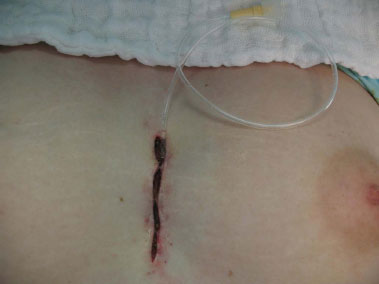
Figura 5. Pós-operatório com sonda de aspiração para posterior lavagem intermitente com soro fisiológico por 7 dias.
RESULTADOS
Houve boa evolução pós-operatória, sem infecção ou deiscência da ferida. Não se evidenciou comprometimento do periósteo à macroscopia. O diagnóstico anatomopatológico mostrou inflamação supurativa aguda e crônica com formação de microabscessos, fistulizada na pele, compatível com hidradenite. Durante seguimento pós-operatório de 3 anos, apresentou 3 episódios de foliculite em um único ponto com regressão espontânea e sem formação de abscessos ou fístula cutâneas na região intermamária pré-esternal (Figuras 6 e 7).
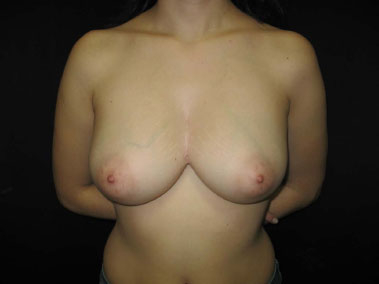
Figura 6. Pós-operatório de 3 anos.
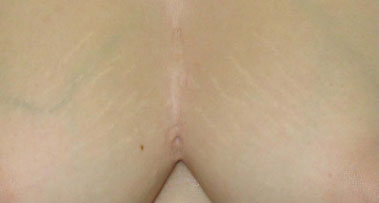
Figura 7. Pós-operatório de 3 anos: close.
DISCUSSÃO E REVISÃO DA LITERATURA
Definição e Critérios Diagnósticos
Descrita inicialmente por Verneuil, em 1854, a etiopatogenia da Hidradenite Supurativa foi atribuída a uma desordem das glândulas sudoríparas apócrinas, daí o nome "hidradenite"5,7,9,11,12. A percepção de que o evento principal na causa da HS envolve o folículo piloso, como uma desordem acneforme, e não as glândulas apócrinas, leva à sugestão do termo acne inversa 1-3,5-9,11.
O Segundo Simpósio Internacional de Hidradenite Supurativa9 adotou em 2009 a seguinte definição: "HS é uma doença folicular crônica, inflamatória, recorrente, debilitante que geralmente se manifesta após a puberdade com lesões inflamadas dolorosas nas áreas de glândulas apócrinas, mais comumente axilas e regiões axilares e inguinais". Os critérios diagnósticos incluem: lesões típicas (nódulos dolorosos, abscessos, sinus, bandas cicatriciais, comedões); topografia típica (axila, região inguinal e perianal, nádegas, sulco inframamário); cronicidade e recorrências. A presença dos três critérios estabelece o diagnóstico. Estas lesões geralmente têm o diagnóstico tardio e manejo inadequado, sendo frequentemente diagnosticadas como furúnculos.
Epidemiologia
O pico de incidência é entre 11 e 30 anos (segunda e terceira décadas de vida), em ambos os sexos, mas as mulheres são mais atingidas, numa proporção de 3:1. A prevalência exata não é conhecida e tem sido estimada em 1:100 até 1:600 pessoas. Lesões perineais são associadas com maiores taxas de recorrência e evolução desfavorável em relação às lesões axilares1,9,13,14. Há predominância de lesões axilares em pacientes femininos e de lesões perineais em pacientes masculinos12.
Etiopatogenia
O predisponente inicial que leva à obstrução folicular ainda não foi elucidado, mas é mais provavelmente multifatorial. A condição parece ser uma doença do epitélio folicular, ao invés de uma doença das glândulas apócrinas. Um distúrbio do mecanismo complexo envolvendo receptores, imunomoduladores e genes pode estar implicado na cascata de eventos que leva à obstrução infundibular1-2,5-9,12. A colonização bacteriana secundária pode exacerbar a doença, mas não é um fator etiológico primário, pois as culturas são frequentemente estéreis e os antibióticos não são curativos. As bactérias mais comumente envolvidas incluem Staphylococcus aureus, Streptococcus epidermidis, Streptococcus milleri, Streptococcus viridans, Chlamydia trachomatis, anaeróbios (Peptostreptococcus, Bacteroides, Fusobacterium), Escherichia coli, Klebsiela e Proteus, estes quatro últimos mais comuns na HS perineal. As bactérias mais comuns são S. aureus e S. epidermidis1-3,6-9.
Os fatores etiológicos fortemente associados são o tabagismo e obesidade, mas não são causas primárias da doença. O paciente tabagista experimenta uma forma mais agressiva da doença, que pode até desaparecer com a cessação do tabagismo. Este mecanismo permanece desconhecido, porém parece ser multifatorial. A nicotina presente no cigarro tem papel na estimulação e disfunção da secreção glandular, além de alterar a quimiotaxia dos neutrófilos. A obesidade pode agravar a HS por meio da retenção do suor, maceração da pele, ruptura dos óstios foliculares e glandulares e por alteração do metabolismo hormonal, fatores que predispõem à oclusão dos poros1,2,5-9. Condições ainda sob investigação como fatores causais são distúrbios imunológicos, estados hiperandrogênicos, forma genética (familiar), uso de anticoncepcional oral, lítio, irritantes químicos como antitranspirantes e desodorantes1-2,5-7,9,12,15. O efeito dos fatores hormonais é controverso, mas estudos recentes7,9 apontam uma forte relação entre hormônios sexuais e HS, porém, mais estudos são necessários.
Apresentação Clínica e História Natural da Doença
O diagnóstico é essencialmente clínico com critérios típicos: lesões insidiosas em áreas flexurais com glândulas apócrinas, resposta pobre a antibióticos e com forte tendência a recorrência. Afeta a pele, onde há maior quantidade de glândulas apócrinas intertriginosas, sendo as mais comuns axilas, região inguinal, região ano-genital, púbis, periareolar, sulco inframamário, nádegas, região periumbilical, escalpo, região retroauricular, entre outras1,2,4,6-10. Apresentações atípicas incluem fístula uretral cutânea, fístulas mamilares e abscesso lombosacral e epidural extenso1,2,4.
O sistema de classificação de Hurley1,11,12,16,17 separa os pacientes em 3 grupos baseados na presença e extensão de cicatriz e tratos sinusais: estádio I - formação de abscesso solitário ou múltiplo, sem sinus ou cicatriz; estádio II - um ou mais abscessos recorrentes com formação de sinus e cicatriz e III - múltiplos sinus interconectados com abscessos em toda a área.
As manifestações iniciais são dor, prurido, eritema e hiperhidrose, formando nódulos eritematosos endurecidos ou cistos que rompem liberando material purulento fétido. Os pródromos (prurido, ardência, dor, hiperhidrose) são percebidos por 50% dos pacientes 12 a 48 horas antes do surgimento dos nódulos. Abscessos recorrentes que não respondem ao tratamento padrão com antibióticos devem gerar suspeição de HS9. As áreas que cicatrizam tornam-se fibróticas, mas novas lesões podem surgem ao seu redor. O quadro é caracterizado pelas diversas recorrências, podendo evoluir para áreas cada vez maiores com formação de sinus com secreção, comedões duplos - típicos da doença - e massas inflamatórias infectadas e doloridas. As lesões geralmente drenam espontaneamente, com formação de sinus múltiplos e cicatriz hipertrófica. Os abscessos profundos rompem horizontalmente sob a pele, formando trajetos subcutâneos que levam a cicatrizes e supuração. O estádio final é caracterizado pela recorrência crônica, com abscessos subcutâneos e tratos sinusais1-3,6,7,9,16. Estes sinais ocorrem normalmente nas axilas e região anogenital, com notável simetria. Casos graves dissecam a profundidade, alcançando músculos, fáscia e intestinos1-3,6-9. Exacerbações podem ocorrer por estresse, calor, suor e roupas apertadas7. Pacientes com HS também podem ser afetados por acne, cistos pilonidais e foliculite crônica do escalpo, condição conhecida como Tétrade da Oclusão Folicular1,3,12.
Este processo inflamatório crônico pode estar envolvido no surgimento de complicações como câncer de pele não melanocítico, contraturas e limitação da mobilidade dos membros, artropatia, osteomielite, infecções graves, celulite recorrente, linfedema distal a cicatrizes, estenose e/ou fístula anal/uretral, linfangectasia, amiloidose, distrofia simpático-reflexa, síndrome do choque tóxico, hipocalemia aguda, hipoproteinemia e anemia. Os pacientes graves tornamse isolados, depressivos e com risco de suicídio1,2,9,11,12.
A HS pode apresentar-se associada a patologias como acne vulgar, cisto pilonidal, Doença de Crohn, entre outros (Quadro 1)1-4,12,15. Esta afecção foi correlacionada com úlcera de Marjolin em alguns relatos, quase sempre referidos ao cirurgião tardiamente18-21. A maior possibilidade de transformação maligna nestes pacientes22 assegura a necessidade de envio da peça cirúrgica e de qualquer lesão suspeita para exame anatomopatológico21. Os pacientes devem ser submetidos a exames clínicos seriados das lesões.

Um aspecto importante a ser ressaltado é que a HS é muito debilitante, física e psicologicamente. A drenagem e odor dos abscessos resultam em vazamento nas roupas e constrangimento social. Estudos recentes concluem que pacientes com HS têm pior qualidade de vida do que outras condições como urticária crônica, psoríase e neurofibromatose. As avaliações são negativamente influenciadas pela dor, número de lesões, gravidade e caráter progressivo. HS pode levar à depressão, fadiga, estigmatização e redução da produtividade. Pacientes com quadros graves se isolam do convívio social, culminando em danos econômicos e sociais1,2,8,12.
Diagnóstico Diferencial
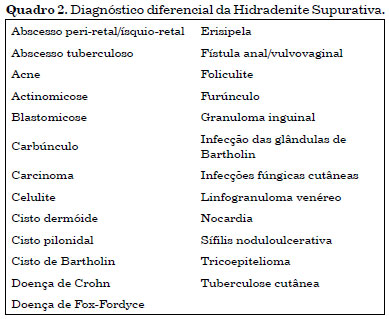
A HS deve ser diferenciada de condições como furunculose, carcinoma e Doença de Crohn (Quadro 2)1,4,6-9,15,23. A diferenciação baseia-se na história clínica, aparência, idade de início, localização típica e exame histológico1,2. O diagnóstico diferencial mais comum são foliculites, furúnculos e carbúnculos. A acne produz lesões semelhantes, mas com distribuição diferente. As características muitas vezes inespecíficas da HS levam ao atraso do diagnóstico, tendo o paciente apresentado seu problema para vários especialistas sem, no entanto, definir um diagnóstico. O atraso é de 7 anos em média, podendo chegar a décadas9.
Tratamento
A HS é uma doença dermatológica de difícil tratamento, sendo suas taxas de sucesso dependentes do estádio da doença e do método terapêutico1,3,16. A abordagem precoce adequada e multidisciplinar oferece as melhores chances de controle da doença.6 O tratamento envolve medidas preventivas, clínicas, cirúrgicas e psicológica.
Uma vez feito o diagnóstico, deve-se acessar a gravidade e localização das lesões para que as diferentes modalidades de tratamento possam ser usadas de forma individualizada, de acordo com as circunstâncias e preferências do paciente.
Tratamento Clínico
Os antibióticos são o tratamento principal nas fases iniciais (Hurley I e II), quando podem aliviar os sintomas. A terapia empírica inicial deve cobrir S. aureus, assim como patógenos aeróbicos e anaeróbicos em potencial. A antibioticoterapia tópica a longo termo pode ser realizada com clindamicina. Sistemicamente contra S. aureus e anaeróbicos estão indicados clindamicina, rifampicina, metronidazol com penicilina resistente à beta-lactamase, ácido clavulânicoamoxicilina, cefoxitina, entre outros1,3,6-8,12. Uma revisão sistemática recente com 62 estudos sobre HS17 indicou para estádio Hurley I o uso de clindamicina tópica 1%. Para o estádio Hurley II, clindamicina e rifampicina sistêmicos podem ser iniciados por longo período. Em ambos os estádios, considerar ainda o uso de laser Nd:YAG mensalmente. Antibióticos não são curativos e o tratamento isoladamente apresenta altos índices de recorrência, mas reduzem a descarga purulenta e a dor. Outras medidas ainda em investigação são terapias hormonais, corticoides, agentes imunossupressivos e inibidores de TNF-alfa, terapia fotodinâmica, crioterapia, anti-inflamatórios, radioterapia e retinoides1,2,6-8,11,12,17.
Curativos não aderentes devem ser usados de acordo com as condições da ferida. Recomendações para todos os pacientes incluem educação sobre a natureza crônica e recidivante da doença, cessação do cigarro e perda de peso. Medidas ainda sem ensaios clínicos incluem evitar roupas apertadas, exposição ao calor, irritantes da pele (depilação, desodorantes) e manejar o estresse. O acompanhamento regular com grupo de apoio multidisciplinar é de fundamental importância, com a cooperação de cirurgiões, clínicos, psicólogos, fisioterapeutas e equipe especializada em manejo de feridas1,6-8,17.
Tratamento Cirúrgico
O tratamento cirúrgico tem sido considerado a única medida curativa efetiva. Em geral, os estádios avançados beneficiam-se principalmente após a cirurgia12. Em uma revisão sistemática recente, Rambhatla et al.17 indicam que pacientes refratários e graves devem ser encaminhados para discutir opções cirúrgicas. A decisão entre as diversas modalidades vai depender do estádio, gravidade e comprometimento local. Como a resolução espontânea é rara e a progressão da doença é muito provável, é aconselhável o tratamento cirúrgico precoce. Medidas conservadoras iniciais como incisão e drenagem dos abscessos com flutuação podem aliviar os sintomas agudos, porém, com altos índices de recidivas1,2,6-8. Debridamento (deroofing) e marsupialização são condutas simples e junto com procedimentos ablativos como eletrocirurgia, laser Nd:YAG ou laser de CO2 estão indicados em casos precoces e limitados (Graus I e II de Hurley)1-3,6,7,16. Na doença crônica e recidivante, o principal tratamento é a excisão cirúrgica extensa toda a área afetada com margens livres, geralmente suficientes entre 1 a 2 cm12. Estudos mostram que a extensão da ressecção é de grande importância nas taxas de recorrência comparada com métodos de cuidados clínicos das feridas7,8. Excisões limitadas apresentam mais risco de recorrência do que excisões extensas12,17.
Muitas opções têm sido discutidas para a reconstrução após a excisão das lesões. As opções incluem cicatrização por segunda intenção, enxerto de pele total imediato ou tardio, fechamento primário e retalhos. O fechamento por segunda intenção requer um período maior de recuperação e cuidados meticulosos com a ferida, podendo evoluir com bons resultados estéticos. No entanto, existem resultados conflitantes com relação à recorrência após esta técnica. Enxertos têm sido muito utilizados, sendo as desvantagens cicatriz na área doadora, contraturas e menor qualidade estética12.
Alguns autores advogam excisão e fechamento primário para doença axilar localizada, referindo menos morbidade, complicações e tempo de hospitalização comparado a procedimentos mais extensos. Podem-se alcançar excelentes resultados em mãos experientes através do fechamento primário. É possível que as altas taxas de recorrências inicialmente atribuídas ao fechamento primário sejam na verdade devidas às margens comprometidas por ressecções incompletas e/ou ao curso natural da doença7,8,10,12,17,24,25.
Retalhos fasciocutâneos e musculocutâneos têm sua utilização crescente na reconstrução em HS. Várias opções classicamente utilizadas em Cirurgia Plástica Reconstrutiva são utilizadas: retalho de Limberg, retalho pediculado nas artérias torácica lateral ou circunflexa escapular, retalho escapular, retalho fasciocutâneo posterior do braço, retalho de músculo grande dorsal. Como exemplo de reconstruções para lesões inguino-perineais, cita-se o retalho de gracilis; para lesões inguinais e vulvares, os retalhos bilaterais V-Y baseados em perfurantes arteriais do glúteo máximo e retalho anterolateral da coxa; e para lesões perianais e abaixo do glúteo citase o retalho musculocutâneo da metade superior do glúteo máximo10,12,25. Apesar do significante número de técnicas descritas, ainda carecem estudos clínicos randomizados para estabelecer as taxas de recorrência entre as diferentes opções cirúrgicas.
O prognóstico é variável em diferentes pacientes, podendo variar desde formas moderadas com curso benigno até casos crônicos, com relapsos e anos de duração. Nestes casos, a evolução para tratamento cirúrgico é muito comum, em que a excisão radical é normalmente indicada7.
Neste relato, após 6 meses da cirurgia préesternal a paciente apresentou recidiva da hidradenite inguinal esquerda e axilar. Ambos foram tratados cirurgicamente, sem recidivas até o presente momento.
A paciente iniciou com hiperhidrose compensatória na região pré-esternal após a simpatectomia, região esta previamente assintomática. Este fato pode ter desencadeado o quadro de HS: a Literatura descreve algumas doenças dermatológicas que se acompanham de hiperhidrose, como desidrose, síndrome de Frey e a própria HS. Outras doenças podem inclusive serem agravadas pela sudorese excessiva, como a psoríase inversa e ceratose palmo-plantar aquagênica26. O'Reilly et al.27 sugerem esta associação pelo fato de a toxina botulínica ser efetiva no tratamento da HS, baseados na redução da produção de suor apócrino limitando, assim, a tendência à ruptura folicular. Ainda, Ather et al. citam a sudorese como causa de exacerbação das crises de HS7,28. Esta relação causal e método de tratamento requerem mais pesquisas no futuro.
A bacteriologia evidenciou Staphylococcus aureus, compatível com as bactérias mais comumente envolvidas. O tratamento medicamentoso apenas com antibióticos não se mostrou curativo, assim como apontam relatos prévios1-4,10,16. A cirurgia foi indicada ao quadro resistente a tratamento clínico, optando-se pelo fechamento primário.
O tratamento cirúrgico consistiu de excisão com margens suficientemente livres para reduzir a chance de recorrência, com ressecção de toda a área afetada. No seguimento de 3 anos, não houve recidivas nesta região.
CONCLUSÃO
HS é uma doença crônica que ainda demanda debates da etiologia ao tratamento. A conduta deve ser determinada de modo individualizado, com abordagem precoce multidisciplinar. Neste relato, o resultado pós-operatório da ressecção cirúrgica extensa da lesão pré-esternal com fechamento primário mostrou-se resolutivo após 3 anos de seguimento. Mais ensaios clínicos randomizados são necessários para estipular o melhor manejo na HS.
REFERÊNCIAS
1. Alikhan A, Lynch PJ, Eisen DB. Hidradenitis suppurativa: a comprehensive review. J Am Acad Dermatol. 2009;60(4):539-61. DOI: http://dx.doi.org/10.1016/j.jaad.2008.11.911
2. Buimer MG, Wobbes T, Klinkenbijl JH. Hidradenitis suppurativa. Br J Surg. 2009;96(4):350-60. PMID: 19283748 DOI: http://dx.doi.org/10.1002/bjs.6569
3. Brook I. The role of anaerobic bacteria in cutaneous and soft tissue abscesses and infected cysts. Anaerobe. 2007;13(5-6):171-7. DOI: http://dx.doi.org/10.1016/j.anaerobe.2007.08.004
4. Cosman BC, Al-Refaie WB. Mammillary fistula as a manifestation of acne inversa (hidradenitis suppurativa): report of two cases. J Am Coll Surg. 2002;194(6):829-33. DOI: http://dx.doi.org/10.1016/S1072-7515(02)01141-9
5. Sellheyer K, Krahl D. What causes acne inversa (or hidradenitis suppurativa)?--the debate continues. J Cutan Pathol. 2008;35(8):795-7. PMID: 18687077 DOI: http://dx.doi.org/10.1111/j.1600-0560.2008.01108.x
6. Velasco AL, Dunlap WW. Pilonidal disease and hidradenitis. Surg Clin North Am. 2009;89(3):689-701. PMID: 19465205 DOI: http://dx.doi.org/10.1016/j.suc.2009.02.003
7. Ather S, Chan DS, Leaper DJ, Harding KG. Surgical treatment of hidradenitis suppurativa: case series and review of the literature. Int Wound J. 2006;3(3):159-69. DOI: http://dx.doi.org/10.1111/j.1742-481X.2006.00235.x
8. Yazdanyar S, Jemec GB. Hidradenitis suppurativa: a review of cause and treatment. Curr Opin Infect Dis. 2011;24(2):118-23. DOI: http://dx.doi.org/10.1097/QCO.0b013e3283428d07
9. Danby FW, Margesson LJ. Hidradenitis suppurativa. Dermatol Clin. 2010;28(4):779-93. DOI: http://dx.doi.org/10.1016/j.det.2010.07.003
10. Rees L, Moses M, Clibbon J. The anterolateral thigh (ALT) flap in reconstruction following radical excision of groin and vulval hidradenitis suppurativa. J Plast Reconstr Aesthet Surg. 2007;60(12):1363-5. DOI: http://dx.doi.org/10.1016/j.bjps.2007.08.013
11. Trombetta M, Werts ED, Parda D. The role of radiotherapy in the treatment of hidradenitis suppurativa: case report and review of the literature. Dermatol Online J. 2010;16(2):16.
12. Ellis LZ. Hidradenitis suppurativa: surgical and other management techniques. Dermatol Surg. 2012;38(4):517-36. DOI: http://dx.doi.org/10.1111/j.1524-4725.2011.02186.x
13. Thornton JP, Abcarian H. Surgical treatment of perianal and perineal hidradenitis suppurativa. Dis Colon Rectum. 1978;21(8):573-7. PMID: 738172 DOI: http://dx.doi.org/10.1007/BF02586399
14. Williams ST, Busby RC, DeMuth RJ, Nelson H. Perineal hidradenitis suppurativa: presentation of two unusual complications and a review. Ann Plast Surg. 1991;26(5):456-62. DOI: http://dx.doi.org/10.1097/00000637-199105000-00008
15. Hsiao JL, Antaya RJ, Berger T, Maurer T, Shinkai K, Leslie KS. Hidradenitis suppurativa and concomitant pyoderma gangrenosum: a case series and literature review. Arch Dermatol. 2010;146(11):1265-70. PMID: 21079064 DOI: http://dx.doi.org/10.1001/archdermatol.2010.328
16. Aksakal AB, Adişen E. Hidradenitis suppurativa: importance of early treatment; efficient treatment with electrosurgery. Dermatol Surg. 2008;34(2):228-31. DOI: http://dx.doi.org/10.1097/00042728-200802000-00013
17. Rambhatla PV, Lim HW, Hamzavi I. A systematic review of treatments for hidradenitis suppurativa. Arch Dermatol. 2012;148(4):439-46. PMID: 22184715 DOI: http://dx.doi.org/10.1001/archdermatol.2011.1950
18. Altunay IK, Gokdemir G, Kurt A, Kayaoglu S. Hidradenitis suppurativa and squamous cell carcinoma. Dermatol Surg. 2002;28(1):88-90. PMID: 11991278
19. Crain VA, Gulati S, Bhat S, Milner SM. Marjolin's ulcer in chronic hidradenitis suppurativa. Am Fam Physician. 2005;71(9):1652. PMID: 15887445
20. Lin MT, Breiner M, Fredricks S. Marjolin's ulcer occurring in hidradenitis suppurativa. Plast Reconstr Surg. 1999;103(5):1541-3. PMID: 10190470
21. Katz RD, Goldberg NH. Marjolin ulcer arising within hidradenitis: a case report and literature review. Ann Plast Surg. 2009;62(2):173-4. PMID: 19158529 DOI: http://dx.doi.org/10.1097/SAP.0b013e31817d87b3
22. Lapins J, Ye W, Nyrén O, Emtestam L. Incidence of cancer among patients with hidradenitis suppurativa. Arch Dermatol. 2001;137(6):730-4. PMID: 11405761
23. Kamada A, Saga K, Jimbow K. Apoeccrine sweat duct obstruction as a cause for Fox-Fordyce disease. J Am Acad Dermatol. 2003;48(3):453-5. DOI: http://dx.doi.org/10.1067/mjd.2003.93
24. Banerjee AK. Surgical treatment of hidradenitis suppurativa. Br J Surg. 1992;79(9):863-6. PMID: 1422743 DOI: http://dx.doi.org/10.1002/bjs.1800790905
25. Dabernig J, Sorensen K, Shaw-Dunn J, Hart AM. The thin circumflex scapular artery perforator flap. J Plast Reconstr Aesthet Surg. 2007;60(10):1082-96. DOI: http://dx.doi.org/10.1016/j.bjps.2006.10.002
26. Messikh R, Atallah L, Aubin F, Humbert P. Botulinum toxin in disabling dermatological diseases. Ann Dermatol Venereol. 2009;136 Suppl 4:S129-36. DOI: http://dx.doi.org/10.1016/S0151-9638(09)74540-5
27. O'Reilly DJ, Pleat JM, Richards AM. Treatment of hidradenitis suppurativa with botulinum toxin A. Plast Reconstr Surg. 2005;116(5):1575-6. PMID: 16217533 DOI: http://dx.doi.org/10.1097/01.prs.0000184354.32111.dc
28. von der Werth JM, Williams HC. The natural history of hidradenitis suppurativa. J Eur Acad Dermatol Venereol. 2000;14(5):389-92. DOI: http://dx.doi.org/10.1046/j.1468-3083.2000.00087.x
Pontifícia Universidade Católica do Rio Grande do Sul, Porto Alegre, RS, Brasil
Instituição: Pontifícia Universidade Católica do Rio Grande do Sul, Porto Alegre, RS, Brasil.
Autor correspondente:
Milton Paulo de Oliveira
Rua Ramiro Barcelos, 1172, Moinhos de Vento
Porto Alegre, RS, Brasil CEP 90035-006
E-mail: miltonpaulo.poa@gmail.com
Artigo submetido: 02/04/2012.
Artigo aceito: 23/07/2012.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter