

Case Report - Year 2015 - Volume 30 -
Reintegração de amputação digital distal com enxerto composto e difusão plasmática ampliada distal no plano dérmico palmar - relato de um caso em criança de 2 anos de idade e revisão da literatura
Reintegration of distal digital amputation with composite graft and plasmatic diffusion expanded distally on the palmar dermal plane - a case report of a 2-year-old child and a literature review
RESUMO
Nas amputações mais distais da ponta dos dedos, o reimplante microcirúrgico pode não ser praticável. Nestes casos, o enxerto composto oferece os melhores resultados funcionais e estéticos, sendo, porém, incerta a sua reintegração. Várias técnicas foram aventadas para melhorar a sobrevida do enxerto volumoso, basicamente diminuindo o seu volume, associando ou não um retalho cutâneo. Outras técnicas criam uma superfície adicional de contato para difusão plasmática, o "bolso subcutâneo", sem diminuir o volume do enxerto composto, com altas taxas de sucesso. O presente artigo apresenta um caso de amputação da ponta distal do dedo mínimo (zona I de Ishikawa) numa criança de 2 anos de idade. Impossível de reimplante microcirúrgico, a reintegração foi feita com enxerto composto do coto amputado, sem desbridamento, e com a criação de uma nova superfície de contato para difusão plasmática, na extremidade distal do coto enxertado, no plano dérmico da região hipotênar, aumentando assim a área de contato e diminuindo a distância radial da difusão plasmática no enxerto composto. Doze dias após, esse contato adicional foi separado e ambas as superfícies apresentaram sangramento. A reintegração foi total, com mínimas cicatrizes no dedo e na região hipotênar. Uma breve revisão bibliográfica foi feita e discutidos os conceitos cirúrgicos, assim como os fatores que influenciam na sobrevida do enxerto composto. Na área receptora, o plano anatômico mais adequado e melhor vascularizado, para o contato adicional com o enxerto, necessita ser determinado.
Palavras-chave: Amputação; Cotos de amputação; Enxertos compostos; Criança; Traumatismos dos dedos.
ABSTRACT
In more-distal amputations of the fingertips, microsurgical replantation is not feasible. For these cases, composite graft provides the best functional and aesthetic results. However, its reintegration is uncertain. Several techniques have been proposed to improve bulky graft survival by basically reducing its volume, regardless of whether a skin flap is connected. Other techniques create an additional contact surface for plasmatic diffusion, the so-called subcutaneous pocket, without reducing the composite graft volume and yielding high success rates. This article presents a case of amputation of the distal tip of the fifth digit (Ishikawa zone I) of a 2-year-old child. Because of the impossibility of microsurgical replantation, a composite graft was used to reintegrate the amputated stump, without debridement, by creating a new contact surface for plasmatic diffusion at the distal end of the grafted stump, on the dermal plane in the hypothenar region, thereby increasing the contact area and decreasing the radial distance for the plasmatic diffusion of the composite graft. Twelve days later, the additional contact was separated and both surfaces presented bleeding. Full reintegration occurred with minimal scarring of the finger and hypothenar region. A brief literature review was conducted, discussing surgical concepts and factors that influence composite graft survival. The most appropriate and best vascularized anatomic plane for additional contact with the graft in the recipient area needs to be determined.
Keywords: Amputation; Amputation stumps; Composite grafts; Child; Finger injuries.
A ponta do dedo é um tecido altamente especializado, contendo terminais nervosos complexos e a unha, sendo funcional e esteticamente insubstituível. O reimplante microvascular é o padrão ouro no tratamento das amputações1. Porém, nas amputações muito distais (zona I de Tamai, subzonas I e II de Ishikawa, zonas I, IIA e IIB de Hirase, zona III de Foucher, e, tipos I, II e III de Allen)2, (Figura 1) a anastomose microcirúrgica pode ser extremamente difícil ou impossível, principalmente a venosa1,2. Várias alternativas de tratamento podem ser aplicadas nesses casos, como cicatrização por segunda intenção, fechamento primário direto, enxerto cutâneo, retalhos locais, cross finger, retalhos à distância, e, enxerto composto3.
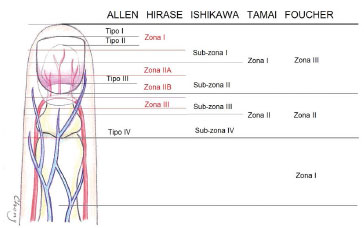
Figura 1. Classificações de nível de amputação da ponta de dedo.
Dentre essas técnicas, o enxerto composto parece oferecer melhores resultados funcionais e estéticos, por repor o tecido original4. Entretanto, a sua reintegração não é previsível, e a taxa de sucesso não é alta, principalmente em adultos. Para aumentar a sobrevivência do coto enxertado, preservar a forma e função da unha do dedo, várias técnicas foram publicadas, baseadas em retirada de gordura do coto5, ressecção óssea, e associação com retalho local6, ou seja, diminuição do volume do enxerto para a difusão plasmática. A técnica do cap diminui o coto proximal7. Estas técnicas resultam em encurtamento, e frequentemente em atrofia e deformidades ungueais. A técnica do Hirase resfria o coto enxertado sem encurtamento a 4 graus Celsius nas primeiras 72 horas. A técnica de decorticar todo o coto amputado, reintegrar como enxerto composto sem diminuir o seu volume e "enterrar" o dedo numa bolsa subcutânea, abdominal ou palmar, para aumentar a área de contato da infusão plasmática parece ter altas taxas de sucesso, sem encurtamento do dedo8-10.
O presente trabalho apresenta um caso de amputação numa criança de dois anos de idade, na metade da falange distal, zona I de Ishikawa, tratada como enxerto composto, tendo sido criada uma área de contato dérmico distal com a região hipotênar, para aumentar a área de difusão plasmática (Figura 2), evoluindo com reintegração completa. A literatura é revista e discutida.
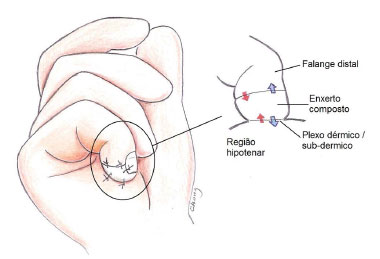
Figura 2. Reintegração do coto amputado por enxerto composto sem debridamento, criando uma área adicional distal de contato, no plano dérmico na região hipotênar. Esta técnica diminui a espessura do enxerto composto pela metade e amplia em dobro a área de contato para difusão plasmática.
RELATO DO CASO
W.M.M., sexo masculino, 1 ano e 11 meses de idade, sofreu amputação completa da metade distal da falange distal do dedo mínimo direito por prensa pela porta da casa onde reside. Encaminhado pelo pediatra, foi trazido imediatamente pelos pais ao consultório do autor, com o coto distal amputado envolto numa gaze, dentro de um saco de plástico seco, e este, dentro de uma caixa de isopor com gelo. Ao exame, amputação total da metade distal da falange distal, tipo I de Ishikawa, com avulsão da unha (Figura 3). No coto distal se encontrava um pequeno fragmento ósseo da falange. O reimplante foi indicado, com a possível tentativa de enxerto composto, caso a anastomose microcirúrgica fosse impossível.
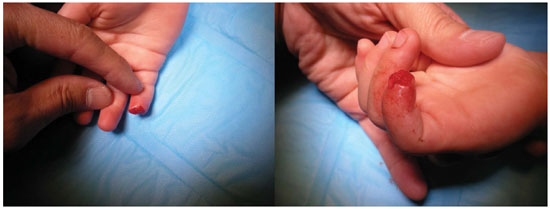
Figura 3. Amputação tipo "guilhotina" na metade da falange distal, com fratura distal da falange e avulsão da unha.
O tempo decorrido entre a amputação e o início da cirurgia foi de seis horas. Sob anestesia geral e magnificação por microscópio cirúrgico, os cotos proximal e distal foram cuidadosamente limpos e minuciosamente examinados. Como não foram encontrados vasos passíveis de anastomose, o enxerto composto foi a solução. Porém, como o coto amputado era volumoso para enxertia, o autor optou por não "emagrecer" o enxerto (para evitar o encurtamento da falange) e procedeu com a sutura minuciosa do coto distal e do leito ungueal, reinserção da unha avulsionada para a sua proteção, decorticação de uma área de aproximadamente 5 x 5 mm da extremidade distal do coto enxertado e de uma área semelhante na região hipotênar. As duas superfícies decorticadas foram unidas e suturadas, como uma segunda área de enxertia, aumentando a área de difusão. A mão foi imobilizada na posição fisiológica com calha gessada. Após 72 horas, o curativo foi aberto e o enxerto se encontrava com boa coloração. A calha foi retirada para evitar lesões por compressão, e foi feito um curativo oclusivo.
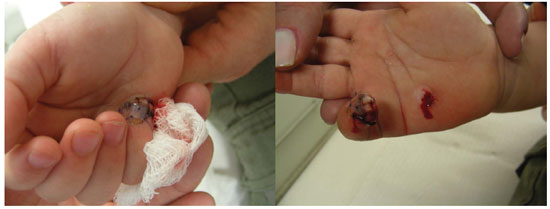
No décimo segundo dia pós-operatório, o enxerto se apresentava em boas condições, e a ponta do dedo foi separada da palma, removendo-se as suturas e, esfregando cuidadosamente as duas superfícies, as mesmas apresentaram sangramento (Figura 4). Este procedimento foi feito no consultório, com aplicação de pomada anestésica 15 minutos antes e instilação de lidocaína durante o procedimento. Nos curativos subsequentes, o enxerto apresentou melhora progressiva, com a troca do epitélio e com crescimento da unha.
RESULTADOS
Com 199 dias de pós-operatório, o crescimento da unha é normal, sem nenhuma deformidade. Toda a epiderme foi renovada espontaneamente, não houve sequelas na a área decorticada e a cicatriz é pouco perceptível (Figura 5). Não houve diferença de volume ou de comprimento comparado com o dedo contralateral. A sensibilidade discriminativa não foi testada por se tratar de criança de 2 anos de idade, entretanto, não há queixas de dor, intolerância ao frio, e mãe relata que a criança pratica todas as atividades normalmente, faz o uso da mão e do dedo sem nenhuma restrição.
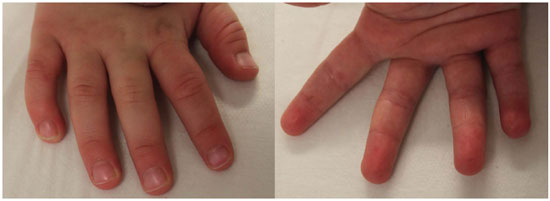
Figura 5. Resultado de 199 dias pós-operatório. Observe a unha do 5º dedo e a polpa digital sem deformidades ou sequelas.
DISCUSSÃO
A sobrevivência ou a reintegração do enxerto depende, na sua primeira fase, da difusão plasmática e, posteriormente, da recanalização e da neovascularização. Aumentar e distribuir melhor a área de contato entre o enxerto e o receptor parece fazer todo o sentido conceitualmente, e pode viabilizar um enxerto mais volumoso. Decorticar o enxerto e suturá-lo dentro de um "bolso" subcutâneo, na parede torácica contralateral, foi descrito por Brent7, em 1979. Arata et al.8 modificaram o "bolso" subcutâneo torácico para palmar ipslateral, mais prático para os pacientes, principalmente para as crianças6. O artigo reporta reintegração completa em 81% dos pacientes tratados, e 19% com pequena área de necrose ao redor da ponta, sendo dois pacientes necessitaram de remoção do osso exposto, e um evoluiu com cicatrização espontânea do osso exposto, mas nenhuma perda total.
Comparando com índice de sucesso de reimplante microcirúrgico, que é de 86% na estatística do Yamano, esta técnica de enxerto composto atingiu níveis bem próximos. Mas quando comparada com a série de enxertos compostos de forma convencional, e um mínimo de debridamento em crianças, Moiemen & Elliot10 obtiveram completa reintegração em 22%, parcial em 52%, e, necrose total em 26%. Lin et al.9 modificaram o "bolso subcutâneo" para o "bolso subdérmico" no abdômen contralateral. Os autores acreditam que o contato dos planos subdermais das duas extremidades teria melhor conexão que os planos subcutâneo ou fascial, além da monitorização mais fácil da "pega" do enxerto.
Entretanto, a reintegração da ponta do dedo como enxerto composto não depende só da área de contato para difusão e revascularização. Heinstein & Cook4 analisaram prospectivamente em 57 amputações tratadas com enxerto, os fatores que afetam a sobrevivência do enxerto e chegaram à conclusão de que o tabagismo é a mais forte e independente causa de perda do mesmo. Diabetes e trauma contuso têm influência negativa apenas secundária. Moiemen & Elliot10 acrescentam mais um fator determinante: o tempo entre a amputação e a enxertia. Enxertos feitos em até cinco horas após a amputação têm alto índice de sucesso, e os autores não encontraram diferenças no prognóstico entre crianças e adultos. Em relação à recuperação sensitiva, Arata et al.8 não observaram diferenças entre casos cujo nervos foram reparados ou não. Nishi et al.11 pesquisaram sobre regeneração ungueal após o reimplante da ponta do dedo e concluíram que este depende do nível da amputação, da lesão ou não da matriz germinal e estéril, e, das condições circulatórias após o reimplante.
No presente caso, o trauma foi do tipo contuso, o coto amputado foi submetido ao resfriamento, mas teve contato direto com gelo. O nível da amputação foi na zona I de Ishikawa, e o tempo de isquemia foi de 6 a 7 horas. Inseguro com o volume do enxerto e relutante em encurtar o dedo, o autor resolveu criar uma área de contato na extremidade distal do coto enxertado na região hipotênar ipslateral, ficando o enxerto com uma área de difusão proximal, e outra distal, aumentando a área total e diminuindo, talvez pela metade, a distância da difusão plasmática em direção radial do enxerto.
O plano optado foi dérmico nas duas faces por ser mais vascularizado que o plano subcutâneo, e o enxerto não foi "enterrado" como na técnica do "bolso" descrito por Brent7 e modificado pelo Arata et al.8 e por Lin et al.9. Sem dúvida, contribuíram para o sucesso do enxerto o tempo relativamente curto entre a amputação e a enxertia, a fratura na metade da falange distal (zona I), o correto manejo do coto amputado até o hospital. De fato, no décimo segundo dia pós-operatório, o enxerto se encontrava integrado na sua face distal à derme hipotenar e ambas as superfícies apresentaram sangramento no momento da separação do dedo, da palma. Em maior ou menor grau, a criação da área de contato dérmico distal pode ter contribuído para a segurança e a totalidade da reintegração do enxerto composto.
CONCLUSÃO
Na impossibilidade de reimplante microvascular, o enxerto composto, por repor o tecido original, pode oferecer os melhores resultados funcionais e estéticos nas amputações mais distais da ponta do dedo4. Segundo a revisão na literatura, os principais fatores que influenciam na sobrevivência do enxerto são o tabagismo, que tem um forte efeito negativo4, e o tempo decorrido entre a amputação e a enxertia, que, dentro de cinco horas tem melhor prognóstico. A idade, o tipo de trauma e o diabetes mellitus são fatores secundários10. A matriz germinal e estéril devem ser minuciosamente reparadas para evitar ou diminuir as deformidades ungueais. O conceito de aumentar a área de contato do enxerto volumoso com o receptor, e de diminuir a distância radial da difusão plasmática para dentro de um enxerto volumoso, isto é, criando na extremidade distal do enxerto outra superfície de contato com tecido vascularizado, parece aumentar a sobrevida e a totalidade da reintegração do enxerto, conforme os trabalhos do Brent7, Arata et al.8 e Lin et al.9. O plano anatômico da área receptora mais vascularizado e adequado para o enxerto ainda precisa ser estudado.
REFERÊNCIAS
1. Chang CY, Nassif T. Reimplante e revascularização da ponta do dedo: revisão de literatura e relato de caso de amputação da ponta de dedo mínimo na criança de um ano de idade. Rev Bras Cir Plást. 2011;26(4):714-7. DOI: http://dx.doi.org/10.1590/S1983-51752011000400032
2. Sebastian SJ, Chung KC. A systematic review of the outcomes of replantation of distal digital amputation. Plast Reconstr Surg. 2011;128(3):723-37. DOI: http://dx.doi.org/10.1097/PRS.0b013e318221dc83
3. Russel RC. Fingertip injuries. In: McCarthy JG, ed. Plastic Surgery. Philadelphia: Saunders; 1990. p.4477-98.
4. Heistein JB, Cook PA. Factors affecting composite graft survival in digital tip amputations. Ann Plast Surg. 2003;50(3):299-303. PMID: 12800909 DOI: http://dx.doi.org/10.1097/01.SAP.0000037260.89312.BF
5. Uysal A, Kankaya Y, Ulusoy MG, Sungur N, Karalezli N, Kayran O, et al. An alternative technique for microsurgically unreplantable fingertip amputations. Ann Plast Surg. 2006;57(5):545-51. PMID: 17060737 DOI: http://dx.doi.org/10.1097/01.sap.0000226944.08332.41
6. Dubert T, Houimli S, Valenti P, Dinh A. Very distal finger amputations: replantation or "reposition-flap" repair? J Hand Surg Br. 1997;22(3):353-8.
7. Brent B. Replantation of amputated distal phalangeal parts of fingers without vascular anastomoses, using subcutaneous pockets. Plast Reconstr Surg. 1979;63(1):1-8. PMID: 432310 DOI: http://dx.doi.org/10.1097/00006534-197901000-00001
8. Arata J, Ishikawa K, Soeda H, Sawabe K, Kokoroishi R, Togo T. The palmar pocket method: an adjunct to the management of zone I and II fingertip amputations. J Hand Surg Am. 2001;26(5):945-50. DOI: http://dx.doi.org/10.1053/jhsu.2001.27763
9. Lin TS, Jeng SF, Chiang YC. Fingertip replantation using the subdermal pocket procedure. Plast Reconstr Surg. 2004;113(1):247-53. PMID: 14707643 DOI: http://dx.doi.org/10.1097/01.PRS.0000095950.31223.09
10. Moiemen NS, Elliot D. Composite graft replacement of digital tips. 2. A study in children. J Hand Surg Br. 1997;22(3):346-52.
11. Nishi G, Shibata Y, Tago K, Kubota M, Suzuki M. Nail regeneration in digits replanted after amputation through the distal phalanx. J Hand Surg Am. 1996;21(2):229-33. DOI: http://dx.doi.org/10.1016/S0363-5023(96)80105-5
1. Sociedade Brasileira de Cirurgia Plástica, Rio de Janeiro, RJ, Brasil
2. Hospital dos Servidores do Estado do Rio de Janeiro, Rio de Janeiro, RJ, Brasil
3. Sociedade Brasileira de Microcirurgia Reconstrutiva, Rio de Janeiro, RJ, Brasil
Instituição: Clínica Chang Yung Chia, Rio de Janeiro, RJ, Brasil.
Autor correspondente:
Chang Yung Chia
Rua Carlos Oswald, 140, Bloco I, Apto. 206
Rio de Janeiro, RJ, Brasil CEP 22793-120
E-mail: changplastica@gmail.com
Artigo submetido: 13/04/2012.
Artigo aceito: 23/07/2012.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter