

Case Reports - Year 2016 - Volume 31 -
Síndrome de Barraquer-Simons: revisão da literatura e relato de caso
Barraquer-Simons syndrome: literature review and case report
RESUMO
A síndrome de Barraquer-Simons é uma lipodistrofia caracterizada por progressiva atrofia do tecido celular subcutâneo limitada à parte superior do corpo. Seu acometimento costuma ser simétrico e com evolução craniocaudal, podendo atingir até as coxas. Também é conhecida como lipodistrofia céfalo-torácica ou lipodistrofia parcial progressiva. É uma doença rara, de origem obscura, que geralmente se manifesta no começo da segunda década de vida e tem predominância no sexo feminino. O presente trabalho objetiva trazer uma revisão da literatura e relatar um caso desta rara patologia e sua condução terapêutica, comparando-a a outras modalidades de tratamento disponíveis atualmente. Durante o período de um ano e três meses de seguimento, foram realizadas quatro sessões de enxertia de gordura seguindo os princípios da lipoenxertia estruturada. Por meio desta modalidade terapêutica, foi possível obter uma melhora importante do contorno facial com desaparecimento quase completo das depressões e irregularidades características da doença e preservação do resultado durante o tempo de acompanhamento. Diversos tipos de tratamentos foram descritos como efetivos para as lipodistrofias: uso de materiais aloplásticos, enxertos autólogos, retalhos locais e microcirúrgicos. Cada um deles possui suas vantagem e desvantagens e a escolha dependerá da experiência do cirurgião e da disponibilidade de recursos e materiais específicos em cada centro. A lipoenxertia se mostrou uma forma de tratamento eficaz, simples, segura e de baixo custo para tratamento da síndrome de Barraquer-Simons.
Palavras-chave: Lipodistrofia; Doenças raras; Retalhos cirúrgicos; Face.
ABSTRACT
Barraquer-Simons syndrome is a type of lipodystrophy characterized by progressive atrophy of the subcutaneous tissue limited to the upper body. Its involvement is usually symmetrical with craniocaudal evolution, reaching down to the thighs. This syndrome is also known as cephalo-thoracic lipodystrophy or progressive partial lipodystrophy. It is a rare disease of unknown origin that usually manifests at the beginning of the second decade of life and has predominance among women. We report a case and literature review of this rare disease, its therapeutic management, and a comparison with other treatment modalities currently available. During one year and three months follow-up, four sessions of facial fat grafting were performed following the principles of structural fat grafting. The use of this therapeutic modality, improved significantly facial contour, and almost complete disappearance of depressions and irregularities, and preservation were achieved during follow-up time. A number of treatments have been described as effective for lipodystrophy, such as: use of alloplastic materials, autologous grafts, local and microsurgical flaps. Each treatment has advantages and disadvantages. Decision depends on the surgeon's experience, availability of resources, specific materials in each center.
Keywords: Lipodistrophy; Rare diseases; Surgical flaps; Face.
As lipodistrofias primárias representam um grupo heterogêneo de doenças muito raras, com prevalência inferior a 1:100.000 habitantes1. Podem ser classificadas quanto à extensão das manifestações em parciais, quando se restringem a uma parte do corpo, ou generalizadas. Em relação à época de surgimento dos sintomas, podem ser hereditárias ou adquiridas2. A lipodistrofia congênita e parcial é conhecida como tipo Dunnigan e a congênita generalizada como lipodistrofia de Berardinelli2.
A rara síndrome de Barraquer-Simons foi inicialmente descrita por Barraquer, em 1906, e por Simons, em 19111-3. Trata-se de uma lipodistrofia parcial e adquirida, que geralmente se manifesta no começo da segunda década de vida e tem predominância no sexo feminino. Geralmente, não há história familiar pregressa e a origem é obscura. Muitas vezes, associa-se a infecções virais e recentemente foi também relacionada com mutação no gene que codifica as lâminas nucleares do subtipo B2 (LMNB2), a qual provavelmente funciona como fator predisponente, mas não determinante do seu surgimento4.
Muitas mutações genéticas foram identificadas como causadoras das lipodistrofias hereditárias, no entanto, em relação às lipodistrofias adquiridas como a de Barraquer-Simons essa relação ainda não foi bem estabelecida4. Provavelmente, é necessária a associação de suscetibilidade genética a outros fatores para o seu desencadeamento2-4.
É caracterizada por progressiva atrofia do tecido celular subcutâneo limitada à parte superior do corpo. Seu acometimento costuma ser simétrico e com evolução craniocaudal, podendo atingir até as coxas5-7. Também é conhecida como lipodistrofia céfalo-torácica ou lipodistrofia parcial progressiva.
Geralmente, a principal queixa dos pacientes é a alteração do contorno facial, mas em 20% dos casos pode haver associação de manifestações sistêmicas como doenças autoimunes (glomerulonefrite, lúpus, dermatopolimiosite, hipotireoidismo e anemia perniciosa), manifestações neurológicas ou alterações metabólicas como dislipidemia, resistência à insulina, diabetes tipo 2 e hipocomplementemia2,6.
OBJETIVO
O objetivo do presente trabalho é trazer uma revisão da literatura sobre o assunto, além de relatar mais um caso desta rara patologia e avaliar a sua condução através de lipoenxertias seriadas, levantando outras alternativas terapêuticas.
MATERIAIS E MÉTODOS
Relato do Caso
I.M., sexo feminino, 46 anos, professora, natural e procedente de Águas Belas-PE, foi admitida no serviço de cirurgia plástica do hospital Agamenon Magalhães, em Recife, PE, para avaliação e tratamento especializado em abril de 2012.
A queixa da paciente foi a atrofia progressiva do tecido adiposo, iniciada há aproximadamente 20 anos em região geniana esquerda com progressão para região geniana direita e, em seguida para outros locais da face (região temporal bilateral e região orbitária bilateral). Refere que, mais tardiamente, a atrofia adiposa se estendeu para a extremidade distal do braço esquerdo.
Como antecedentes, negava etilismo, tabagismo ou uso de drogas. Negava comorbidades ou casos semelhantes na família.
No interrogatório sintomatológico, não apresentou queixas relativas a demais órgãos e sistemas.
Ao exame, a paciente se apresentava emagrecida, sem comprometimento do estado geral ou cognitivo e possuía áreas de lipoatrofia em região geniana bilateralmente, sendo mais pronunciada à direita, chegando a formar um sulco profundo no local. Apresentava, ainda, atrofia subcutânea nas regiões temporal e orbitária bilateralmente (Figuras 1, 2 e 3).
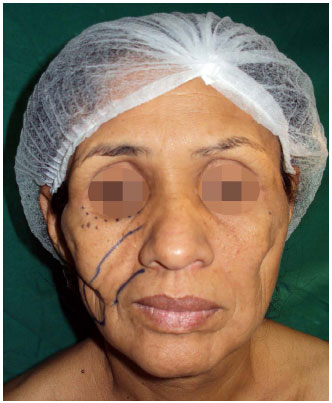
Figura 1. Pré-operatório com dermarcação cirúrgica da primeira lipoenxertia. Notar a intensa atrofia subcutânea em regiões temporal, periorbitária e principalmente geniana, formando profundo sulco no local.
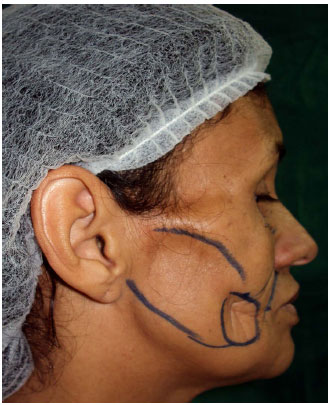
Figura 2. Pré-operatório com dermarcação cirúrgica da primeira lipoenxertia.
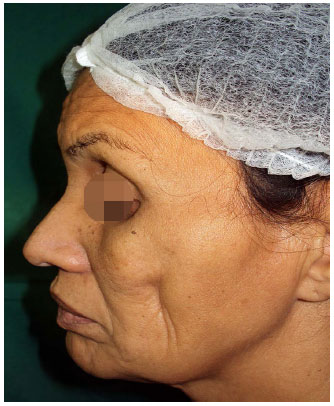
Figura 3. Pré-operatório com dermarcação cirúrgica da primeira lipoenxertia.
A paciente foi submetida a um total de quatro sessões de lipoenxertia, seguindo os princípios da lipoenxertia estruturada de Coleman8, com a modificação de que o processamento da gordura era feito por meio de decantação em vez de centrifugação.
Inicialmente, era realizada a assepsia, antissepsia com solução de clorexidina e aposição de campos estéreis. Em seguida, infiltração de uma pequena área do abdome ou coxa com solução de anestésico local com lidocaína a 0,4%, bupivacaína a 0,0005% e adrenalina a 1:200.000, respeitando sempre as doses máximas de lidocaína (7mg/ Kg) e bupivacaína (2mg/Kg).
Com o uso de uma cânula fina (2 mm) de dois furos acoplada a uma seringa Luer lock de 10 ml era procedida lipoaspiração de uma pequena área do abdome anestesiada, fazendo baixa pressão negativa (2 ml da seringa). Em seguida, o material coletado era lavado com soro fisiológico e decantado por cerca de 15 minutos. Após a decantação, eram desprezados tanto a porção mais baixa do decantado (sangue, solução anestésica, soro), quanto o sobrenadante oleoso, sendo aproveitada apenas a porção central.
Após esta etapa, era procedida a infiltração anestésica das áreas receptoras da face. A cada sessão, um total de aproximadamente 35 ml de gordura era enxertado, sendo dividido em diversas partes do rosto. Para enxertia, era utilizada uma microcânula de 1,2 mm acoplada a uma seringa de 1 ml. Pequenas quantidades de gordura eram injetadas em cada passada da cânula, garantindo a criação de vários túneis e o máximo de contato com o tecido receptor.
O curativo era realizado com micropore e a área lipoaspirada mantida sob compressão por faixa durante alguns dias.
A paciente era mantida em observação por aproximadamente 3 horas e, na ausência de sintomas ou alterações nas áreas receptora/doadora, recebia alta em seguida.
RESULTADOS
Por meio desta modalidade terapêutica, foi possível obter uma melhora importante do contorno facial, com desaparecimento quase completo das depressões e irregularidades características da doença e preservação do resultado durante o tempo de acompanhamento.
Principalmente na região geniana, pôde-se identificar marcante melhora do contorno quando comparado com o pré-operatório, em que uma profunda depressão se fazia presente. O preenchimento das regiões orbitárias trouxe mais harmonia à face, tirando o aspecto de olho encovado e o preenchimento da região temporal em conjunto com a geniana atenuou a aparente proeminência do arco zigomático presente no pré-operatório (Figuras 1 a 7).
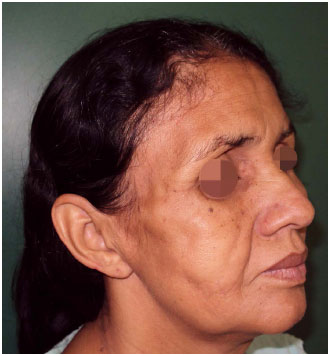
Figura 4. Após duas sessões de enxertia. Melhora do contorno principalmente em regiões genianas. Persiste atrofia em região temporal e periorbitária.
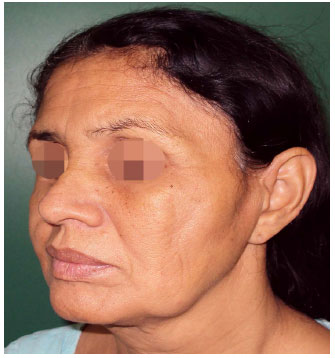
Figura 5. Após duas sessões de enxertia. Melhora do contorno principalmente em regiões genianas. Persiste atrofia em região temporal e periorbitária.
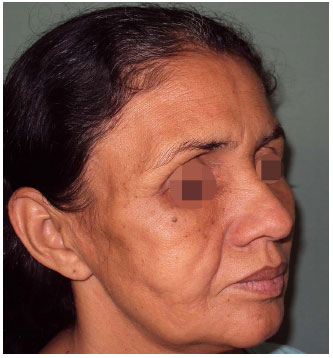
Figura 6. Após quatro sessões de lipoenxertia. Observa-se desaparecimento do aspecto cadavérico com melhora do contorno e harmonia facial.
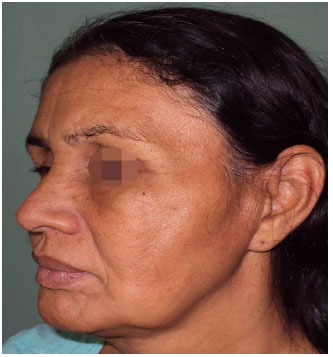
Figura 7. Após quatro sessões de lipoenxertia. Observa-se desaparecimento do aspecto cadavérico com melhora do contorno e harmonia facial.
A lipodistrofia facial é um problema que pode comprometer muito o convívio social. Suas alterações trazem implícita a ideia de ausência de saúde e até o estigma social da associação com pacientes portadores do HIV. O reestabelecimento da harmonia do contorno facial é etapa fundamental no resgate da autoestima e motivação desses pacientes.
DISCUSSÃO
Diversas formas de tratamento são descritas para a restauração do contorno facial nas lipodistrofias. Podem ser utilizados materiais aloplásticos como implantes de silicone e preenchimento com substâncias como o PMMA ou tecidos autólogos, sejam eles desvascularizados (enxerto de gordura) ou vascularizados como os retalhos pediculados ou livres (microcirúrgicos)9.
Os materiais aloplásticos possuem a vantagem da praticidade e simplicidade da aplicação, porém podem ser acompanhados de reações locais como inflamação, granuloma, endurecimento10 e geralmente possuem alto custo, sendo este um fator limitante a sua ampla utilização na maioria dos centros brasileiros.
O enxerto de gordura se mostrou uma forma adequada ao tratamento das anormalidades faciais encontradas nesta síndrome11. É uma técnica eficaz, simples, segura e de baixo custo12.
Os princípios da lipoenxertia estruturada8 foram adotados com intuito de maximizar o aproveitamento de cada procedimento: neste sentido, o uso de cânulas de pequeno calibre favorece à aspiração de lóbulos pequenos de adipócitos, facilitando a revascularização. Além disso, na tentativa de promover mínima lesão aos adipócitos, é utilizada baixa pressão negativa de aspiração. O uso do decantador é uma forma de separar o tecido adiposo do sangue, anestésico e do sobrenadante oleoso, fazendo com que só o tecido viável seja utilizado. Para finalizar, a enxertia de pequenas quantidades de gordura a cada passagem da cânula permite a criação de múltiplos túneis com máxima integração com o tecido receptor.
Como o procedimento é realizado através de incisões mínimas e cânulas finas, o risco de complicação é muito inferior a qualquer procedimento aberto. As complicações mais frequentes são as relacionadas ao aspecto estético como hipercorreção ou irregularidades. Podem ainda ser descritos formação de cistos, infecção, hematoma, lesão de nervos e embolia gordurosa, que, felizmente, são raros8.
Durante o seguimento de 1 ano e 3 meses, foram realizadas quatro sessões de lipoenxertia. Nesse período houve preservação do volume enxertado após perda inicial estimada em 40% e nenhuma intercorrência ou complicação foi relatada, demonstrando respectivamente a eficácia e a segurança do tratamento.
Para sua realização, não é necessário nenhum material especial além das cânulas, o que, associado à possibilidade de realização em regime semiambulatorial, reduz bastante o custo do procedimento. Por fim, o baixo custo associado à simplicidade do procedimento são fatores que favorecem a ampla difusão do método.
Como inconvenientes da técnica, podem ser citados a necessidade de múltiplas sessões e o fato de que alguns autores referem reabsorção parcial tardia após 4 anos; no entanto, relatam que nesses casos a enxertia pode ser novamente realizada sem riscos adicionais ao paciente12,13.
Com relação ao uso de tecidos vascularizados, podem ser realizados os retalhos locais e os microcirúrgicos. Entre os retalhos locais pediculados, estão o de músculo temporal e o retalho musculocutâneo desepidermizado do peitoral, os quais deram lugar aos retalhos livres por permitirem maior mobilidade e possibilidade de modelagem na área receptora14.
Entre os retalhos livres ou microcirúgicos estão: o groin flap, scapular flap, que levam a cicatrizes inaceitáveis na área doadora e frequentemente cursam com ptose; o retalho miocutâneo transverso desepidermizado do reto abdominal, que tem menor chance de ptose, porém leva a um maior defeito na área doadora, podendo evoluir com hérnias; o retalho perfurante da artéria epigástrica inferior profunda (DIEP), assim como o anterolateral da coxa, que, por sua vez, permitem uma adequada modelagem da face e apresentam pequena tendência a ptose14. De forma geral, a incorporação de tecido muscular no retalho diminui a tendência de ptose em virtude da maior consistência do músculo em comparação com o tecido adiposo e da firme aderência do músculo aos tecidos circundantes15.
CONCLUSÃO
Em resumo, os retalhos microcirúrgicos são ótimas alternativas a restauração do contorno facial, com preservação do volume e simetria em longo prazo15. Levam, no entanto, a cicatrizes na área receptora, maior morbidade na área doadora (cicatrizes, hérnia...), maior risco de complicações como necrose do retalho, requerem maior tempo de internamento, infraestrutura especializada, curva de aprendizado maior e, dessa forma, custo mais elevado.
A lipoenxertia, por sua vez, se mostrou uma forma terapêutica eficaz, simples, segura e de baixo custo para tratamento da síndrome de Barraquer-Simons.
O seguimento da paciente durante o período de um ano e três meses permitiu evidenciar a preservação do tecido enxertado, após a perda inicial estimada em 40%. É necessário o acompanhamento por um tempo mais prolongado para conclusões a respeito da preservação tecidual a longo prazo, no entanto, caso haja o surgimento de novas áreas de atrofia, bem como a recidiva em áreas já tratadas, essas podem ser novamente submetidas ao método futuramente.
A simplicidade, segurança e o baixo custo da técnica trazem a facilidade de uma curva de aprendizado curta e de poucos requerimentos materiais para sua realização, permitindo a ampla difusão do método.
A escolha da modalidade terapêutica, portanto, vai depender da experiência de cada cirurgião e da disponibilidade de recursos e estrutura disponível em cada instituição.
COLABORAÇÕES
ALAF Concepção e desenho do estudo, realização das cirurgias, análise dos dados, redação do manuscrito, aprovação final do manuscrito.
LASL Concepção e desenho do estudo, realização das cirurgias, revisão crítica do conteúdo.
JMTC Concepção e desenho do estudo, realização das cirurgias, revisão crítica do conteúdo.
CLAA Concepção e desenho do estudo, realização das cirurgias, revisão crítica do conteúdo.
ÊGA Realização das cirurgias.
ECA Realização das cirurgias.
RNS Realização das cirurgias.
JAVO Realização das cirurgias.
PFOB Realização das cirurgias.
REFERÊNCIAS
1. Capeau J, Magré J, Lascols O, Caron M, Béréziat V, Vigouroux C. Primary lipodystrophies. Ann Endocrinol (Paris). 2007;68(1):10-20. DOI: http://dx.doi.org/10.1016/j.ando.2006.12.003
2. Hegele RA, Joy TR, Al-Attar SA, Rutt BK. Thematic review series: Adipocyte Biology. Lipodystrophies: windows on adipose biology and metabolism. J Lipid Res. 2007;48(7):1433-44. PMID: 17374881 DOI: http://dx.doi.org/10.1194/jlr.R700004-JLR200
3. Santos M, Rabelo R, Vilasboas V, Nogueira L, Talhari C, Talhari S. Você conhece esta síndrome? Síndrome de Barraquer-Simons. An Bras Dermatol. 2011;86(2):391-440. DOI: http://dx.doi.org/10.1590/S0365-05962011000200037
4. Hegele RA, Cao H, Liu DM, Costain GA, Charlton-Menys V, Rodger NW, et al. Sequencing of the reannotated LMNB2 gene reveals novel mutations in patients with acquired partial lipodystrophy. Am J Hum Genet. 2006;79(2):383-9. PMID: 16826530 DOI: http://dx.doi.org/10.1086/505885
5. Franco FF, Spencer LB, Mendes FD, Lopes RG, Braga EVB, Pinheiro AF, et al. Tratamento cirúrgico do paciente com síndrome de Barraquer-Simons: revisão bibliográfica e relato de caso. Rev Soc Bras Cir Craniomaxilofac. 2007;10(4):152-5.
6. Sampaio SAP, Rivitti EA. Dermatologia. 3a ed. Porto Alegre: Artes Médicas; 2007.
7. Azulay RD, Azulay DR. Dermatologia. 5a ed. Rio de Janeiro: Guanabara Koogan; 2008.
8. Coleman SR. Structural fat grafting. In: Bartlett SP, Robert W. Beasley RW, Aston SJ, Gurtner GC, Scott L. Spear SL, eds. Grabb and Smith's Plastic Surgery. 6th Ed. Philadelphia: Lippincott Williams & Wilkins/Wolters Kluwer; 2006. p. 480-5.
9. Spranger S, Spranger M, Tasman AJ, Reith W, Voigtländer T, Voigtländer V. Barraquer-Simons syndrome (with sensorineural deafness): a contribution to the differential diagnosis of lipodystrophy syndromes. Am J Med Genet. 1997;71(4):397-400. PMID: 9286444 DOI: http://dx.doi.org/10.1002/(SICI)1096-8628(19970905)71:4<397::AID-AJMG5>3.0.CO;2-R
10. Dornelas MT, Corrêa MPD, Netto GM, Barra FML, Alves SGS, Dornelas MC, et al. Bioplastia na lipodistrofia de pacientes com HIV/AIDS. Rev Bras Cir Plást. 2012;27(3):387-91. DOI: http://dx.doi.org/10.1590/S1983-51752012000300010
11. Mansouri Hattab N, Lahmiti S, Aimadeddine S, Fawzi S, El Bouihi M, Fikry T. Barraquer-Simons syndrome. Rev Stomatol Chir Maxillofac. 2011;112(3):172-3. PMID: 21514609 DOI: http://dx.doi.org/10.1016/j.stomax.2011.03.005
12. Cedrola JPV, Castro CC, Aboudib JH, Turini T, Castro M, Serra F. Análise do tratamento da Síndrome de Parry-Romberg por lipoenxertia estruturada no Hospital Universitário Pedro Ernesto-HUPE-UERJ. Rev Bras Cir Plást. 2011;26(sup l):1-102.
13. Ducours JL, Poizac P, Ardanza B, Modschiedler T, Caix P. Barraquer-Simons syndrome and facial lipo-filling. Apropos of a case. Rev Stomatol Chir Maxillofac. 1991;92(2):105-11.
14. Teixeira V, Badin AZD, Salles Júnior GS, Vieira JC, Bailak M, Ottoboni E, et al. Síndrome de Barraquer Simon: relato de caso e revisão de literatura. Arq Catarin Medicina. 2007;36(Supl.1):73-5.
15. Goossens S, Coessens B. Facial contour restoration in Barraquer-Simons syndrome using two free TRAM flaps: Presentation of two case reports and long-term follow-up. Microsurgery. 2002;22(5):211-8. DOI: http://dx.doi.org/10.1002/micr.22508
1. Hospital Agamenon Magalhães, Recife, PE, Brasil
2. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
Instituição: Hospital Agamenon Magalhães, Recife, PE, Brasil.
Autor correspondente:
André Luiz de Araujo França
Rua Cel Anízio Rodrigues Coelho, 678, Apto: 1302 - Boa viagem
Recife, PE, Brasil CEP 51021-130
E-mail: andrefranca@pop.com.br
Artigo submetido: 16/7/2013.
Artigo aceito: 25/11/2013.
Conflitos de interesse: não há


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter