

Original Article - Year 2016 - Volume 31 -
Mamoplastia pós-cirurgia bariátrica usando suporte protético complementar de contenção glandular
Breast augmentation after bariatric surgery by using complementary prosthetic support for glandular containment
RESUMO
INTRODUÇÃO: A pele de pacientes emagrecidas pós-cirurgia bariátrica apresenta alterações estruturais e proteômicas e não resiste ao peso das mamas, levando-as à flacidez residual precoce, exigindo suporte auxiliar. O objetivo é aplicar suporte auxiliar de lâmina de polipropileno não absorvível mais poliglecaprone absorvível ou lâmina de silicone de bustos, em forma de "soutien interno" como auxiliar de sustentação da pele, para manutenção da forma das mamas, e flacidez no mínimo comparável a outras pacientes sem emagrecimento pela cirurgia bariátrica.
MÉTODOS: Nove pacientes foram submetidas à mamoplastia em T invertido com modelagem dos tecidos mamários, com redução do volume e envolvidos com lâmina de sustentação auxiliar.
RESULTADOS: Não houve flacidez precoce e em observação de até 4 anos ela era aceitável. Uma delas apresentou seroma, drenado com boa resolução. Serão operadas outras 24 pacientes dentro do protocolo, acompanhadas e observadas por 2 anos com controle mamográfico, ultrassônico e ressonância magnética.
CONCLUSÃO: A mamoplastia redutora pós-cirurgia bariátrica requer suporte extra à glândula mamária. A pele estruturalmente alterada não suporta o seu peso e haverá flacidez precoce.
Palavras-chave: Cirurgia bariátrica; Mamoplastia; Glândulas mamárias humanas; Próteses e implantes.
ABSTRACT
INTRODUCTION: The skin presents structural and proteomic changes after bariatric surgery and cannot withstand the weight of the breasts, which leads to early residual flaccidity, requiring auxiliary support. The goal is to apply a nonabsorbable polypropylene-poliglecaprone absorbable auxiliary mesh support or Bustos silicone sheet, in the form of an "internal brassiere," to support the skin in order to maintain the shape and flaccidity of the breasts comparable with those of normal breasts.
METHODS: Nine patients underwent mammoplasty in inverted T with modeling of tissue implants, reduction of breast volume, and wrapping with an auxiliary support mesh.
RESULTS: Flaccidity was not observed at an early stage and the condition was acceptable for up to 4 years of follow-up. One of the patients had a seroma, which was drained with good resolution. Another 24 patients will be operated according to the protocol and observed for 2 years by using mammography, ultrasonography, and magnetic resonance imaging.
CONCLUSION: Reduction mammoplasty after bariatric surgery requires additional support for the mammary gland. The structurally altered skin could not support the weight of the breasts, resulting in early flaccidity.
Keywords: Bariatric surgery; Mammoplasty; Human mammary glands; Prostheses and implants.
Após cirurgias bariátricas e grandes perdas ponderais, em pacientes do sexo feminino, as mamas tornam-se muito flácidas. Se realizarmos cirurgia de redução com pexia ou somente esta, os resultados são pobres a médio e longo prazo. As mamas tornam a apresentar ptoses rapidamente, além do esperado em procedimentos semelhantes de pacientes não submetidas a essas cirurgias, porque a pele dessas pacientes apresenta distúrbios estruturais importantes e não resiste ao peso das mamas.
A espessura da camada dérmica de pele se reduz1. Análise proteômica comparativa de pele2 com validação por imunohistoquímica de proteínas de amostras retiradas do abdome de pacientes obesas mórbidas, obesas mórbidas emagrecidas naturalmente e obesas mórbidas emagrecidas com cirurgia bariátricas confirmam a existência de diferença na composição molecular entre elas.
A análise de 113 proteínas demonstrou que as alfa1 antitripsina, colágeno XIV, vinculina, periplaquina, anexina A5, e haptoglobina estão reduzidas e a pele apresenta lesão tecidual crônica predominantemente inflamatória, que se inicia com a obesidade, perpetua-se mesmo com as perdas ponderais, principalmente pós-cirurgia bariátrica. A haptoglobina pós-cirurgia bariátrica, proteína inflamatória em doenças sistêmicas, está aumentada até 70 vezes.
A redução da espessura dos tecidos dérmicos em pacientes emagrecidos pela cirurgia1 sugere ser seletiva, determinando características clínicas sui generis a essas peles: redução da espessura, lesão crônica, inflamatória, alterações estruturais e funcionais no proteoma do tecido cutâneo responsável pela perda de qualidade e elasticidade.
É necessário, então, um suporte auxiliar à pele para que tanto os resultados estéticos das mamoplastias quanto a flacidez residual sejam adequados e mais duradouros.
Bustos3, em 1986, foi o primeiro a desenvolver uma lâmina de sustentação de silicone em forma de soutien aberto e a utilizou com bons resultados em mamoplastia, com incisão e ressecção de pele apenas periareolar, abordagem e envolvimento da mama modelada com essa lâmina, entre a glândula e a pele-subcutâneo. Outros autores utilizaram a pele desepidermizada como dupla cobertura das mamas4-6, mas a sustentação a longo prazo não é totalmente mantida. Outros produtos foram utilizados da mesma forma com a mesma finalidade, alguns mistos (polyglactine-60% e polyester-40%), sendo parte dele absorvível e parte não absorvível7, inclusive com avaliação mamográfica8. E ainda foram utilizadas lâminas totalmente absorvíveis9-11.
Usos de telas aloplásticas são descritos principalmente em correção de hérnias inguinais ou ventrais12-14. Alguns autores15,16 em outras áreas de atuação estudaram as reações orgânicas produzidas pela presença da tela não absorvível e a citam como implante ideal, causando reação inflamatória inicial natural em qualquer tipo de implante, inclusive do silicone (reação biológica a corpo estranho), caminhando para "integração definitiva".
As mamoplastias periareolares caíram em desuso, as pacientes brasileiras e praticamente em todo o mundo passaram a preferir mamas maiores em volume, com inversão das solicitações de tratamento. Atualmente, nessas mesmas mamas em que se realizava a cirurgia periareolar de redução, as exigências estéticas são de aumento com próteses.
Mas o surgimento e o aumento das cirurgias bariátricas com grandes emagrecimentos acrescentaram algumas "patologias estéticas" e funcionais ao conteúdo das cirurgias plásticas, de difícil solução. Dentre elas, a mamoplastia.
O autor propõe realizar, nas pacientes que se submeteram à cirurgia bariátrica com grandes emagrecimentos, mamoplastias com ressecção de pele e cicatrizes finais em T invertido, dar forma "anatômica" às mamas, com ou sem ressecções de volume, e aplicar um suporte em forma de "soutien interno" com lâmina de polipropileno não absorvível mais poliglecaprone absorvível ou lâmina de silicone revestida de poliuretano descrita por Bustos, e cobri-la com pele e subcutâneo.
Essas lâminas são maleáveis, delicadas, de alta resistência à tração, boa integração biológica, as primeiras encontradas nos arsenais hospitalares, fáceis de manipular, não radiopacas, permitindo exames mamários preventivos tais como mamografia, ultrassom e ressonância magnética, e poderão ser capazes de dar o complemento de suporte às mamas operadas pós-grandes emagrecimentos por cirurgia bariátrica.
OBJETIVO
Demonstrar a possibilidade de utilizar a lâmina de polipropileno não absorvível mais poliglecaprone absorvível ou lâmina de silicone de Bustos, em forma de "soutien interno" como auxiliar de sustentação da pele, para manutenção da forma das mamas, e resultado da flacidez no mínimo comparável a outras pacientes sem emagrecimento pela cirurgia bariátrica.
MÉTODOS
Nove pacientes, que foram submetidas à cirurgia bariátrica (período 2010-2015) e tiveram grandes perdas ponderais e consequentemente grande flacidez de pele e mamas, foram selecionadas nos ambulatórios de cirurgia plástica do Hospital de Base da Faculdade de Medicina de São José do Rio Preto, SP.
O parâmetro mais importante de inclusão foi a grande flacidez mamária, todas elas com volume suficiente para recompor as mamas; ou volume excedente, e peso corporal estabilizado, devidamente liberadas pelo serviço de cirurgia bariátrica. Foram orientadas sobre a técnica a ser realizada, e com consentimentos informados autorizados. Dentro do critério de exclusão, estavam pacientes que ainda não estabilizaram o peso, diabetes mellitus descompensada, hipertensão não controlada, fumantes, doenças autoimunes e outras patologias que contraindicassem o ato cirúrgico. Aquelas que tinham dúvidas sobre o diferencial da cirurgia com o uso da tela e sem ela foram submetidas à cirurgia clássica sem tela.
Forma de mamas anatomicamente perfeitas
Três figuras geométricas baseadas na proporção Phi (1/1.618) também denominada proporção áurea ou divina, serviram de base para a visão tridimensional (frontal, lateral e vertical) (Figura 1A, B, C, D, E e F) da mama anatomicamente perfeita, dando-lhe proporções e beleza, e de onde se determinam também as possíveis "patologias estéticas" no estudo da forma delas17.
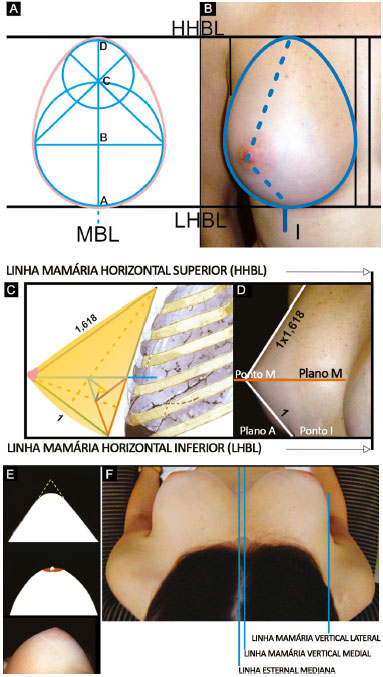
Figura 1. A e B: Mama anatomicamente perfeita na visão frontal com o meridiano mamário vertical contido entre as linhas mamárias horizontais; C e D: Mama anatomicamente perfeita na visão lateral e proporção entre o polo inferior e superior, entre as linhas mamárias horizontais; E e F: Mama anatomicamente perfeita na visão vertical entre as linhas mamárias verticais assemelhando-se a um cone.
MBL: Linha Mamária Meridiana
Fonte: Rev. Bras. Cir. Plást. 2011; 26(1): 94-103
Ovoide áureo (Figura 1A e B) - visão frontal da mama bonita. Na projeção de dois círculos parcialmente superpostos nos quais se aplica a proporção Phi (1/1.618) nos eixos verticais (AD está para BD assim como BD está para CD) obteremos o "ovoide áureo"17. Esta é a base da forma da mama vista em visão frontal: na proporção de 1 para 1.3 entre o eixo horizontal e vertical respectivamente.
O eixo ABCD é o meridiano mamário (breast meridian line - MBL) e está compreendido entre duas outras linhas horizontais, a mamária inferior (lowest horizontal breast line - LHBL) que une os sulcos inframamários na confluência deles com os meridianos mamários (pontos I). A linha mamária horizontal superior (highest horizontal breast line - HHBL) une a parte mais alta das duas pregas axilares anteriores. A medida vertical entre essas duas linhas é individual para cada paciente, determinando a extensão vertical da base da mama. Aplicando a proporção de 1 para 1.3 sobre ela, obteremos proporcionalmente a extensão lateral.
Na visão frontal da mama, quando há flacidez de pele, haverá ptose, o eixo vertical e o eixo horizontal se invertem, o vertical reduz e o horizontal aumenta, o colo esvazia. Os pontos I não se alteram.
Triângulo áureo - visão lateral da mama bonita. Reconhecido assim ao longo da história de Phi (Figura 1C e D). A bissetriz do seu ângulo de base divide o lado contralateral em duas partes contendo a proporção Phi entre elas. Sob visão lateral: o esqueleto esterno-costal torácico normal, na região anterossuperior, tem anatomicamente uma inclinação aproximada de mais ou menos 15 a 18 graus em relação ao eixo vertical do corpo, dependendo da caixa torácica e da coluna vertebral na região de implantação das mamas (Figura 1D)17.
Quando o triângulo áureo é inclinado sob esse ângulo em relação ao plano vertical, se assemelhará à mama bonita de perfil. Uma mama normal sem ptose, em visão lateral, está acima do plano horizontal A (LHBL) (Figura 1C). O plano A coincide com os pontos I (cruzamento do meridiano mamário com o sulco inframamário). Outro plano horizontal (M) cruza o ápice do cone mamário, e divide a mama em dois segmentos: superior e inferior.
Quando ele cruza o meridiano da mama, determina o ponto M, onde em geral encontra-se a papila (ela e a aréola podem estar ectópicas, fora do ápice do cone). Do ápice do cone até o ponto I as mamas bonitas e sem ptose têm medidas ideais entre 7 e 12 cm. Estas podem variar de acordo com países, épocas e modismos. Medidas menores determinam mamas de menores volumes e vice-versa, mas de forma adequada. O segmento mamário superior do ápice do cone até a highest horizontal breast line (HHBL) mede 1.618 vezes a medida do segmento inferior (Figura 1C)17. É a proporção Phi novamente.
Cone áureo: Determina a visão vertical da mama bonita, vista pela própria paciente quando olha para si de cima para baixo (Figura 1E). Cinco triângulos áureos unidos por um de seus lados e ápices formam uma "pirâmide áurea" de base pentagonal (Figura 1F). Se girados no eixo vertical, formam o que se poderia denominar "cone áureo". Esse cone, tendo os lados arredondados, assemelha-se à mama vista na vertical. A mama normal e bonita está entre duas linhas verticais: a vertical lateral breast line (VLBL) coincide com a linha axilar anterior, e a vertical medial breast line (VMBL), situada 1 a 1,5 cm lateralmente a linha médio-esternal (Figura 1E).
A mama sob esta visão tridimensional é a que se tentará obter na modelagem cirúrgica e manter com o auxílio da tela de polipropileno, pois a pele pós-emagrecimento em cirurgias bariátricas não tem resistência suficiente para isso.
Quantificação e medidas da ptose mamária
A mama, ao crescer no período de puberdade, lança-se no espaço anterior do tórax, e será de volume maior ou menor com o estímulo hormonal e número de brotos mamários. Será mais ou menos projetada com a variação da resistência da pele à expansão da mama. Em pele de derma resistente a tendência das mamas é serem do GII (base larga - pouca projeção), e as de derma fino, do GIII (base estreita - muita projeção)17. O exemplo desse bloqueio da projeção mamária é a da pele que sofreu queimaduras, a mama se deforma, fica sem projeção nas áreas de fibrose, que bloqueiam seu crescimento anteroposterior.
Na fase inicial da evolução das mamas, elas se colocam acima da LHBL e do ponto I (Figura 2A). Conforme o tipo de pele, ou causas que a tornam pouco resistentes, tais como: intempéries do meio ambiente, sol, fumo, variações grandes de peso, cirurgia bariátrica, gravidez, progressão da idade, doenças sistêmicas, volume da mama, etc. As mamas vão progressivamente através do seu ápice ultrapassando para baixo a LHBL, e o ponto I (Figura 2B). O diâmetro vertical da mama reduz, o horizontal aumenta, o colo mamário esvazia. A mama bonita que é "vertical" se horizontaliza.
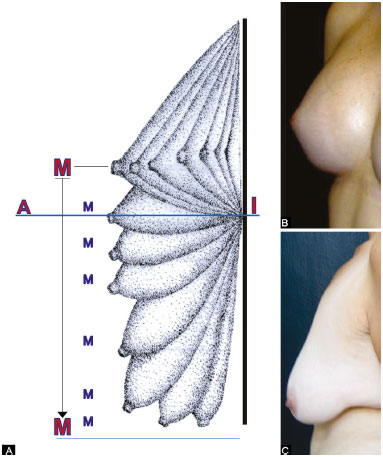
Figura 2. A: Esquema da evolução da mama no tempo e modificações dos pontos A, M e I em relação à linha mamária horizontal inferior; B: A mama anatomicamente perfeita; C: A mama flácida abaixo da LHBL.
LHBL: Linha Mamária Horizontal Inferior
O ponto I jamais se altera com a evolução da flacidez e este projetado sobre a mama com volume abaixo da LHBL, no seu meridiano determina o ponto A de Pitanguy18 (Figura 2C).
A ponta do cone mamário mais projetada sobre o meridiano determina o ponto M. Não se refere à papila, pois o complexo aréola-papila pode estar ectópico em relação a ele, para baixo, para cima, para lateral ou medial.
A medida em centímetros entre o ponto A e o ponto M quantifica a extensão de pele a ser removida para elevar a mama ptosada acima da LHBL, e, portanto, do ponto I. (Figura 2C)19,20.
Quando a medida entre A e M é menor que 3 cm, é possível realizar a "mamoplastia vertical", ressecando apenas um fuso vertical de pele, mais ressecções periareolares.
Quando a medida AM estiver entre 3 e 7 cm, é possível remover o excedente de pele com um hemifuso vertical e outro hemifuso lateral, denominada de mamoplastia em L19,20.
Quando AM mede mais do que 7 cm, a ressecção do excedente de pele é realizada com um fuso vertical e outro horizontal, denominada de mamoplastia em T invertido.
Foram selecionadas pacientes que se submeteram à cirurgia bariátrica e grandes emagrecimentos, com medida AM de 10 centímetros acima.
Cirurgia
Marcação de pele
Com a paciente de pé, braços aduzidos (Figura 3A) marca-se:
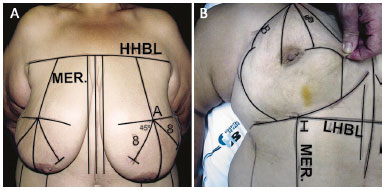
Figura 3. A: Marcação das ressecções de pele com os pontos e linhas guias; B: Marcação final.
HHBL: Linha Mamária Horizontal Superior; LHBL: Linha Mamária Horizontal Inferior; MER.: Meridiano.
1. Linha mamária horizontal superior que une horizontalmente as pregas axilares anteriores (HHBL);Ainda com a paciente de pé, do ponto A, marcase duas linhas oblíquas descendentes, uma para medial e a outra para lateral em ângulo de 90 graus entre elas (Figura 3A). O meridiano da mama divide esse ângulo reto em dois outros de 45 graus. Marca-se 8 centímetros de cada lado nessas linhas, em direção oblíqua inferior medial e lateral; são os pontos B e C18. A partir deles, marcam-se duas linhas verticais curvas até o sulco submamário, a lateral côncava para medial e a medial côncava para lateral (Figura 3B).
2. Os sulcos submamários;
3. As linhas mamárias verticais medial (VMBL), 1 a 1,5 centímetros de cada lado da linha média sobre o osso externo, e as linhas mamárias verticais laterais, que coincidem com as linhas axilares anteriores (LVBL);
4. Os meridianos mamários que dividem as mamas ao meio; iguais a metade da distância entre as linhas verticais laterais e mediais (MBL);
5. Os pontos I (cruzamento do meridiano com a linha do sulco submamário);
6. A linha mamária horizontal inferior (LHBL) (união entre os dois pontos I);
7. A projeção dos pontos I sobre as mamas que determinam os pontos A18, obtidos colocando a extremidade do dedo indicador no ponto I e a extremidade do polegar sobre a mama em linha horizontal;
8. Os pontos M. Essas linhas e pontos são os guias para ressecção de pele e locação das mamas no tórax19,20.
Ato cirúrgico
Paciente em DDH braços abduzidos em 90 graus, marca-se o diâmetro areolar mais ou menos de 4 centímetros com a pele estirada. Desepidermiza-se toda a pele contida dentro da marcação (Figura 4A).
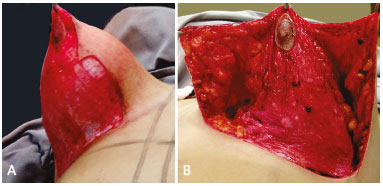
Figura 4. A: Desepitelização da área marcada; B: Levantamento do retalho superior. Nesse caso a aréola ficou no pedículo inferior.
Incisa-se a pele entre os pontos B e C e nas marcações verticais curvas até o sulco submamário. Descola-se a pele e subcutâneo para cima em direção à linha mamária horizontal superior (HHBL), iniciando com a espessura do subcutâneo torácico da paciente e aumentando-a ligeira, homogênea e progressivamente até ela, levando junto o pedículo areolar desepidermizado (Figura 4A e B). Expõe-se a aponeurose do músculo peitoral maior na parte lateral desde o sulco submamário até a parte superior, descolando a pele e subcutâneo da glândula mamária, e da mesma forma no lado medial.
Nos descolamentos lateral e medial deve apenas acompanhar a espessura do subcutâneo do tórax da paciente.
O volume mamário fica fixo ao músculo peitoral, com seus pedículos inferiores e peitorais e deverá ser modelado. Às vezes ressecando partes dele nas porções lateral e medial da glândula (ERFON), reduzindo assim seu diâmetro latero-lateral. Quando a redução não é necessária, essas porções são transpostas e suturadas em direção vertical, para modelar o cone mamário. Às vezes, resseca-se parte do polo superior, se ainda há exigência de reduzir volume A porção central da mama no meridiano mamário não é descolada do plano torácico desde o ponto I até a HHBL. Aí estão vasos importantes que nutrem o tecido mamário.
Todo esse tecido "central" é modelado, procurando dar a forma da mama perfeita, com pontos absorvíveis a médio prazo, o quanto for necessário, utilizando-se da pele desepidermizada (Figura 5A). O diâmetro vertical deverá ser proporcionalmente maior que o horizontal em 1.3/1. Deve-se ter o cuidado de não estrangular a circulação axial inferior do mesmo21.
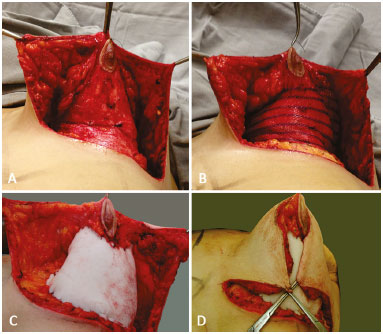
Figura 5. A: Montagem do tecido mamário; B: Contenção do volume mamário com tela de polipropileno e poliglecaprone; C: Contenção com lâmina de silicone revestida de poliuretano; D: Descida do retalho superior cobrindo a mama modelada.
Assim, fixo a aponeurose do músculo peitoral maior sobre a linha do meridiano mamário, em forma de cone os tecidos mamários serão recobertos pela lâmina de polipropileno mais poliglecaprone em forma de "soutien interno" (Figura 5B), ou lâmina de silicone de Bustos (Figura 5C), e fixadas com fios não absorvíveis às aponeuroses musculares.
Inicia-se a sutura delas no ponto I. O bordo da lâmina é suturado ao longo do sulco e continuam-se as suturas lateral e medial da lâmina, a aponeurose medial e lateral do músculo peitoral maior, seguindo para cima as linhas mamárias verticais lateral e medial. A parte superior da lamina não é suturada entre si, deixando espaço para distensão do volume contido nela, provocado pelo edema pós-operatório.
O retalho superior contendo a aréola desce e reveste o cone modelado e a lâmina (Figura 5D), suturando as vertentes lateral e medial de pele entre si desde o ponto A para baixo, até que a vertente vertical da cicatriz se ajuste à altura do cone modelado.
Eventuais excedentes de pele e subcutâneo deverão ressecados, acompanhando o bordo da mama modelada, completando o T invertido.
A aréola estará sempre distante do ponto A (ápice do cone), mas como sofreu grande esvaziamento retro areolar22, ela subirá a sua posição ideal. Caso isso não ocorra, pode-se incisar partes do derma desepidermizado na lateral, ou na medial, aquele que parecer mais conveniente, criando um pedículo areolar até que ela se ajuste a sua nova posição, sem sofrer tração, torção ou compressão exageradas. Caso ainda não seja possível, realiza-se enxerto livre de aréola-papila.
A aréola deverá ser realocada no ápice do cone, pois a lâmina não permite a báscula da mama (Figura 6A e B).
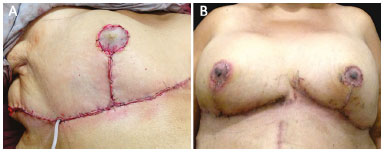
Figura 6. A: Suturas concluídas, drenagem aspirativa e nesse caso enxerto de aréola; B: Pós-operatório na retirada de pontos.
Drenagem pode ser necessária. Suturas de subcutâneo e intradérmicas com fios absorvíveis finos e de pele com fios não absorvíveis completam o ato cirúrgico.
O curativo inicial é feito com fitas adesivas em forma de soutien, que será removido após mais ou menos 8 a 9 dias com a retirada de pontos, que ao concluir o ato cirúrgico, são isolados com pomada contendo oxitetraciclina 30 mg/g e hidrocortisona 10 mg/g. Sobre as fitas adesivas, outro soutien elástico de compressão suave, sem costuras, é usado por 2 meses. Durante esse tempo, as fitas adesivas são usadas sobre as cicatrizes como mecanismo de contensão da pele evitando alargamentos cicatriciais.
Número de aprovação do CEP: CAAE 43647115.0.0000.5415.
RESULTADOS
Foram operadas nove pacientes, em três delas foram utilizadas lâminas de silicone de Bustos revestidas de poliuretano, e em outras seis, lâminas de polipropileno mais poliglecaprone. Os três casos onde foi utilizado lâmina de silicone tem evolução de 2, 3 e 4 anos e os de polipropileno mais poliglecaprone de 6 meses. Nas pacientes das Figuras 7A-F e 8A-F foram utilizadas lâminas de prolipolineno mais poliglecaprone, e, nas pacientes das Figuras 9A-F e 10A-F lâmina de silicone.
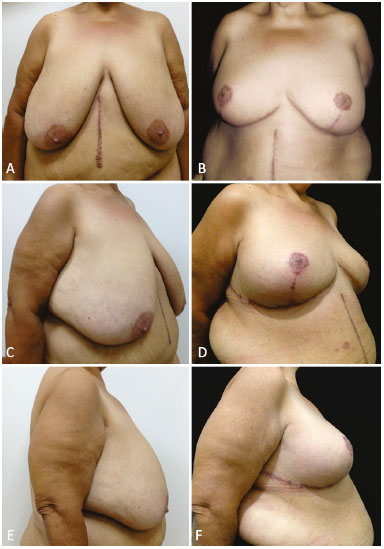
Figura 7. A, B, C, D, E e F: Pré e pós-operatório de 6 meses da paciente das figuras 6 A e B, utilizando tela de polipropileno e poliglecaprone. Ressecção de 1500 gramas cada mama.
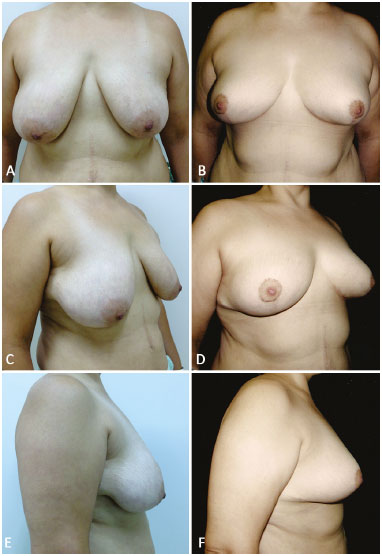
Figura 8. A, B, C, D, E e F: Pré e pós-operatório de 6 meses com uso de tela de polipropileno e poliglecaprone.
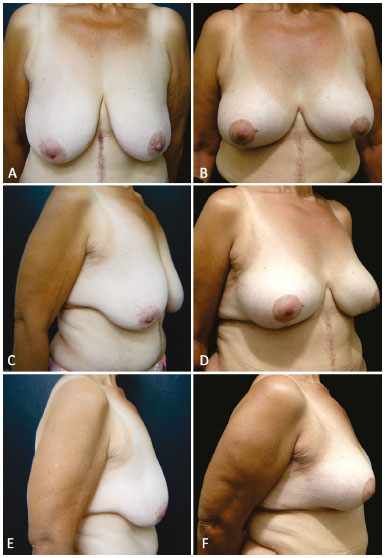
Figura 9. A, B, C, D, E e F: Pré e pós-operatório de 4 anos utilizando lâmina de silicone.
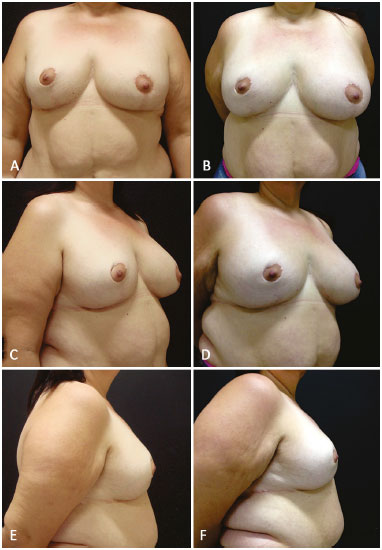
Figura 10. A, B, C, D, E e F: Pós-operatório de 1 ano e de 3 anos com a paciente adquirindo 12 quilos mais, sem modificação de forma e flacidez.
Nenhuma complicação intraoperatória foi observada. Em uma delas, hipertensa, apesar de ter sido utilizada drenagem a vácuo por 4 dias, após 2 semanas apresentou seroma à direita. Foi drenada novamente, com resolução completa e sem prejuízo do resultado final. A paciente da Figura 10 ganhou 12 quilos pós-cirurgia das mamas, que mantiveram sua forma, logicamente aumentado seus volumes.
DISCUSSÃO
Parece que as lâminas de polipropileno mais poliglecaprone, por serem menos elásticas, propiciam resistência maior a ptoses residuais futuras, e são usadas rotineiramente em cirurgia geral. Elas ou as lâminas de silicone são materiais passíveis de utilização para essa finalidade, proporcionando bons resultados.
A observação dos nove casos iniciais demonstra apenas a possibilidade técnica. Outras 24 pacientes serão operadas, dentro do protocolo da comissão de ética da Faculdade de Medicina de São José do Rio Preto, e observadas a cada 3 meses durante 2 anos sob o ponto de vista de complicações cirúrgicas, de pós-operatório imediato e tardio. E observação de resultados de mamografias, ultrassom, ressonância magnética, sensibilidade mamária e areolar pré e pós-operatória.
A ressecção de pele vertical poderá ser alargada após a modelagem e aplicação da lâmina. Os descolamentos superiores até a HHBL facilitam a descida dela em direção ao sulco submamário e as trações transversais com melhor ajuste da relação conteúdo-continente.
Na confluência do T invertido a tração de pele não deve ser intensa para reduzir a possibilidade de deiscência de sutura e exposição da lâmina.
A locação da aréola ao seu novo sítio através de pedículo areolar medial ou lateral, ou de enxerto livre de aréola, deve ser avaliado no momento de sua realização e as dificuldades inerentes a elevação do mesmo. O enxerto livre deve ser a última opção, mas sempre presente. Os nove casos operados tiveram dois enxertos livres e sete pedículos areolares.
Somente grandes emagrecimentos por si só promovem a redução da elasticidade e, consequentemente, da força contráctil da pele. E mamoplastias ou mastopexias nessas pacientes deixam os resultados a médio e longo prazo pobres do ponto de vista da ptose residual. As emagrecidas por cirurgia bariátrica têm prognóstico pior devido a alterações proteômicas da pele, exigindo suporte extra.
Por se tratar de tecidos moles e flacidez intensa, é difícil modelar as mamas com as proporções perfeitas conforme a descrição, mas estas servirão de parâmetros guias na modelagem do cone em volume e proporções.
CONCLUSÃO
A mamoplastia de pacientes submetidas à cirurgia bariátrica e emagrecidas requer um suporte extra à glândula mamária, pois somente a pele estruturalmente alterada não suporta o seu peso, desenvolvendo ptose residual precoce.
COLABORAÇÕES
ARB Concepção e desenho do estudo; realização das operações e/ou experimentos; redação do manuscrito ou revisão crítica de seu conteúdo.
REFERÊNCIAS
1. Kaluf R, Mendes WA, Guimarães Filho W, Araújo BGO, Borges YAV, Teixeira LR. Sistematização e conduta do serviço de cirurgia plástica do hospital geral de Goiânia em mamoplastia pós perda ponderal nos últimos dez anos. Rev Bras Cir Plást. 2013;28(4):544-8.
2. Gallo JRB. Correlações clínicas do perfil proteômico da pele abdominal na obesidade mórbida e após grandes emagrecimentos. [Tese de Doutorado]. São José do Rio Preto: Faculdade de Medicina de São José do Rio Preto; 2014.
3. Bustos RA. Periareolar mammaplasty with silicone supporting lamina. Plast Reconstr Surg. 1992;89(4):646-57.
4. Góes JCS. Periareolar mammaplasty: double skin technique. Rev Soc Bras Cir Plást. 1989;4:55-63.
5. Sampaio Góes JC. Periareolar mammaplasty: double-skin technique with application of mesh support. Clin Plast Surg. 2002;29(3):349-64.
6. Rubin JP, Khachi G. Mastopexy after massive weight loss: dermal suspension and selective auto-augmentation. Clin Plast Surg. 2008;35(1):123-9.
7. Góes JC. Periareolar mammaplasty: double skin technique with application of polyglactine or mixed mesh. Plast Reconstr Surg. 1996;97(5):959-68.
8. Góes JC, Landecker A, Lyra EC, Henríquez LJ, Góes RS, Godoy PM. The application of mesh support in periareolar breast surgery: clinical and mammographic evaluation. Aesthetic Plast Surg. 2004;28(5):268-74.
9. Koo MY, Lee SK, Hur SM, Bae SY, Choi MY, Cho DH, et al. Results from over one year of follow-up for absorbable mesh insertion in partial mastectomy. Yonsei Med J. 2011;52(5):803-8.
10. Cho JS, Shin SH, Park JY, Song YJ, Yi JM, Park MH, et al. Analysis of infections occurring in breast cancer patients after breast conserving surgery using mesh. J Breast Cancer. 2011;14(4):328-32.
11. Lee A, Won Hwang H, Chang J, Lim W, Moon BI. Outcomes of breast conserving surgery with immediate vicryl-mesh insertion: is it safe and effective? Breast J. 2012;18(4):334-8.
12. Cobb WS, Kercher KW, Heniford BT. The argument for lightweight polypropylene mesh in hernia repair. Surg Innov. 2005;12(1):63-9.
13. Deeken CR, Faucher KM, Matthews BD. A review of the composition, characteristics, and effectiveness of barrier mesh prostheses utilized for laparoscopic ventral hernia repair. Surg Endosc. 2012;26(2):566-75.
14. Śmietański M, Śmietańska IA, Modrzejewski A, Simons MP, Aufenacker TJ. Systematic review and meta-analysis on heavy and lightweight polypropylene mesh in Lichtenstein inguinal hernioplasty. Hernia. 2012;16(5):519-28.
15. Patel H, Ostergard DR, Sternschuss G. Polypropylene mesh and the host response. Int Urogynecol J. 2012;23(6):669-79.
16. Medina HS, Ramalho R, Biscotto R, Chveid M. Tela de Prolene -Utilização em Reconstruções de Cabeça e Pescoço. Rev Bras Cir Plást.1997;12(1):7-16.
17. Bozola AR, Longato FM, Bozola AP. Análise geométrica da forma da beleza da mama e da forma de prótese baseado na proporção Phi: aplicação prática. Rev Bras Cir Plást. 2011;26(1):94-103.
18. Pitanguy I. Mammaplastias. Rev Latinoam Cir Plast. 1963;7:139.
19. Bozola AR. Breast reduction with short L scar. Plast Reconstr Surg. 1990;85(5):728-38.
20. Bozola AR. Reduction mammaplasty: preferred Techniques. In: Goldwyn RM. Reduction mammaplasty. Boston: Litlle Brown; 1990. p.407-37.
21. Ribeiro L. The Lozaenghe technique. In: Goldwyn RM. Reduction mammaplasty. Boston: Litlle Brown; 1990.
22. Lima JC. Breast Reduction: New Method and refinaments. In: Transactions of the Seventh International Congress of Plastic Reconstrutive Surgery; 1979 May 25-27; Rio de Janeiro, RJ. p.518-521.
Hospital de Base da Faculdade de Medicina de São José do Rio Preto, São José do Rio Preto, SP, Brasil
Instituição: Hospital de Base da Faculdade de Medicina de São José do Rio Preto, SP, Brasil.
Autor correspondente:
Antonio Roberto Bozola
Av. Brigadeiro Faria Lima, 5416 - São Pedro
São José do Rio Preto, SP, Brasil CEP 15090-000
E-mail: zeze@bozola.com.br
Artigo submetido: 8/9/2015.
Artigo aceito: 12/5/2016.
Conflitos de interesse: não há.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter