

Original Article - Year 2017 - Volume 32 -
Marcação dos retalhos da neo-onfaloplastia com emprego de molde padronizado na abdominoplastia em âncora
Marking of neo-omphaloplasty flaps using a standardized mold in anchor-line abdominoplasty
RESUMO
INTRODUÇÃO: As dermolipectomias abdominais têm se mostrado altamente valiosas na promoção de melhor qualidade de vida para pacientes pós-bariátricos, sendo o umbigo uma cicatriz essencial para beleza de um abdome. Várias técnicas de neo-onfaloplastia são descritas na literatura para os pacientes submetidos à abdominoplastia em âncora, porém não há registro do uso sistemático de um molde para marcação pré-operatória. O objetivo é padronizar a marcação dos retalhos para confecção da neo-onfaloplastia com emprego de um molde e demonstrar os resultados da sua aplicação clínica.
MÉTODOS: Estudo prospectivo, descritivo e analítico. Entre abril de 2015 e dezembro de 2016, 50 pacientes foram submetidos à dermolipectomia abdominal em âncora com neo-onfaloplastia utilizando molde para marcação dos dois retalhos para confecção do neoumbigo. Foi utilizado um questionário para avaliar o índice de satisfação em relação ao novo umbigo.
RESULTADOS: Quarenta e oito pacientes eram do gênero feminino, a idade média foi de 40,5 anos e índice de massa corporal médio de 27,9 kg/m2 antes da abdominoplastia. Os novos umbigos resultaram em uma cicatriz pequena, com formato mais ovalado, sem cicatrizes ao redor e com profundidade adequada. Ocorreu baixo índice de complicações e não houve insatisfação nos pacientes estudados.
CONCLUSÃO: O uso do molde na padronização da marcação pré-operatória da neo-onfaloplastia mostra-se eficaz, com aprendizado fácil e seguro, apresenta baixo custo, é rápido, reprodutível, com baixo índice de complicações e bons resultados cirúrgicos, com excelente satisfação dos pacientes.
Palavras-chave: Umbigo; Procedimentos cirúrgicos reconstrutivos; Cirurgia bariátrica; Abdominoplastia.
ABSTRACT
INTRODUCTION: Abdominal dermolipectomies have shown to be highly valuable in promoting a better life quality for post-bariatric patients, with the navel being an essential scar for the aesthetics of the abdomen. Several neo-omphaloplasty techniques are described in the literature in patients who undergo anchor-line abdominoplasty, but the systematic use of a mold for preoperative marking has not been reported yet. The objective of this study was to standardize the marking of the flaps for the preparation of the neo-omphaloplasty using a mold and to demonstrate the results of its clinical application.
METHODS: A prospective, descriptive, and analytical study was conducted. Between April 2015 and December 2016, 50 patients underwent anchor-line abdominal dermolipectomy with neo-omphaloplasty using a mold to mark the two flaps for the neo-navel. A questionnaire was used to evaluate the satisfaction index regarding the new navel.
RESULTS: Forty-eight patients were female. The mean age and body mass index of the patients before abdominoplasty was 40.5 years and 27.9 kg/m2, respectively. The new navels resulted in a smaller, more oval scar, with no scars around and with adequate depth. The rate of complications was low, and none of the patients expressed dissatisfaction.
CONCLUSION: The use of the mold in the standardization of the preoperative marking in neo-omphaloplasty was effective, easy and safe to learn, low-cost, fast, and reproducible, with a low index of complications, good surgical results, and excellent patient satisfaction.
Keywords: Navel; Reconstructive surgical procedures; Bariatric surgery; Abdominoplasty.
A obesidade é considerada uma pandemia mundial relacionada a fatores genéticos, endócrinos, comportamentais e ambientais, trazendo importantes riscos à saúde populacional, necessitando ser vista como uma doença que demanda tratamento especializado1,2.
Nas últimas décadas o número de pacientes submetidos à cirurgia bariátrica tornou-se significativo graças ao avanço técnico e segurança dos procedimentos, proporcionando excelentes resultados na perda de peso, melhora da qualidade de vida e redução dos fatores de risco à saúde dos indivíduos. Atualmente, os Estados Unidos é o país campeão no número de cirurgias bariátricas realizadas, seguido pelo Brasil, que realizou 93.500 cirurgias no ano de 2015, com aumento progressivo a cada ano2,3.
No Brasil, em 2004 foi fundado o capítulo de Cirurgia Pós-Bariátrica pela Sociedade Brasileira de Cirurgia Plástica, um importante passo para expansão científica. Cirurgiões nacionais como Humberto Cardoso Resende, Roberto Kaluf, Wilson Cintra, Alfredo Donnabella, Carlos Del Pino Roxo, Edimar Maciel, entre outros, são importantes por divulgarem suas experiências e conhecimentos nesta nova modalidade de pacientes chamados de ex-obeso4.
Com a perda ponderal, estes pacientes apresentam-se aos cirurgiões plásticos com deformidades corporais diversas e necessidade de reparação para melhoria da autoestima e restabelecimento das atividades físicas habituais. As dermolipectomias abdominais têm se mostrado altamente valiosas na promoção da qualidade de vida para pacientes pós-bariátricos. A literatura mostra que a umbilicoplastia é muitas vezes um ponto fraco nos resultados das abdominoplastias, gerando insatisfação dos pacientes e cirurgiões5-7.
O umbigo é uma cicatriz essencial para beleza de um abdome. No entanto, este conceito não era utilizado nas primeiras técnicas de abdominoplastia realizadas por Kelly, Peters, entre outros, no final do século XIX, na França, pois não davam importância ao umbigo e realizavam a remoção da cicatriz umbilical junto ao retalho. A atenção ao umbigo iniciou posteriormente, com maior intensidade em meados do século XX, com publicações de Thorek, Vernon, Galtier, entre outros, que realizavam a abdominoplastia com preservação da cicatriz umbilical8,9.
Várias técnicas de neo-onfaloplastia são descritas na literatura para os pacientes submetidos à abdominoplastia em âncora10,11, porém não há registro do uso sistemático de um molde para marcação pré-operatória.
OBJETIVO
Padronizar a marcação dos retalhos para confecção da neo-onfaloplastia com emprego de um molde na abdominoplastia em âncora e demonstrar os resultados da sua aplicação clínica.
MÉTODOS
Estudo prospectivo, descritivo e analítico, seguindo os princípios éticos da declaração de Helsinki. Período compreendido entre abril de 2015 e dezembro de 2016 no Hospital e Maternidade Therezinha de Jesus, Hospital Monte Sinai (Juiz de Fora, MG, Brasil) e Hospital Felício Rocho (Belo Horizonte, MG, Brasil). Foram tratados 50 pacientes que apresentavam dermolipodistrofia abdominal pós-gastroplastia. Os pacientes foram submetidos pelo autor à dermolipectomia abdominal em âncora com neoonfaloplastia, utilizando molde no pré-operatório. O molde foi usado para marcação dos dois retalhos para confecção do neoumbigo.
Os critérios de inclusão no estudo foram: pacientes de ambos os gêneros, idade entre 18 e 70 anos, gastroplastia laparotômica ou videolaparoscópica, dermolipodistrofia abdominal, em que há excesso cutâneo horizontal e vertical, cirurgia bariátrica há, no mínimo, 1 ano, peso estável há pelo menos 3 meses e exames clínico e laboratoriais normais. Critérios de exclusão foram: pacientes que não fizeram seguimento adequado nos pós-operatório. Critérios de não inclusão foram pacientes tabagistas e pacientes com distúrbio psiquiátrico.
As variáveis estudadas foram gênero, idade, índice de massa corporal (IMC) anterior à abdominoplastia, intervalo de tempo entre a cirurgia bariátrica e a abdominoplastia, via de realização da gastroplastia (laparoscópica e laparotômica), tempo de alta hospitalar, complicações e proservação. Os dados foram inseridos para análise estatística em planilhas do software Microsoft Office Excel. A literatura relacionada foi revista e as bases de dados consultadas foram PubMed e LILACS.
Foi utilizado neste estudo um questionário, anteriormente empregado em duas publicações específicas de umbilicoplastia, para uma avaliação simples e objetiva da satisfação em relação ao novo umbigo12,13. Os pacientes foram solicitados a avaliar três itens, a forma, posição e aparência geral. A pontuação varia de 1 a 4, em que 1 corresponde a ruim/insatisfeito, 2 indiferente, 3 satisfeito e 4 excelente/muito satisfeito.
Não foram observados conflitos de interesse e não existiram fontes de financiamento.
Molde
O molde para marcação dos retalhos do novo umbigo foi produzido com filme de radiografia. O molde apresenta medidas de 15,5 cm de altura e 2,5 cm de largura, sendo que na topografia da marcação dos retalhos do novo umbigo apresenta um prolongamento com 1,5 cm de largura por 2 cm de altura em sua porção mais distal, com uma transição curvilínea até sua base de 3,5 cm de altura. Na parte inferior a este prolongamento temos um complemento de 10 cm no molde para ajustar melhor o posicionamento da altura do neoumbigo (Figura 1).
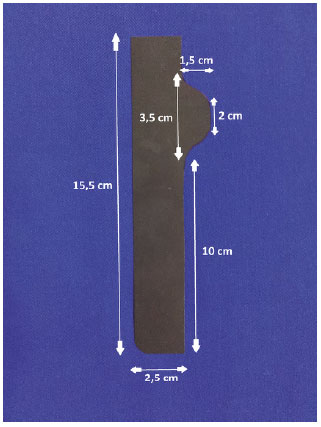
Figura 1. Medidas do molde.
Marcação pré-operatória
Uma marcação racionalizada do excedente cutâneo é realizada com o paciente em posição ortostática (Figura 2). O ponto A é marcado na projeção mais cranial do excesso cutâneo, o ponto C é marcado cerca de 5 a 6 cm da fúrcula vaginal ou base peniana com a ajuda do paciente, elevando o excesso de pele da região pubiana, o que permite o planejamento de um lifting da região pubiana.
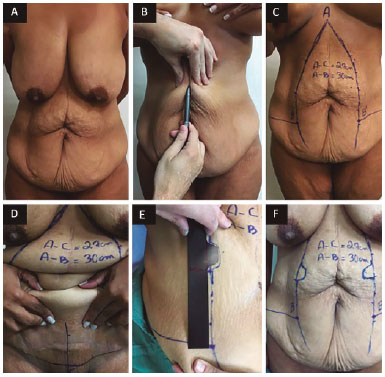
Figura 2. A: Paciente em ortostatismo; B: Pinçamento e embricamento para avaliação do excesso cutâneo a ser ressecado verticalmente; C: Vista frontal das demarcações cutâneas do excesso cutâneo vertical; D: Ponto C marcado cerca de 5 da fúrcula vaginal com a ajuda do paciente elevando o excesso de pele da região pubiana, o que permite o planejamento de um lifting de região pubiana, neste momento é medida a distância AC e essa distância é transferida para linhas AB e AB' acrescentando 3 cm; E: Com a pele esticada, posicionamos o molde acima dos pontos B e B', para demarcação dos dois retalhos; F: Vista frontal da marcação
A distância AC é medida após elevação do ponto C na sua posição adequada. Essa distância é transferida para linhas AB e AB' acrescentando 3 a 4 cm como segurança. Em seguida, com a pele esticada, posiciona-se o molde acima dos pontos B e B', com a porção referente ao novo umbigo voltada para cima, para se fazer a demarcação dos dois retalhos (Figura 3). Estes retalhos deverão ficar em torno de 10 cm dos pontos B e B'. Pode-se apresentar pequenas alterações para cima ou para baixo dependendo do biotipo do paciente, para baixo em pacientes brevilíneos e para cima nos longilíneos.
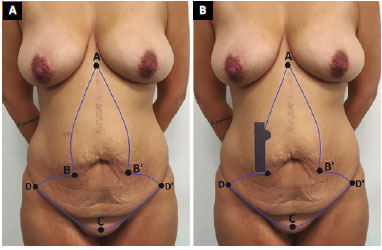
Figura 3. Esquema de marcação. A: Ponto A - vértice superior do excedente cutâneo; Ponto B e B' - Base do excesso cutâneo vertical; Ponto C - 5 cm da fúrcula vaginal ou base peniana; Ponto D e D' - extremidades laterais. B: Posiciona-se o molde acima dos pontos B e B' para demarcação dos dois retalhos da neo-onfaloplasita
Técnica cirúrgica
A dermolipectomia abdominal inicia-se após anestesia geral ou peridural, antibioticoprofilaxia, assepsia e antissepsia com clorexidina degermante e alcoólica. Incisão com bisturi sobre a marcação prévia e exérese em monobloco de toda área demarcada com eletrocautério no plano supra-aponeurótico, incluindo o umbigo e seu pedículo, descolamento este realizado no sentido cranial para caudal.
Realiza-se na sequência reposicionamento dos músculos retos abdominais mediante plicatura da aponeurose anterior com fio polipropileno número 0 (Prolene®), após síntese do orifício da cicatriz umbilical com o mesmo fio. Os retalhos dermogordurosos são aproximados na linha mediana e transversal e inicia-se sutura incluindo fáscia de Scarpa de ambos os retalhos fixados à aponeurose para evitar espaço morto (pontos de adesão).
Segue-se a neo-onfaloplastia, na qual os retalhos são fixados entre si, com fio nylon 2-0, na linha média com dois pontos paralelos subdérmicos à aponeurose do músculo reto abdominal (Figura 4). Em seguida, realiza-se aproximação do tecido gorduroso ao redor da nova cicatriz umbilical com pontos com poliglactina 1-0 (Vicryl®). Com poliglecaprona 4-0 (Monocryl®), realizam-se pontos subdérmicos e, por último, intradérmico com o mesmo fio.
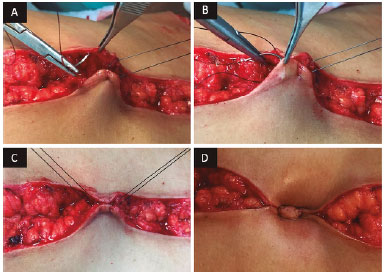
Figura 4. Neo-onfaloplastia. Os retalhos são fixados entre si com fio nylon 2-0, na linha média com dois pontos paralelos subdérmicos à aponeurose do músculo reto abdominal.
RESULTADOS
Entre abril de 2015 e dezembro de 2016, 50 pacientes foram submetidos à abdominoplastia em âncora com neo-onfaloplastia utilizando o molde na marcação pré-operatória. Quarenta e oito (96%) pacientes eram do gênero feminino e dois (4%) do gênero masculino. A idade dos pacientes variou de 25 a 67 anos, com média de 40,5 anos, com maior prevalência na quarta e quinta décadas de vida.
Dos 50 pacientes, em 41 (82%) a via de realização da gastroplastia foi por laparotomia e 9 casos (18%) por videolaparoscopia, sendo realizado bypass gástrico (cirurgia de FobiCapella14) em 100% dos casos. O intervalo de tempo entre a gastroplastia e a dermolipectomia abdominal variou de 1 ano e 3 meses a 5 anos e 4 meses, com intervalo médio de 2 anos e 3 meses.
O IMC dos pacientes antes da abdominoplastia variou de 21,9 a 36,7 kg/m2 e média de 27,9 kg/m2. A perda ponderal variou de 29 kg a 85 kg, com média de 48,14 kg.
Em 48 pacientes (96%) a alta hospitalar ocorreu no primeiro dia pós-operatório e dois casos (4%) tiveram alta no segundo dia de pós-operatório. O tempo de proservação variou de 2 meses a 14 meses com média de 5 meses.
Os novos umbigos produzidos a partir dos retalhos demarcados pelo molde resultaram em uma cicatriz umbilical pequena, com formato mais ovalado, sem cicatrizes ao redor, com profundidade adequada, como pode ser observado nas Figuras 5 a 8.
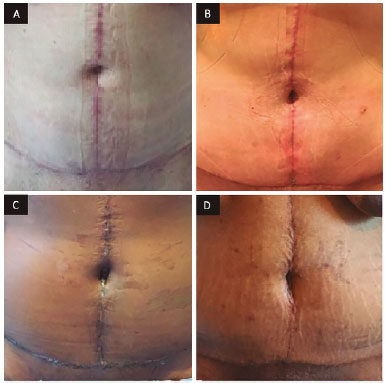
Figura 5. Vista frontal de pós-operatórios de neo-onfaloplastia. A: Seis meses de pós-operatório; B: Três meses de pós-operatório; C: 30 dias de pós-operatório D. 21 dias de pós-operatório.
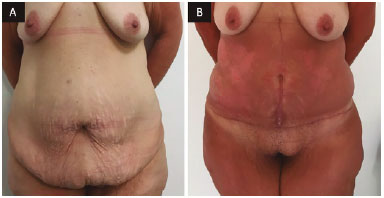
Figura 6. A: Vista frontal de pré-operatório; B: Vista frontal de 3 meses de pós-operatório de abdominoplastia em âncora com neo-onfaloplastia
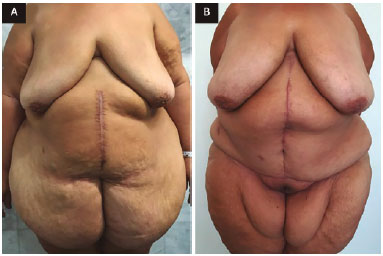
Figura 7. A: Vista frontal de pré-operatório; B: Vista frontal de 8 meses de pós-operatório de abdominoplastia em âncora com neo-onfaloplastia.
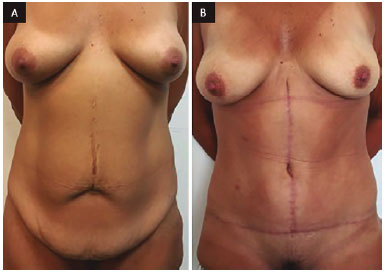
Figura 8. A: Vista frontal de pré-operatório; B: Vista frontal de 9 meses de pós-operatório de abdominoplastia em âncora com neo-onfaloplastia
Não foram registradas complicações maiores como tromboembolismo pulmonar, trombose venosa profunda, hematoma ou necroses. As complicações menores foram um caso (2%) de seroma, quatro casos (8%) de celulite, seis casos (12%) de cicatriz hipertrófica, um caso (2%) de queloide, cinco casos (10%) de deiscências pequenas de ferida operatória, um caso (2%) de deiscência parcial do neoumbigo, nove casos (18%) de epidermólise do neoumbigo e um caso (2%) de granuloma (Tabela 1).
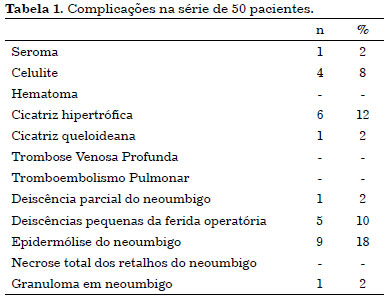
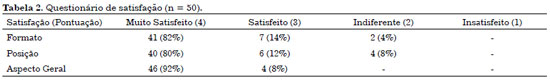
Foram obtidas respostas do questionário de 50 pacientes (Tabela 2). Quanto ao formato do novo umbigo, 41 (82%) pacientes estavam muito satisfeitos, sete (14%) satisfeitos e dois (4%) indiferentes. Em relação à posição, 40 (80%) pacientes estavam muito satisfeitos, seis (12%) satisfeitos e quatro (8%) indiferentes. Quanto ao aspecto geral, 41 (82%) pacientes muito satisfeitos e nove (18%) satisfeitos. Não houve nenhuma avaliação desfavorável na opinião dos pacientes quanto aos critérios abordados.
DISCUSSÃO
O tratamento da cicatriz umbilical é de extrema importância nas abdominoplastias, sendo o umbigo a principal unidade estética da parede abdominal15. Consequentemente, há um desejo dos pacientes de que a cicatriz umbilical seja esteticamente agradável após procedimento cirúrgico.
Qualquer tipo de reconstrução umbilical que objetiva um bom resultado estético deve buscar algumas características importantes, como tamanho, forma, localização e profundidade adequada16. Alguns estudos sugerem diversas técnicas cirúrgicas para a reconstrução umbilical, como o uso de retalhos locais de diferentes formas, suturas e até mesmo enxertos de cartilagem17,18.
O surgimento de novas ideias ou detalhes técnicos relacionado a neo-onfaloplastia tem o intuito de buscar melhores resultados e deve ser estimulado.
As medidas dos retalhos utilizados no molde tiveram seus parâmetros baseados nas descrições da literatura da anatomia da cicatriz umbilical que se mostra deprimida, cercada por uma dobra de pele natural que mede 1,5 a 2,0 cm de diâmetro19.
Com as medidas padronizadas dos retalhos para neo-onfaloplastia, foi produzido o molde em filme de radiografia por ser maleável, de simples reprodução e de baixo custo. Um molde em material metálico esterilizável para cirurgiões que preferem a demarcação no intraoperatório também foi feito, porém não foi utilizado neste estudo, por preferência do autor pela marcação pré-operatória pela vantagem de diminuir tempo de anestesia e da cirurgia.
A marcação da pele com pequenos desvios pode resultar em cicatriz assimétrica, distorcida ou mal posicionada. A padronização com auxílio de um molde confere boa simetria e formato dos retalhos com melhores resultados estéticos, além da diminuição do tempo cirúrgico. O uso do molde pode ser aplicado para todos os casos de abdominoplastia em âncora com neo-onfaloplastia. Mostra-se uma arma eficaz para uso em ensino por ser uma abordagem de aprendizado fácil, ser rápida, ter resultados reprodutíveis e previsíveis e envolver a manipulação de retalhos bem vascularizados.
Por não colocar cicatriz circular, têm-se as estruturas reconstruídas com naturalidade no aspecto e o resultado é uma cicatriz umbilical pequena e harmoniosa.
Ao contrário do que foi apresentado por Franco et al.20, que utilizam ângulo reto na base do retalho, destaca-se no molde a transição curvilínea, princípio apresentado por Donnabella21, que origina uma cicatriz umbilical menos alongada e mais arredondada.
Em pacientes que apresentam panículo adiposo escasso, normalmente tem-se dificuldade em conseguir uma profundidade adequada no neoumbigo, evoluindo na maioria das vezes com umbigo raso. Com a sutura de aproximação do tecido gorduroso ao redor da nova cicatriz umbilical, ocorre melhora do aspecto com resolução deste problema21.
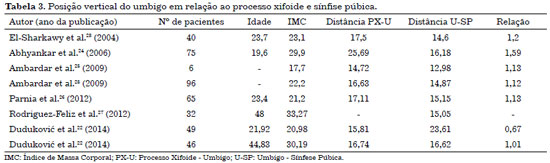
Um dos inconvenientes da realização da neo-onfaloplastia é definir a sua posição, tendo-se dificuldades para definição da altura do novo umbigo em relação ao púbis e processo xifoide. A revisão da literatura mostra alguns artigos que mensuram a posição vertical do umbigo no abdome, tendo como pontos de referência o processo xifoide e a sínfise púbica, por serem estruturas estáticas.
Estes estudos demostram que a posição do umbigo é mais baixa do que o ponto médio entre estas estruturas, ou seja, a distância do umbigo ao processo xifoide é maior do que a distância entre o umbigo e a sínfise púbica, com relação variando de 1,01 a 1,59, exceto Dudukovic et al.22, que em grupos de mulheres jovens na população croata, identificaram o contrário, com relação de 0,67 (Tabela 3)22-27.
Não há consenso quanto à posição ideal da cicatriz umbilical e tal definição deverá ser resolvida com senso estético do cirurgião. Pela falta de trabalhos semelhantes na população brasileira e por tal divergência de resultados encontrados na literatura, utilizou-se neste estudo como método rápido e confiável para definir o posicionamento anatômico na neo-onfaloplastia, uma marcação racionalizada de 10 cm do ponto B e B' (medida incorporada ao molde) nos biotipos mediolíneos, podendo ser alterada para mais nos longilíneos e para menos nos brevilíneos, o que gera uma distância aproximada de 14 a 16 cm da sínfise púbica ao novo umbigo.
Ocorreu uma baixa incidência de complicações nas abdominoplastias e complicações específicas do neoumbigo nos pacientes estudados. Apenas um caso de seroma foi identificado, sendo necessária a realização de punção para drenagem; observa-se que não foi utilizado dreno de sucção nesta casuística. As celulites foram tratadas com amoxacilina e ácido clavulanato por 7 dias, com boa resposta clínica.
No paciente que apresentou cicatriz queloideana foi realizada aplicação de triancinolona, com seis sessões em intervalo de três semanas, com resposta insatisfatória até a conclusão desde estudo. A incidência de epidermólise no neoumbigo foi de 18%, com maior incidência no início do estudo, após fazer a sutura dos retalhos junto à aponeurose de maneira que os pontos não fiquem excessivamente apertados houve uma redução desta complicação. Após análise da literatura foram obtidos poucos estudos que descrevem as complicações específicas no neoumbigo; acredita-se que estas complicações estão subnotificadas28-30.
CONCLUSÃO
O uso do molde na padronização da marcação pré-operatória da neo-onfaloplastia mostra-se eficaz, com aprendizado fácil e seguro, apresenta baixo custo, é rápido, reprodutível, com baixo índice de complicações e bons resultados cirúrgicos, com excelente satisfação dos pacientes.
COLABORAÇÕES
ACMA Análise e/ou interpretação dos dados; análise estatística; aprovação final do manuscrito; concepção e desenho do estudo; realização das operações e/ou experimentos; redação do manuscrito ou revisão crítica de seu conteúdo.
JCRRA Análise e/ou interpretação dos dados; aprovação final do manuscrito; redação do manuscrito ou revisão crítica de seu conteúdo.
AFSF Análise e/ou interpretação dos dados; aprovação final do manuscrito; redação do manuscrito ou revisão crítica de seu conteúdo.
JLD Análise e/ou interpretação dos dados; aprovação final do manuscrito; redação do manuscrito ou revisão crítica de seu conteúdo.
VPA Análise e/ou interpretação dos dados; análise estatística; aprovação final do manuscrito.
RCF Análise e/ou interpretação dos dados; análise estatística; aprovação final do manuscrito.
TFD Análise e/ou interpretação dos dados; análise estatística; aprovação final do manuscrito.
AD Análise e/ou interpretação dos dados; aprovação final do manuscrito; redação do manuscrito ou revisão crítica de seu conteúdo.
REFERÊNCIAS
1. Donnabella A, Neffa L, Barros BB, Santos FP. Abdominoplastia pós-cirúrgica bariátrica: experiência de 315 casos. Rev Bras Cir Plást. 2016;31(4):510-5.
2. Ramos AC. O Brasil procurando preencher o seu espaço na cirurgia bariátrica. Arq Bras Cir Dig. 2014;27(Supl.1):1-1.
3. Sociedade Brasileira de Cirurgia Bariátrica e Metabólica. Volume de cirurgias bariátricas por ano no Brasil [acesso 2017 Jan 27]. Disponível em: http://www.sbcbm.org.br/ wordpress/imprensa-2/releases/evolucao-das-cirurgias-bariatricas-no-brasil/
4. Sociedade Brasileira de Cirurgia Plástica. Capítulo de cirurgia plástica pós-bariátrica [acesso 2017 Jan 27]. Disponível em: http://www2.cirurgiaplastica.org.br/sbcp/capitulose-comissoes/
5. Visscher TL, Seidell JC. The public health impact of obesity. Annu Rev Public Health. 2001;22:355-75. DOI: http://dx.doi.org/10.1146/annurev.publhealth.22.1.355
6. Furtado IR, Nogueira CH, Lima Júnior EM. Cirurgia plástica após a gastroplastia redutora: planejamento das cirurgias e técnicas. Rev Soc Bras Cir Plást. 2004;19(2):35-40.
7. Reno BA, Mizukami A, Calaes IL, Staut JG, Claro BM, Baroudi R, et al. Neo-onfaloplastia no decurso das abdominoplastias em ancora em pacientes pós-cirurgia bariátrica. Rev Bras Cir Plást. 2013;28(1):114-8. DOI: http://dx.doi.org/10.1590/S1983-51752013000100019
8. Regnautl P. The history of abdominal dermolipectomy. Aesthetic Plast Surg. 1978;2(1):113-23. DOI: http://dx.doi.org/10.1007/BF01577945
9. Bozola AR, Bozola AC. Abdominoplastia. In: Mélega JM, Baroud R, eds. Cirurgia Plástica Fundamentos e Arte: Cirurgia Estética. Rio de Janeiro: Medsi; 2003. p. 609-23.
10. Pfulg M, Van de Sijpe K, Blondeel P. A simple new technique for neo-umbilicoplasty. Br J Plast Surg. 2005;58(5):688-91. DOI: http://dx.doi.org/10.1016/j.bjps.2005.01.013
11. Franco T, Franco D. Neoomphaloplasty: An old and new technique. Aesthetic Plast Surg. 1999;23(2):151-4. DOI: http://dx.doi.org/10.1007/s002669900260
12. Dogan T. Umbilicoplasty in abdominoplasty: a new approach. Ann Plast Surg. 2010;64(6):718-21. PMID: 20407366 DOI: http://dx.doi.org/10.1097/SAP.0b013e3181b02210
13. Lee MJ, Mustoe TA. Simplified technique for creating a youthful umbilicus in abdominoplasty. Plast Reconstr Surg. 2002;109(6):2136-40. DOI: http://dx.doi.org/10.1097/00006534-200205000-00054
14. Capella RF, Capella JF, Mandec H, Nath P. Vertical Banded Gastroplasty-Gastric Bypass: preliminary report. Obes Surg. 1991;1(4):389-95. DOI: http://dx.doi.org/10.1381/096089291765560782
15. Lee SJ, Garg S, Lee HP. Computer-Aided Analysis of the "Beautiful" Umbilicus. Aesthet Surg J. 2014;34(5):748-56. DOI: http://dx.doi.org/10.1177/1090820X14533565
16. Joseph WJ, Sinno S, Brownstone ND, Mirrer J, Thanik VD. Creating the Perfect Umbilicus: A Systematic Review of Recent Literature. Aesthetic Plast Surg. 2016;40(3):372-9. DOI: http://dx.doi.org/10.1007/s00266-016-0633-x
17. Matsuo K, Kondoh S, Hirose T. A simple technique for reconstruction of the umbilicus, using a conchal cartilage composite graft. Plast Reconstr Surg. 1990;86(1):149-51. DOI: http://dx.doi.org/10.1097/00006534-199007000-00026
18. Marconi F. Reconstruction of the umbilicus: a simple technique. Plast Reconstr Surg. 1995;95(6):1115-7. DOI: http://dx.doi.org/10.1097/00006534-199505000-00028
19. Craig SB, Faller MS, Puckett CL. In search of the ideal female umbilicus. Plast Reconstr Surg. 2000;105(1):389-92. PMID: 10627008 DOI: http://dx.doi.org/10.1097/00006534-200001000-00062
20. Franco D, Medeiros J, Farias C, Franco T. Umbilical reconstruction for patients with a midline scar. Aesthetic Plast Surg. 2006;30(5):595-8. DOI: http://dx.doi.org/10.1007/s00266-006-0114-8
21. Donnabella A. Reconstrução anatômica da cicatriz umbilical. Rev Bras Cir Plást. 2013;28(1):119-23. DOI: http://dx.doi.org/10.1590/S1983-51752013000100020
22. Dudukovic M, Kisic H, Baez ML, Bulic K, Veir Z, Cvjetičanin B, et al. Anatomical Prediction for Surgical Positioning of the Umbilicus in a Croatian Population. Ann Plast Surg. 2015;75(2):135-9. DOI: http://dx.doi.org/10.1097/SAP.0000000000000012
23. El-Sharkawy AG, Said TA, Shafik IA, Khalifa HA. A study of the aesthetic patterns of the umbilicus among Egyptians with a new technique for umbilical reconstruction de novo. Kasr El-Aini J Surg. 2004;5(3):87-99.
24. Abhyankar SV, Rajguru AG, Patil PA. Anatomical localization of the umbilicus: an Indian study. Plast Reconstr Surg. 2006;117(4):1153-7. PMID: 16582780 DOI: http://dx.doi.org/10.1097/01.prs.0000204793.70787.42
25. Ambardar S, Cabot J, Cekic V, Baxter K, Arnell TD, Forde KA, et al. Abdominal wall dimensions and umbilical position vary widely with BMI and should be taken into account when choosing port locations. Surg Endosc. 2009;23(9):1995-2000. DOI: http://dx.doi.org/10.1007/s00464-008-9965-1
26. Parnia R, Ghorbani L, Sepehrvand N, Hatami S, Bazargan-Hejazi S. Determining anatomical position of the umbilicus in Iranian girls, and providing quantitative indices and formula to determine neo-umbilicus during abdominoplasty. Indian J Plast Surg. 2012;45(1):94-6. DOI: http://dx.doi.org/10.4103/0970-0358.96594
27. Rodriguez-Feliz JR, Makhijani S, Przybyla A, Hill D, Chao J. Intraoperative assessment of the umbilicopubic distance: a reliable anatomic landmark for transposition of the umbilicus. Aesthetic Plast Surg. 2012;36(1):8-17. DOI: http://dx.doi.org/10.1007/s00266-011-9748-2
28. Lievain L, Aktouf A, Auquit-Auckbur I, Coquerel-Beghin D, Scotte M, Milliez PY. Abdominoplasty complications: particularities of the post-bariatric patients within a 238 patients series. Ann Chir Plast Esthet. 2015;60(1):26-34. PMID: 25245542 DOI: http://dx.doi.org/10.1016/j.anplas.2014.08.013
29. Fischer JP, Wes AM, Serletti JM, Kovach SJ. Complications in body contouring procedures: an analysis of 1797 patients from the 2005 to 2010 American College of Surgeons National Surgical Quality Improvement Program databases. Plast Reconstr Surg. 2013;132(6):1411-20. PMID: 24005367 DOI: http://dx.doi.org/10.1097/PRS.0b013e3182a806b3
30. Cavalcanti ELF. Neoumbilicoplastia como opção de reconstrução umbilical nas dermolipectomias abdominais em âncora pós-gastroplastia. Rev Bras Cir Plást. 2010;25(3):509-18. DOI: http://dx.doi.org/10.1590/S1983-51752010000300019
1. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
2. Hospital Felício Rocho, Belo Horizonte, MG, Brasil
3. Instituto de Cirurgia Plástica Avançada, Belo Horizonte, MG, Brasil
4. Hospital e Maternidade Therezinha de Jesus, Juiz de Fora, MG, Brasil
5. Hospital Monte Sinai, Juiz de Fora, MG, Brasil
6. Universidade Federal de Minas Gerais, Belo Horizonte, MG, Brasil
7. Faculdade de Medicina da Universidade de Itaúna, Itaúna, MG, Brasil
8. Hospital da Plástica, Rio de Janeiro, RJ, Brasil
Instituição: Hospital Felício Rocho, Belo Horizonte, MG, Brasil; Hospital e Maternidade Therezinha de Jesus e Hospital Monte Sinai, Juiz de Fora, MG, Brasil.
Autor correspondente:
Augusto César de Melo Almeida
Rua Erê, 23 - 1205 - Prado
Belo Horizonte, MG, Brasil - CEP 30411-052
E-mail: contato@draugustoalmeida.com.br
Artigo submetido: 5/4/2017.
Artigo aceito: 9/7/2017.
Conflitos de interesse: não há.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter