

Reviw Article - Year 2017 - Volume 32 -
Transtornos psiquiátricos na medicina estética: a importância do reconhecimento de sinais e sintomas
Psychiatric disorders in aesthetic medicine: the importance of recognizing signs and symptoms
RESUMO
Transtornos psiquiátricos são amplamente evidenciados em pacientes que buscam tratamentos estéticos. Apesar de não configurarem necessariamente uma contraindicação para a realização de procedimentos, o reconhecimento desses sintomas pelo profissional tende a contribuir para o fortalecimento da relação profissional-paciente e para um melhor prognóstico, reduzindo as chances de insatisfação, complicações e agravos nos sintomas psiquiátricos, além de evitar complicações legais. No presente artigo, os transtornos psiquiátricos mais comuns no domínio cosmético e estético foram apresentados e discutidos, assim como as orientações para o reconhecimento de sintomas e de manuseio destes pacientes por profissionais de saúde.
Palavras-chave: Estética; Cirurgia plástica; Psiquiatria; Saúde mental; Transtornos dismórficos corporais.
ABSTRACT
Psychiatric disorders are widely reported in patients seeking aesthetic treatments. Although they are not necessarily a contraindication for procedures, the recognition of these symptoms by the professional tends to strengthen the professional-patient relationship, thus leading to a better prognosis. This reduces the chances of dissatisfaction, complications, and aggravation of psychiatric symptoms, in addition to avoiding legal complications. In this article, the most common psychiatric disorders arising in cosmetic and aesthetic treatment are presented and discussed, as well as guidelines for recognizing the symptoms and managing these patients.
Keywords: Aesthetics; Plastic surgery; Psychiatry; Mental health; Body dysmorphic disorders.
De acordo com a Sociedade Internacional de Cirurgia Plástica Estética1, o Brasil é o país que mais realizou cirurgias plásticas no mundo durante o ano de 2013, e o segundo país que mais realizou procedimentos estéticos não cirúrgicos, ficando logo atrás dos Estados Unidos. Diferentes fatores demográficos, sociais e psicológicos têm sido propostos como preditores para a busca por procedimentos estéticos; entretanto, estes fatores podem variar de acordo com o procedimento, cultura e religião de uma sociedade2. Estudos apontam que as principais motivações de pacientes para a realização de procedimentos e cirurgias estéticas é a esperança de tornarem-se mais satisfeitos com sua própria aparência e melhorar seu funcionamento psicossocial3.
O desenvolvimento tecnológico na área estética tem proporcionado a realização de procedimentos cada vez mais diferenciados. Nesse sentido, os procedimentos estéticos, tanto cirúrgicos quanto minimamente invasivos, possibilitam o tratamento de diversas dismorfias corporais e disfunções estéticas, tais como a acne, estrias, celulite, gordura localizada, cicatrizes, entre outros4.
Além disso, a medicina estética também trabalha com técnicas de reabilitação pós-cirúrgicas, muitas vezes essenciais para a recuperação dos indivíduos em etapas pós-operatórias. Logo, o desenvolvimento da saúde estética proporciona não só a construção da imagem corporal, como também a reabilitação e a promoção à saúde física, mental e social dos indivíduos.
No contexto de saúde mental, sabe-se que a presença de disfunções estéticas está associada à ocorrência concomitante de diversos transtornos psiquiátricos, tais como depressão, transtorno de estresse pós-traumático e transtornos de ansiedade, prejudicando a autoestima e a qualidade de vida5. Parece evidente que um procedimento estético bem sucedido conduziria a melhorias emocionais fundamentais, tais como autovalorização da imagem corporal, maior autoestima, consequentemente impactando em qualidade de vida e saúde mental3.
Assim, diversos estudos vêm comprovando a melhoria no funcionamento psicossocial de sujeitos que realizam tratamentos estéticos4,6. Por outro lado, o insucesso ou a insatisfação do paciente após um procedimento estético pode levar à piora desses sintomas, principalmente quando o paciente já possui histórico ou diagnóstico atual de determinados transtornos psiquiátricos7.
Estudos mostram que cerca de 50% dos indivíduos que buscam tratamentos estéticos possuem critérios diagnósticos para transtornos psiquiátricos, principalmente transtornos associados à imagem corporal8. Um estudo realizado em 2011 revelou que 21-59% dos pacientes que realizaram cirurgias estéticas apresentaram maiores escores quanto à insatisfação corporal e sintomas de transtornos psiquiátricos do que a população geral9.
De acordo com Ritvo et al.7, por mais que esses transtornos sejam comuns, o tratamento estético nessa população pode ser muito desafiador, principalmente devido ao fato de que, na grande maioria dos casos, os pacientes seguem obcecados pela imagem corporal e não se satisfazem com os resultados dos procedimentos. Nesse sentido, a familiarização e o reconhecimento dos os sinais e sintomas de transtornos psiquiátricos pode ser de extrema importância para o profissional da área estética, a fim de evitar que os pacientes sejam submetidos a procedimentos insatisfatórios e, no contexto da crescente importância dos argumentos médico-legais, de aumentar as chances de satisfação e evitar ações judiciais. Levando esses aspectos em consideração, o presente artigo pretende apresentar os transtornos psiquiátricos mais comuns no domínio estético e as orientar os profissionais da área quanto ao reconhecimento de sinais/sintomas desses transtornos e quanto ao manuseio de pacientes com transtornos psiquiátricos.
TRANSTORNOS OBSESSIVO-COMPULSIVOS (TOC)
Transtorno Dismórfico Corporal
O transtorno dismórfico corporal (TDC) é um transtorno psiquiátrico incluído dentro da categoria dos transtornos obsessivo-compulsivos, caracterizado pela preocupação exageradas do indivíduo com a aparência. Nesse sentido, o TDC caracteriza-se, sobretudo, pela preocupação excessiva com um ou mais defeitos ou falhas na aparência física que não são observáveis por terceiros ou apenas observáveis de forma leve. Esta distorção na percepção gera pensamentos intrusivos e comportamentais repetitivos, difíceis de controlar, que podem ocupar de 3 a 8 horas por dia, provocando sofrimento intenso e acarretando prejuízo em diversas áreas da vida.
É importante, entretanto, que o profissional saiba diferenciar TDC de anorexia e bulimia. Enquanto nesses transtornos a preocupação é com o tamanho ou forma do corpo como um todo, no TDC se refere a uma ou mais partes do corpo como: nariz, boca, queixo, seios, cabeça, cabelo, pernas, quadris, entre outras10.
Estudos apontam que a prevalência de TDC na população geral varia de 1-3%11. Por outro lado, apesar da baixa prevalência na população geral, a prevalência de TDC em sujeitos em busca de tratamentos dermatológicos e cirurgias plásticas pode variar de 5 a 15%12, podendo chegar a mais de 50%, dependendo da população estudada13. Devido a essa grande prevalência, o TDC é o transtorno psiquiátrico mais estudado na literatura para desfechos em estética.
Evidências sugerem que pacientes com TDC mais sintomáticos ficam menos satisfeitos com o resultado de cirurgias estéticas, e apresentam níveis mais elevados de sintomas psicológicos e níveis menores de autoestima do que os pacientes com TDC menos expressivo9. Da mesma forma, outros estudos posteriores também apontaram que, quanto maiores forem os sintomas do transtorno, maior é a insatisfação do paciente após o procedimento14.
Assim, alguns artigos apontam que a realização de procedimentos estéticos nessa população, além de geralmente não melhorarem os sintomas do TDC15,16, podem resultar na exacerbação desses sintomas17 ou no surgimento de outras preocupações corporais exageradas18. Além disso, estudos reportam que a rinoplastia é o procedimento estético mais prevalente entre pacientes com TDC, principalmente devido à posição central do nariz no rosto19,20.
TRANSTORNOS ALIMENTARES
Anorexia Nervosa e Bulimia Nervosa
A anorexia nervosa é um transtorno alimentar grave e complexo, na qual as pessoas buscam a perda de peso excessiva, levando a extrema magreza. Esse transtorno acomete sobretudo mulheres, com peso corporal significantemente inferior à faixa mínima esperada. Três características fundamentais são evidenciadas nesse transtorno: restrição persistente na ingesta calórica, medo intenso de ganhar peso e perturbação na autopercepção do corpo, peso ou forma10.
A anorexia nervosa pode se apresentar de duas formas diferentes: a anorexia do tipo compulsão alimentar purgativa ou a anorexia do tipo restritiva. No primeiro, evidenciam-se episódios recorrentes de compulsão alimentar seguidos por comportamentos purgativos (vômito autoinduzido, uso de laxante...); no segundo, a perda de peso é devido a restrições na dieta, não sendo verificados períodos de compulsão alimentar e comportamentos purgativos10.
A bulimia nervosa também é considerada um transtorno alimentar, caracterizada por episódios recorrentes de compulsão alimentar descontrolados, em que se verifica a ingestão excessiva de alimentos em um curto espaço de tempo (geralmente em menos de 2 horas, com episódios no mínimo uma vez por semana) e pela falta de controle sobre o consumo alimentar. Estes episódios são acompanhados de comportamentos compensatórios inapropriados e recorrentes (purgação) que têm por objetivo impedir o ganho de peso. É importante salientar que estes comportamentos ocorrem, geralmente, de forma discreta10.
Apesar de tanto a anorexia quanto a bulimia estarem relacionadas ao medo de engordar, a apresentação sintomatológica é distinta. Na anorexia nervosa, a perda de peso é acentuada e, geralmente, deixa a pessoa desnutrida; em contrapartida, os bulímicos conseguem manter um peso corporal normal. Apesar disso, estima-se que 10% a 15% dos casos a bulimia podem evoluir para anorexia nervosa, também sendo possível que ocorra alternância entre os transtornos10.
Mesmo com a importância dos transtornos alimentares, poucos estudos trazem evidências quanto aos aspectos psicológicos que envolvem a realização de procedimentos estéticos em pessoas com transtornos alimentares. É importante salientar que, nesse sentido, transtornos alimentares podem ser de particular preocupação para os pacientes interessados em procedimentos de contorno corporal. Um estudo realizado por Jávo et al.21 revelou que mulheres com problemas alimentares apresentam mais interesse em procedimentos estéticos do que mulheres controles. Além disso, os autores evidenciaram que o interesse por lipoaspiração foi duas vezes maior nessa população do que em mulheres sem transtornos alimentares, sendo relatado por 52% das participantes com problemas alimentantes21.
Alguns estudos trazem relatos de casos de mulheres com anorexia e bulimia que foram sujeitas a procedimentos faciais e corporais, sugerindo que esses procedimentos podem levar à exacerbação dos sintomas alimentares22. Entretanto, esses dados são contraditórios, visto que alguns estudos também relatam que procedimentos, tais como colocação de implantes mamários, lipoaspiração e abdominoplastia, reduzem o risco de desenvolvimento de transtorno alimentar, além de melhorar a imagem corporal e a autoestima23-25. Segundo Veer et al.26, é possível que, por mais que os pacientes com transtornos alimentares fiquem satisfeitos com o resultado inicial do procedimento estético, ele resultará em poucas mudanças para a imagem corporal como um todo e na subsequente qualidade de vida.
TRANSTORNOS DE PERSONALIDADE
É importante salientar que, independentemente da área de especialização, fatores relacionados à personalidade podem interferir significativamente em todas as relações médico-paciente27. Isso porque a personalidade afeta comportamentos essenciais, tais como busca de ajuda, adesão ao tratamento, estilos de enfrentamento, tomada de decisão, escolhas de estilo de vida e de apoio social, entre outros elementos que prejudicam o prognóstico e tratamento de doenças físicas e mentais.
Além disso, evidências sugerem que a probabilidade de ser um "paciente com relação médica problemática" é elevado em indivíduos com transtornos de personalidade28. Nesse sentido, em uma revisão da literatura sobre resultados psicossociais de pacientes que procuram cirurgia estética, Honigman et al.29 descobriram que ter um transtorno de personalidade é um dos principais fatores de risco associados a um mau prognóstico.
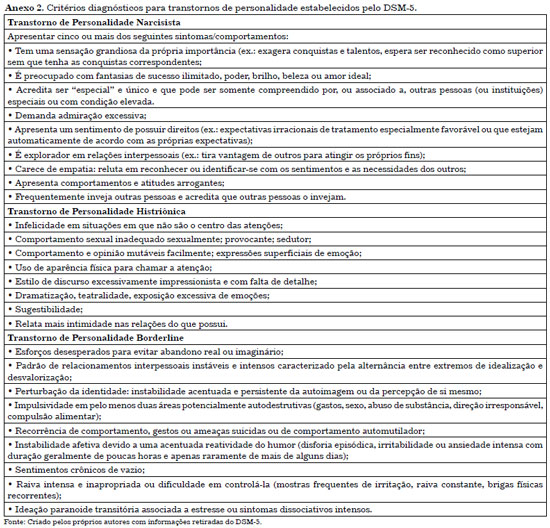
Transtorno de Personalidade Narcisista
O transtorno de personalidade narcisista é caracterizado por um padrão invasivo de grandiosidade, necessidade de admiração e falta de empatia, que começa na idade adulta e está presente em uma variedade de contextos. Indivíduos narcisistas são caracterizados por fantasias irreais de sucesso e senso de serem únicos, hipersensibilidade à avaliação de outros, sentimentos de autoridade e esperam tratamento especial10.
Um estudo recente avaliou características relacionadas à personalidade em sujeitos buscando cirurgia de rinoplastia no Irã, e encontrou que cerca de 26,7% dos indivíduos possuía traços de personalidade narcisista30. De acordo com Veer et al.26, pacientes perfeccionistas e pacientes narcisistas muitas vezes apontam imperfeições quase imperceptíveis em sua aparência, e podem ter uma chance aumentada de ficarem desapontados com qualquer nível de assimetria ou aparecimento de cicatrizes ou manchas cirúrgicas.
Transtorno de Personalidade Histriônica
Esse transtorno é caracterizado por um padrão de emocionalidade excessiva e necessidade de chamar atenção para si mesmo, incluindo a procura de aprovação e comportamento inapropriadamente sedutor, normalmente a partir do início da idade adulta. Tais indivíduos são vívidos, dramáticos, animados, flertadores e alternam seus estados entre entusiásticos e pessimistas10.
Pacientes com transtorno de personalidade histriônica são geralmente emotivos, e tendem em focar na aparência pessoal mais do que nos procedimentos. É comum que esses pacientes busquem tratamento estético após um desapontamento, como, por exemplo, o término de um relacionamento ou demissão do emprego.
Pacientes com esse tipo de transtorno psiquiátrico devem ser acompanhados rigorosamente após a realização de procedimentos, uma vez que eles tendem a focar nos mínimos detalhes. O sucesso do procedimento cosmético constantemente leva à estabilização dos sintomas psiquiátricos; entretanto, existe uma grande probabilidade do paciente ficar depressivo caso não goste dos resultados31.
Transtorno de Personalidade Borderline
De acordo com o Manual Diagnóstico e Estatístico de Transtornos Mentais (DSM-5), o transtorno de personalidade borderline (TPB), ou limítrofe, é caracterizado por um padrão inflexível de instabilidade emocional e pela desregulação afetiva excessiva, gerando uma polarização emocional que interfere amplamente nos relacionamentos interpessoais, autoimagem e afetos, e consequentemente levando a comportamentos impulsivos sobressaltados10.
A intensidade da variabilidade emocional evidenciada no nesse transtorno, como por exemplo o tipo "eu te adoro, e eu te odeio", gera angústia de abandono e percepção de invasão do "eu", que não raro geram comportamentos impulsivos, sentimento crônico de vazio e reação pungente ao estresse, protagonizando sucessivas ameaças (ou tentativas) de suicídio e automutilação. O início do transtorno pode ocorrer na adolescência ou na idade adulta e o uso dos recursos de saúde e saúde mental é expressivo nesses pacientes.
Uma pesquisa antiga realizado por Groenman e Sauër32 revelou, através de um estudo retrospectivo, que os pacientes de cirurgia plásticas mais insaciáveis ou aqueles que eram considerados aditos a cirurgias plásticas possuem critérios diagnósticos para TPB. Assim como em outros transtornos, alguns artigos relatam que sujeitos com TPB possuem baixo grau de satisfação com resultados de cirurgias e procedimentos estéticos33,34. Mais do que isso, em uma revisão sistemática sobre transtornos psiquiátricos em pacientes de cirurgias estéticas, TPB foi descrito como um fator de risco para piores prognósticos psicossociais29.
Um estudo de revisão recente evidenciou que indivíduos com TPB tendem a solicitar correções de várias partes do corpo por dois motivos principais: 1) evitar o abandono pelo cirurgião e 2) devido a sua impulsividade. Entretanto, a preocupação com a aparência é menos profunda e pode variar de uma parte do corpo para outro ao longo do tempo35.
É importante que saibamos que indivíduos com TPB frequentemente expressam raiva ou dificuldade em controlar a raiva, que é geralmente direcionada para familiares ou amigos. Entretanto, essa expressão de raiva pode ser direcionada para o profissional ou membro da equipe em casos que eles fiquem desapontados com o comportamento do profissional ou com o resultado do procedimento, podendo resultar em atos de violência33,36,37.
Como consequência, esses sujeitos possivelmente não voltarão para a consulta seguinte e trocarão frequentemente de profissional. É possível também que indivíduos mais impulsivos apresentem comportamentos de automutilação, como relatado em um estudo de relato de caso que evidenciou um paciente com TPB que se automutilou devido à recusa de seu cirurgião por uma nova cirurgia estética35.
INVESTIGAÇÃO DE SINAIS E SINTOMAS POR PROFISSIONAIS DE SAÚDE
A fim de evitar as possíveis complicações que podem resultar da realização de procedimentos estéticos em pacientes com transtornos psiquiátricos, é importante que os profissionais da saúde saibam reconhecer os sinais e sintomas de cada um desses transtornos. Para tanto, é de extrema importância que a anamnese seja realizada detalhadamente, abordando questões sobre histórico de procedimentos anteriores, histórico de transtornos psiquiátricos e outros fatores que detalharemos a seguir.
Devido às altas prevalências de TDC entre pacientes estéticos, o Instituto Nacional de Excelência em Clínica e Saúde (NIHCE) propôs cinco questões que podem auxiliar no reconhecimento do diagnóstico de TDC, apresentadas no Anexo 1. O NIHCE ainda afirma claramente e orienta que todos os pacientes com suspeita ou confirmação de diagnóstico de TDC devem ser encaminhados para um psiquiatra antes da realização de qualquer procedimento ou cirurgia. É importante notar, no entanto, que mesmo depois de ter recebido o parecer do especialista psiquiátrico, a decisão para a realização do procedimento deve ser tomada pelo profissional.
No que diz respeito aos transtornos alimentares, a anorexia nervosa tem três características essenciais: restrição persistente da ingesta calórica; medo intenso de ganhar peso ou de engordar ou comportamento persistente que interfere no ganho de peso; e perturbação na percepção do próprio peso ou da própria forma. O indivíduo mantém um peso corporal abaixo daquele minimamente normal para idade, gênero, trajetória do desenvolvimento e saúde física.
A bulimia nervosa também é caracterizada por três tipos de aspectos importantes: episódios recorrentes de compulsão alimentar[1] (Critério A), comportamentos compensatórios inapropriados recorrentes para impedir o ganho de peso (Critério B) e autoavaliação indevidamente influenciada pela forma e pelo peso corporal (Critério D). Para se qualificar ao diagnóstico, a compulsão alimentar e os comportamentos compensatórios inapropriados devem ocorrer, em média, no mínimo uma vez por semana por três meses (Critério C)10.
O Anexo 2 apresenta os critérios diagnósticos estabelecidos pelo DSM-5 para cada um dos transtornos de personalidade levantados anteriormente. Assim, os profissionais devem ficar atentos a esses sinais e sintomas, a fim de identificar possíveis pacientes com o diagnóstico de transtorno de personalidade.
DISCUSSÃO
Recentemente, um estudo avaliou a associação entre problemas de saúde mental e os resultados pós-operatórios de cirurgias estéticas dentro de 30 dias do procedimento. Como resultados, os autores observaram que pacientes com transtornos psiquiátricos necessitaram com maior frequência cuidados hospitalares dentro do período de 30 dias após a cirurgia do que aqueles sem diagnóstico de saúde mental (11,1% vs. 3,6%; odds ratio ajustado [AOR]: 1,78 [intervalo de confiança de 95%, 1.59- 1,99])38.
Mais do que isso, verificaram que o custo dos cuidados pós-cirurgia nos pacientes que necessitaram de cuidados nos 30 dias que sucederam o procedimento inicial foi, em média, igual a 35.637 dólares38. Assim, além dos problemas derivados da insatisfação com o tratamento, a maior prevalência de complicações pós-cirúrgicas associadas a pacientes com transtornos psiquiátricos pode acarretar custos elevados para o profissional e para o cliente.
É extremamente indicado que os profissionais da saúde realizem o encaminhamento de todo e qualquer paciente que apresente sinais e sintomas de transtornos psiquiátricos a um especialista (médico psiquiatra; psicólogo), e que tenham autorização destes para a realização do procedimento. Além disso, mesmo com a autorização de um psiquiatra, cabe ao profissional responsável pela realização do procedimento estético decidir sobre a realização do mesmo de forma individualizada a cada paciente.
Caso o profissional decida pela realização do procedimento, entre as principais precauções levantadas na literatura, encontra-se a aplicação de Termo de Consentimento Livre e Esclarecido, documentação do antes e depois através de fotografias e imagens, aconselhamento rigoroso do tratamento pós-procedimento e mais do que todos os anteriores, todos os riscos e complicações específicas associadas com procedimentos estéticos devem ser discutidas em detalhes, permitindo que o paciente explore estas questões. Além disso, é preciso que o paciente esteja consciente das proporções reais dos resultados que podem ser encontrados, a fim de evitar frustrações após a realização de qualquer procedimento26.
[1] Definido como a ingestão, em um período de tempo determinado (geralmente menor do que duas horas), de uma quantidade de alimento definitivamente maior do que a maioria dos indivíduos comeria em um mesmo período de tempo em circunstâncias semelhantes.
CONCLUSÕES
Pode-se concluir que a presença de transtornos psiquiátricos não é sempre considerada uma contraindicação para procedimentos estéticos; entretanto, devido à grande incidência de complicações subsequentes e da recorrente insatisfação dos pacientes com os resultados, é preciso que o profissional esteja atento para o reconhecimento dos sinais e sintomas desses transtornos39. Cabe, então, ao profissional de saúde assumir uma postura eticamente correta, respeitando a autonomia do paciente, mas também levando em consideração as indicações técnicas, os riscos associados e, principalmente, o benefício que os procedimentos trarão ao seu paciente.
COLABORAÇÕES
JNS Análise e/ou interpretação dos dados; aprovação final do manuscrito; concepção e desenho do estudo; redação do manuscrito ou revisão crítica de seu conteúdo.
FO Análise e/ou interpretação dos dados; aprovação final do manuscrito; concepção e desenho do estudo; redação do manuscrito ou revisão crítica de seu conteúdo.
JCMN Aprovação final do manuscrito; redação do manuscrito ou revisão crítica de seu conteúdo.
RCN Aprovação final do manuscrito; redação do manuscrito ou revisão crítica de seu conteúdo.
REFERÊNCIAS
1. International Society of Aesthetic Plastic Surgeons (ISAPS). International Survey on Aesthetic/Cosmetic – 2013 [acesso 2017 Out 9] Disponível em: http://www.isaps.org/Media/Default/global-statistics/2014%20ISAPS%20Global%20Stat%20Results.pdf
2. Brunton G, Paraskeva N, Caird J, Bird KS, Kavanagh J, Kwan I, et al. Psychosocial predictors, assessment, and outcomes of cosmetic procedures: a systematic rapid evidence assessment. Aesthetic Plast Surg. 2014;38(5):1030-40. PMID: 24962402 DOI: http://dx.doi.org/10.1007/s00266-014-0369-4
3. von Soest T, Kvalem IL, Roald HE, Skolleborg KC. The effects of cosmetic surgery on body image, self-esteem, and psychological problems. J Plast Reconstr Aesthet Surg. 2009;62(10):1238-44. PMID: 18595791 DOI: http://dx.doi.org/10.1016/j.bjps.2007.12.093
4. Imadojemu S, Sarwer DB, Percec I, Sonnad SS, Goldsack JE, Berman M, et al. Influence of surgical and minimally invasive facial cosmetic procedures on psychosocial outcomes: a systematic review. JAMA Dermatol. 2013;149(11):1325-33. PMID: 24068036 DOI: http://dx.doi.org/10.1001/jamadermatol.2013.6812
5. Rahmani N, Hashemi SA, Ehteshami S. Vitamin E and its clinical challenges in cosmetic and reconstructive medicine with focus on scars; a review. J Pak Med Assoc. 2013;63(3):380-2.
6. de Aquino MS, Haddad A, Ferreira LM. Assessment of quality of life in patients who underwent minimally invasive cosmetic procedures. Aesthetic Plast Surg. 2013;37(3):497-503. DOI: http://dx.doi.org/10.1007/s00266-012-9992-0
7. Ritvo EC, Melnick I, Marcus GR, Glick ID. Psychiatric conditions in cosmetic surgery patients. Facial Plast Surg. 2006;22(3):194-7. DOI: http://dx.doi.org/10.1055/s-2006-950177
8. Ishigooka J, Iwao M, Suzuki M, Fukuyama Y, Murasaki M, Miura S. Demographic features of patients seeking cosmetic surgery. Psychiatry Clin Neurosci. 1998;52(3):283-7. PMID: 9681579 DOI: http://dx.doi.org/10.1046/j.1440-1819.1998.00388.x
9. Mulkens S, Bos AE, Uleman R, Muris P, Mayer B, Velthuis P. Psychopathology symptoms in a sample of female cosmetic surgery patients. J Plast Reconstr Aesthet Surg. 2012;65(3):321-7. DOI: http://dx.doi.org/10.1016/j.bjps.2011.09.038
10. American Psychological Association - APA. Diagnostic and Statistical Manual of Mental disorders - DSM-5. 5th ed. Washington: American Psychiatric Association; 2013.
11. Conrado LA. Transtorno dismórfico corporal em dermatologia: diagnóstico, epidemiologia e aspectos clínicos. An Bras Dermatol. 2009;84(6):569-81. DOI: http://dx.doi.org/10.1590/S0365-05962009000600002
12. Sarwer DB, Spitzer JC. Body image dysmorphic disorder in persons who undergo aesthetic medical treatments. Aesthet Surg J. 2012;32(8):999-1009. DOI: http://dx.doi.org/10.1177/1090820X12462715
13. Crerand CE, Franklin ME, Sarwer DB. Body dysmorphic disorder and cosmetic surgery. Plast Reconstr Surg. 2006;118(7):167e-80e. PMID: 17102719 DOI: http://dx.doi.org/10.1097/01.prs.0000242500.28431.24
14. Picavet VA, Gabriëls L, Grietens J, Jorissen M, Prokopakis EP, Hellings PW. Preoperative symptoms of body dysmorphic disorder determine postoperative satisfaction and quality of life in aesthetic rhinoplasty. Plast Reconstr Surg. 2013;131(4):861-8. PMID: 23249985 DOI: http://dx.doi.org/10.1097/PRS.0b013e3182818f02
15. Phillips KA, Grant J, Siniscalchi J, Albertini RS. Surgical and nonpsychiatric medical treatment of patients with body dysmorphic disorder. Psychosomatics. 2001;42(6):504-10. PMID: 11815686 DOI: http://dx.doi.org/10.1176/appi.psy.42.6.504
16. Crerand CE, Phillips KA, Menard W, Fay C. Nonpsychiatric medical treatment of body dysmorphic disorder. Psychosomatics. 2005;46(6):549-55. PMID: 16288134 DOI: http://dx.doi.org/10.1176/appi.psy.46.6.549
17. Veale D. Outcome of cosmetic surgery and DIY' surgery in patients with body dysmorphic disorder. Psych Bulletin. 2000;24(6):218-20. DOI: http://dx.doi.org/10.1192/pb.24.6.218
18. Tignol J, Biraben-Gotzamanis L, Martin-Guehl C, Grabot D, Aouizerate B. Body dysmorphic disorder and cosmetic surgery: evolution of 24 subjects with a minimal defect in appearance 5 years after their request for cosmetic surgery. Eur Psychiatry. 2007;22(8):520-4. DOI: http://dx.doi.org/10.1016/j.eurpsy.2007.05.003
19. Pecorari G, Gramaglia C, Garzaro M, Abbate-Daga G, Cavallo GP, Giordano C, et al. Self-esteem and personality in subjects with and without body dysmorphic disorder traits undergoing cosmetic rhinoplasty: preliminary data. J Plast Reconstr Aesthet Surg. 2010;63(3):493-8. DOI: http://dx.doi.org/10.1016/j.bjps.2008.11.070
20. Reichert M, Scheithauer M, Hoffmann TK, Hellings P, Picavet V. What rhinoplasty surgeons should know about body dysmorphic disorder (BDD). Laryngorhinootologie. 2014;93(8):507-13.
21. Jávo IM, Pettersen G, Rosenvinge JH, Sørlie T. Predicting interest in liposuction among women with eating problems: a population-based study. Body Image. 2012;9(1):131-6. DOI: http://dx.doi.org/10.1016/j.bodyim.2011.08.002
22. Willard SG, McDermott BE, Woodhouse LM. Lipoplasty in the bulimic patient. Plast Reconstr Surg. 1996;98(2):276-8. DOI: http://dx.doi.org/10.1097/00006534-199608000-00010
23. Saariniemi KM, Helle MH, Salmi AM, Peltoniemi HH, Charpentier P, Kuokkanen HO. The effects of aesthetic breast augmentation on quality of life, psychological distress, and eating disorder symptoms: a prospective study. Aesthetic Plast Surg. 2012;36(5):1090-5. DOI: http://dx.doi.org/10.1007/s00266-012-9917-y
24. Saariniemi KM, Salmi AM, Peltoniemi HH, Helle MH, Charpentier P, Kuokkanen HO. Abdominoplasty improves quality of life, psychological distress, and eating disorder symptoms: a prospective study. Plast Surg Int. 2014;2014:197232. DOI: http://dx.doi.org/10.1155/2014/197232
25. Saariniemi KM, Salmi AM, Peltoniemi HH, Charpentier P, Kuokkanen HO. Does Liposuction Improve Body Image and Symptoms of Eating Disorders? Plast Reconstr Surg Glob Open. 2015;3(7):e461. DOI: http://dx.doi.org/10.1097/GOX.0000000000000440
26. Veer V, Jackson L, Kara N, Hawthorne M. Pre-operative considerations in aesthetic facial surgery. J Laryngol Otol. 2014;128(1):22-8. PMID: 24406082 DOI: http://dx.doi.org/10.1017/S0022215113003162
27. Caddell J, Lyne J. Personality disorders in patients seeking appearance-altering procedures. Oral Maxillofac Surg Clin North Am. 2010;22(4):455-60. DOI: http://dx.doi.org/10.1016/j.coms.2010.07.003
28. Davison SE. Principles of managing patients with personality disorder. Adv Psychiatr Treat. 2002;8(1):1-9. DOI: http://dx.doi.org/10.1192/apt.8.1.1
29. Honigman RJ, Phillips KA, Castle DJ. A review of psychosocial outcomes for patients seeking cosmetic surgery. Plast Reconstr Surg. 2004;113(4):1229-37. PMID: 15083026 DOI: http://dx.doi.org/10.1097/01.PRS.0000110214.88868.CA
30. Zojaji R, Arshadi HR, Keshavarz M, Mazloum Farsibaf M, Golzari F, Khorashadizadeh M. Personality characteristics of patients seeking cosmetic rhinoplasty. Aesthetic Plast Surg. 2014;38(6):1090-3. PMID: 25270095 DOI: http://dx.doi.org/10.1007/s00266-014-0402-7
31. Kwentus JA, Brown T. Psychiatric perspectives on facial cosmetic surgery. Ear Nose Throat J. 1980;59(10):403-11. PMID: 7227247
32. Groenman NH, Sauër HC. Personality characteristics of the cosmetic surgical insatiable patient. Psychother Psychosom. 1983;40(1-4):241-5. PMID: 6657879 DOI: http://dx.doi.org/10.1159/000287771
33. Ambro BT, Wright RJ. Psychological considerations in revision rhinoplasty. Facial Plast Surg. 2008;24(3):288-92. DOI: http://dx.doi.org/10.1055/s-0028-1083083
34. Wright MR. Management of patient dissatisfation with results of cosmetic procedures. Arch Otolaryngol. 1980;106(8):466-71. PMID: 7396791 DOI: http://dx.doi.org/10.1001/archotol.1980.00790320018005
35. Morioka D, Ohkubo F. Borderline personality disorder and aesthetic plastic surgery. Aesthetic Plast Surg. 2014;38(6):1169-76. PMID: 25209530 DOI: http://dx.doi.org/10.1007/s00266-014-0396-1
36. Napoleon A. The presentation of personalities in plastic surgery. Ann Plast Surg. 1993;31(3):193-208. DOI: http://dx.doi.org/10.1097/00000637-199309000-00001
37. Davis RE, Bublik M. Psychological considerations in the revision rhinoplasty patient. Facial Plast Surg. 2012;28(4):374-9. DOI: http://dx.doi.org/10.1055/s-0032-1319837
38. Wimalawansa SM, Fox JP, Johnson RM. The measurable cost of complications for outpatient cosmetic surgery in patients with mental health diagnoses. Aesthet Surg J. 2014;34(2):306-16. DOI: http://dx.doi.org/10.1177/1090820X13519100
39. Mowlavi A, Lille S, Andrews K, Yashar S, Schoeller T, Wechselberger G, et al. Psychiatric patients who desire aesthetic surgery: identifying the problem patient. Ann Plast Surg. 2000;44(1):97-106. PMID: 10651375 DOI: http://dx.doi.org/10.1097/00000637-200044010-00018
1. Universidade Federal do Rio Grande do Sul, Porto Alegre, RS, Brasil
2. Hospital de Clínicas de Porto Alegre, Porto Alegre, RS, Brasil
3. Universidade de Passo Fundo, Passo Fundo, RS, Brasil
Instituição: Universidade Federal do Rio Grande do Sul, Porto Alegre, RS, Brasil.
Autor correspondente:
Juliana Nichterwitz Scherer
Rua Gal Francisco de Paula, 556
Porto Alegre, RS, Brasil - CEP 91330-440
Artigo submetido: 16/1/2017.
Artigo aceito: 23/9/2017.
Conflitos de interesse: não há.



 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter