

Original Article - Year 2018 - Volume 33 -
Tromboembolismo venoso (TEV) em abdominoplastias: um protocolo de prevenção
Venous thromboembolism in abdominoplasty: a prevention protocol
RESUMO
INTRODUÇÃO: A abdominoplastia é uma cirurgia estética muito realizada, na qual o risco de tromboembolismo (TEV) deve ser considerado pelos fatores predisponentes envolvidos e por sua gravidade. Não há, até o momento, protocolos bem definidos para profilaxia de TEV em Cirurgia Plástica. O objetivo é apresentar um protocolo de profilaxia de TEV utilizado no serviço de Cirurgia Plástica do HMCP - PUC Campinas, mostrando a incidência de TEV nas abdominoplastias antes e após o início do protocolo, bem como a incidência de hematomas após, no período total de 6 anos.
MÉTODOS: Revisão de prontuários de pacientes submetidos à abdominoplastia no período de janeiro de 2010 a dezembro de 2015, identificando os casos de TEV nesse período, associados ou não ao emprego de profilaxia farmacológica, e os de hematoma após início do protocolo.
RESULTADOS: O protocolo de profilaxia de TEV que é utilizado no serviço desde 2014 tem como base o protocolo de Anger e inclui medidas não farmacológicas e farmacológicas. Foram analisados 243 prontuários nesse estudo. Após início do protocolo, não foi evidenciado nenhum caso de TEV nos 74 pacientes submetidos à abdominoplastia e foi observado apenas um caso de hematoma. Já antes do mesmo, 2 casos de TEV ocorreram entre 169 pacientes operados.
CONCLUSÃO: Após a adoção do protocolo de profilaxia de TEV, alcançamos uma incidência de TEV de 0% nas abdominoplastias nesse período, enquanto a mesma foi de 1,18% antes do protocolo. Já a incidência de hematomas após foi de 1,35%, comparável a taxas da literatura para a cirurgia sem a utilização de profilaxia farmacológica.
Palavras-chave: Abdominoplastia; Tromboembolia venosa; Procedimentos cirúrgicos reconstrutivos; Quimioprevenção; Cirurgia plástica.
ABSTRACT
INTRODUCTION: Abdominoplasty is an accomplished cosmetic surgery, in which the risk of venous thromboembolism (VTE) must be considered, based on the predisposing factors involved and their severity. There are, to date, no well-defined protocols for VTE prophylaxis in plastic surgery. The objective of this paper is to present a protocol for the prophylaxis of VTE used in the Plastic Surgery Service of the Hospital e Maternidade Celso Pierro (HMCP) - Pontifícia Universidade Católica (PUC) de Campinas in São Paulo (SP), while also showing the incidence of VTE in patients undergoing abdominoplasties before and after initiation of the protocol, as well as the incidence of hematomas after the total period of 6 years.
METHODS: For the creation of this protocol, medical records of patients who underwent abdominoplasty from January 2010 to December 2015 were revised, identifying cases of VTE in this period, associated or not with the use of pharmacological prophylaxis, and those of hematoma after initiation of the protocol.
RESULTS: The protocol for prophylaxis of VTE that has been used in the service since 2014 is based on the Anger Protocol and includes non-pharmacological measures and pharmacological measures. Two hundred and forty-three medical records were analyzed in this study. After initiation of the protocol, no cases of VTE were observed in the 74 patients who underwent abdominoplasty, and only one case of hematoma was observed. Before the protocol was initiated, VTE developed in 2 cases among 169 operated patients.
CONCLUSION: After adopting the VTE prophylaxis protocol, we achieved an incidence of 0% VTE in the abdominoplasties in this period, compared to an incidence of 1.18% before the protocol. The incidence of bruising after surgery was 1.35%, which is comparable to rates in the literature for surgery without the use of pharmacological prophylaxis.
Keywords: Abdominoplasty; Venous thromboembolism; Reconstructive surgical procedures; Chemoprevention; Surgery; Plastic.
A trombose venosa profunda (TVP) e o tromboembolismo pulmonar (TEP), que é o desfecho mais grave, são componentes da entidade nosológica conhecida como TEV (tromboembolismo venoso) e são complicações relativamente comuns para os pacientes que são submetidos à cirurgia. Na literatura, existem poucas publicações sobre a incidência de TEV em Cirurgia Plástica, assim como protocolos sugeridos para sua prevenção, com ausência de definição de início e tempo de duração da profilaxia.
Eventos tromboembólicos são, na grande maioria, silenciosos clinicamente e de difícil diagnóstico, o que gera um atraso no tratamento e, consequentemente, uma alta taxa de mortalidade. Está aí a importância de protocolo de prevenção para evitar esse temido desfecho1. Estudos mostram que a maioria dos cirurgiões plásticos não incorporaram regimes de profilaxia consistentes em sua prática (até 25% não realiza profilaxia nos pacientes submetidos à abdominoplastia por medo de complicações hemorrágicas)2.
Procedimentos de contorno corporal, como a abdominoplastia, envolvem tempo operatório prolongado sob anestesia geral, dissecção extensa e tempo pós-operatório de mobilidade reduzida, todos esses fatores de risco para evento tromboembólico. Apesar da abdominoplastia ter um índice de mortalidade baixo, a principal causa de óbito é TEP2. Para estratificar o risco de TVP/TEP, existem protocolos que orientam se é necessária a profilaxia e qual a melhor opção terapêutica para cada caso.
OBJETIVO
Apresentar um protocolo de profilaxia de TEV utilizado no serviço de Cirurgia Plástica do HMCP - PUC Campinas/SP, mostrando a incidência de TEV nas abdominoplastias antes e após início do protocolo, bem como a incidência de hematomas após, no período total de 6 anos.
MÉTODOS
Foi realizado um estudo retrospectivo, no serviço de Cirurgia Plástica do HMCP - PUC Campinas/SP, com análise de prontuários de todos os pacientes submetidos à abdominoplastia (convencional e em âncora/Torek) e operados entre janeiro de 2010 e dezembro de 2015. Nesse estudo, foram consideradas apenas abdominoplastias isoladas e todos os pacientes foram submetidos à anestesia geral.
No período de janeiro de 2010 a dezembro de 2013, foram operados 169 pacientes que fizeram uso apenas de profilaxia não farmacológica (meia elástica, manipulação de membros inferiores intraoperatória, deambulação precoce) e, no período de janeiro de 2014 a dezembro de 2015, foram operados 74 pacientes que fizeram uso dessa profilaxia não farmacológica associada à profilaxia farmacológica, inicialmente com enoxaparina 40 mg/dia por 5 dias e, após, com rivaroxaban 10 mg/dia por 10 dias, totalizando um período de 15 dias de profilaxia medicamentosa.
O presente estudo seguiu os princípios de Helsinque e todos os pacientes preencheram o Termo de Consentimento Livre Esclarecido previamente ao procedimento cirúrgico.
RESULTADOS
Até dezembro de 2013, era empregada apenas a profilaxia não farmacológica de TEV (meia elástica, manipulação de membros inferiores intraoperatória, deambulação precoce) nas abdominoplastias em nosso serviço de Cirurgia Plástica. A partir de janeiro de 2014, com base no trabalho de Anger et al.3, adotamos um protocolo para estratificação de risco de TVP/TEP.
Esse protocolo é o mais utilizado para a Cirurgia Plástica no Brasil. Pacientes com pontos <1 são de baixo risco e não necessitam de profilaxia farmacológica; pacientes com pontos de 2 a 4 são de risco moderado e aqueles com pontuação >5 são de alto risco (Tabela 1). A profilaxia medicamentosa é indicada para pacientes com pontuação >2 (Tabela 2).
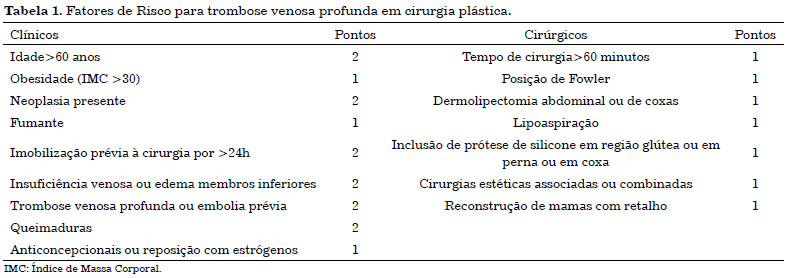
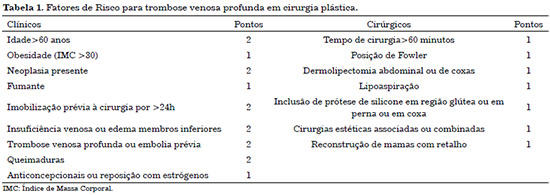


Tendo como base o protocolo de Anger, todos os pacientes submetidos à abdominoplastia são no mínimo de risco moderado, sendo 1 ponto pelo tempo cirúrgico maior do que 60 minutos, 1 ponto pela própria cirurgia e 1 ponto pela posição de Fowler exigida; por isso, todos os pacientes submetidos a este procedimento devem receber algum tipo de profilaxia tromboembólica farmacológica2,3.
A terapia farmacológica empregada em nosso serviço constituiu-se no uso de enoxaparina na dose de 40 mg/dia por 5 dias, sendo a primeira dose realizada durante a indução anestésica e após, com início no sexto dia, rivaroxaban na dose de 10 mg/dia por 10 dias. No período de janeiro de 2010 a dezembro de 2015, 243 pacientes foram submetidos à abdominoplastia com anestesia geral. Do total, 3 (1,23%) pacientes do sexo masculino e 240 (98,7%) do sexo feminino. De janeiro de 2010 a dezembro de 2013 foram realizadas 169 abdominoplastias (2 pacientes do sexo masculino), sendo realizada apenas a profilaxia não farmacológica. De janeiro de 2014 a dezembro de 2015 foram realizadas 74 abdominoplastias (sendo 1 paciente do sexo masculino).
Foi observado que, antes do início do protocolo, quando era utilizada apenas profilaxia não farmacológica (meia elástica, manipulação de membros inferiores intraoperatória, deambulação precoce), ocorreram 2 casos de TVP (Tabela 3), sendo as duas pacientes do sexo feminino e que faziam uso de ACO (anticoncepcional oral). Um dos casos foi de abdominoplastia convencional, enquanto o outro, de abdominoplastia em âncora. Nos dois casos, o diagnóstico foi realizado com auxílio da ultrassonografia com ecoDoppler venoso após suspeita clínica.
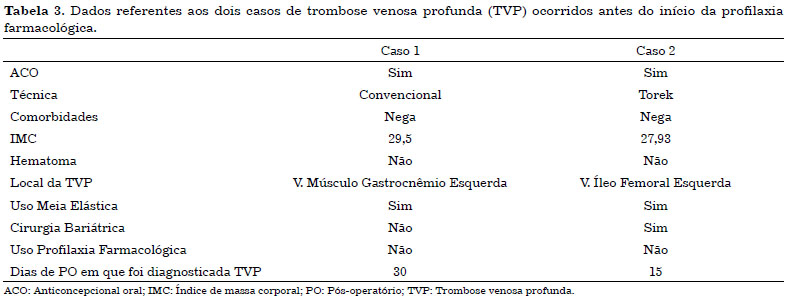
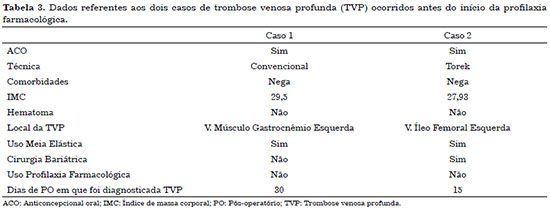
Após o início do protocolo, não observamos nenhum caso de TVP ou TEP e foi identificado apenas 1 caso de hematoma (Tabela 4), no qual a paciente apresentou choque hipovolêmico e foi reabordada cirurgicamente no pós-operatório imediato. No intraoperatório, foi observado hematoma coletado em toda área do descolamento, em moderada quantidade, não sendo evidenciado nenhum ponto de sangramento ativo. A paciente foi submetida à transfusão de concentrado de hemácias e apresentou evolução clínica favorável, tendo recebido alta em 2 dias.
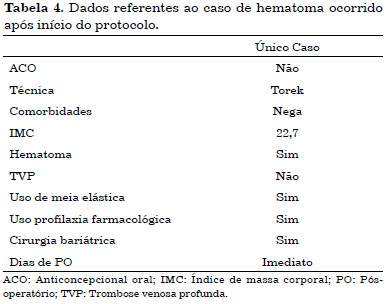
Após o tratamento dos casos de TVP e hematoma, todos os pacientes foram submetidos à avaliação da equipe de hematologia, que excluiu afecções hematológicas.
Foi realizado teste de igualdade de duas proporções (nível de significância de 0,05), porém a análise estatística dos dados não mostrou diferença entre os casos de TVP e hematoma antes e após a introdução do protocolo de profilaxia adotado (Figura 1).
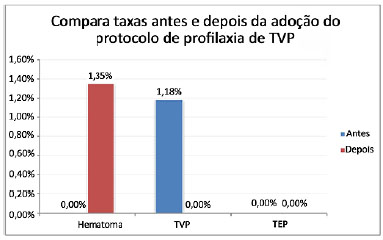
Figura 1. Taxas antes e depois da adoção do protocolo para profilaxia de trombose venosa profunda (TVP).
DISCUSSÃO
Procedimentos como a abdominoplastia apresentam diversos fatores que aumentam o risco4,5 de eventos tromboembólicos como: 1) lesão de vasos, com intensa dissecação e rompimento de veias superficiais; 2) tempo operatório longo; 3) anestesia geral, com diminuição da resistência vascular periférica; 4) posição do paciente no intraoperatório que acarreta a redução do retorno venoso das extremidades (estase venosa); 5) mobilidade reduzida no pós-operatório; 6) obesidade e 7) plicatura da diástase do músculo reto abdominal, o que diminui o retorno venoso.
Além disso, já foi descrito que a abdominoplastia por si só já apresenta um aumento na atividade da cascata de coagulação (aumento da produção de trombina no pós-operatório, o que explica o estado de hipercoagulabilidade), que pode ser impedido com o uso de profilaxia4,6. Existem poucos estudos na literatura que mostram os resultados da quimioprofilaxia perioperatória na incidência de eventos tromboembólicos, risco de hematomas ou outros efeitos adversos em pacientes na Cirurgia Plástica. O momento de início e duração da profilaxia ainda permanecem controversos.
Estudos mostram que a abdominoplastia isolada (não combinada a nenhum outro procedimento) está associada a uma taxa de 0,1% a 1,1% de TVP, 0,34% a 1,1% de TEP e 0,5 a 8% de hematoma2,4,5, sendo que quando é realizada cirurgia combinada esses valores aumentam significativamente1. Nos casos de óbitos por TEP não são encontrados na literatura dados específicos para abdominoplastias, porém se relata a presenta de mortalidade de 0,1 a 0,8% para pacientes de cirurgia geral.
Os fenômenos tromboembólicos apresentam incidência de cerca de 0,6% quando é utilizada profilaxia medicamentosa. Segundo a literatura, os casos de hematomas variam entre 2,3 e 8% quando utilizada profilaxia medicamentosa, o que não difere quando comparada à incidência no âmbito da cirurgia geral2, porém em uma meta-análise de 39 artigos incluindo mais de 16.000 pacientes, Koch et al.7 demonstraram que existe um aumento das taxas de sangramento/hematomas com o uso da heparina de baixo peso molecular em pacientes submetidos a cirurgias de grande porte.
A profilaxia para tromboembolismo venoso, recomendada por pelo menos 7 dias ou mais após cirurgias de alto risco, apresenta o inconveniente do uso da heparina de baixo peso molecular, de uso injetável. Os novos regimes com anticoagulantes orais reduzem o tempo de internação e tornam a profilaxia menos inconveniente e mais segura8. Os anticoagulantes orais apresentam como vantagem não necessitar de monitoramento regular da coagulação com exames laboratoriais e a dose ou intervalo de doses não precisa ser alterada de acordo com os parâmetros laboratoriais de coagulação8.
Por outro lado, em casos de hematoma ou sangramento, quando é utilizada heparina de baixo peso molecular, pode ser ministrado o antídoto, o sulfato de protamina. Caso essas complicações ocorram após a administração dos novos anticoagulantes orais, ainda não existem antídotos específicos que revertam a ação do efeito de anticoagulação9. Por isso, em nosso serviço, utilizamos inicialmente a enoxaparina, quando o risco de sangramento/hematoma é maior, e apenas no sexto dia substituímos a mesma pelo anticoagulante oral, o rivaroxaban. Assim, aliamos segurança à praticidade.
Quando pensamos no uso dos anticoagulantes orais para tromboprofilaxia (rivaroxaban no caso do protocolo deste estudo), quatro grandes estudos clínicos, com um total de 12.000 pacientes, mostraram que o rivaroxaban apresenta eficácia superior quando comparado com 40 mg de enoxaparina subcutânea1. O rivaroxaban é um anticoagulante oral que inibe diretamente o fator Xa, é bem absorvido no intestino e o efeito máximo ocorre em 4 horas com duração de até 12h, porém a atividade do fator Xa não retorna ao normal em até 24h, portanto, 1 dose ao dia é suficiente.
Após a introdução do protocolo em nosso serviço apenas 1 paciente necessitou de reabordagem por hematoma (1,35%), o que é comparável às taxas de sangramento quando não é realizada quimioprofilaxia10.
Tendo em vista que a cascata de coagulação é ativada já durante a cirurgia (abdominoplastia), seria interessante iniciar a profilaxia no pré-operatório para prevenir a ativação da mesma. Pannucci et al.11 demonstraram que o uso da enoxaparina profilática iniciada de 6-8 horas no pós-operatório e com duração até a alta hospitalar em pacientes de alto risco pode ser protetora do tromboembolismo venoso por até 60 dias.
Todos os dados apresentados neste trabalho são condizentes com os da literatura, dentre eles porcentagem de TEV antes e após profilaxia e a presença de hematoma com o uso da profilaxia (1,18% de TVP antes do protocolo e 0% após protocolo e 1,35% de hematoma após introdução do protocolo). O risco de tromboembolismo venoso deve ser equilibrado contra o risco de sangramento aumentado com o uso da heparina de baixo peso molecular, sempre lembrando de que o sangramento é uma complicação esperada e manejável, enquanto que o tromboembolismo pulmonar pode ser uma fatal e inaceitável sequela no contexto de uma cirurgia eletiva1,4.
Existem poucos estudos na literatura que mostram a real incidência dos eventos tromboembólicos, já que a maioria é baseada em estudos retrospectivos. Além disso, apenas cerca de um terço dos casos são sintomáticos, o que prejudica a criação de protocolos e recomendações acerca deste assunto12.
Este estudo apresenta diversas limitações por se tratar de um estudo retrospectivo com uma amostragem relativamente pequena e heterogenia de pacientes após início do protocolo, porém o mesmo contribui de forma positiva para a literatura já existente. Estudos maiores, prospectivos são necessários para concluir a eficácia, momento de início e duração da quimioprofilaxia para pacientes submetidos à Cirurgia Plástica. Pode-se concluir que uma profilaxia antitrombótica adequada para os pacientes submetidos à abdominoplastia leva a uma menor morbidade/mortalidade e os eventos agudos e complicações hemorrágicas podem ser adequadamente manejados.
COLABORAÇÕES
TAJ Redação do manuscrito ou revisão crítica de seu conteúdo.
ACCV Aprovação final do manuscrito; concepção e desenho do estudo.
GLD Aprovação final do manuscrito.
REFERÊNCIAS
1. Dini GM, Ferreira MC, Albuquerque LG, Ferreira LM. How safe is thromboprophylaxis in abdominoplasty? Plast Reconstr Surg. 2012;130(6):851e-857e. PMID: 23190837 DOI: http://dx.doi.org/10.1097/PRS.0b013e31826d9fc0
2. Ponteli EP, Scialom JM, Pontelli TEGS. Profilaxia tromboembólica farmacológica e por compressão pneumática intermitente em 563 casos consecutivos de abdominoplastia. Rev Bras Cir Plást. 2012;27(1):77-86. DOI: http://dx.doi.org/10.1590/S1983-51752012000100013
3. Anger J, Baruzzi ACA, Knobel E. Um protocolo de prevenção de trombose venosa profunda em cirurgia plástica. Rev Bras Cir Plást. 2003;18(1):47-54.
4. Hatef DA, Kenkel JM, Nguyen MQ, Farkas JP, Abtahi F, Rohrich RJ, et al. Thromboembolic risk assessment and the efficacy os enoxaparin prophylaxis in excisional body contouring surgery. Plast Reconstr Surg. 2008;122(1):269-79. DOI: http://dx.doi.org/10.1097/PRS.0b013e3181773d4a
5. Paiva RA, Pitanguy I, Amorim NFG, Berger R, Shdick HA, Holanda TA. Tromboembolismo venoso em cirurgia plástica: protocolo de prevenção na Clínica Ivo Pitanguy. Rev Bras Cir Plást. 2010;25(4):583-8. DOI: http://dx.doi.org/10.1590/S1983-51752010000400003
6. Colwell AS, Reish RG, Kuter DJ, Phil BD, Austen WG Jr, Fogerty AE. Abdominal contouring procedures increase activity of the coagulation cascade. Ann Plast Surg. 2012;69(2):129-33. DOI: http://dx.doi.org/10.1097/SAP.0b013e318226b38b
7. Koch A, Bouges S, Ziegler S, Dinkel H, Daures JP, Victor N. Low molecular weight heparin and unfractionated heparin in thrombosis prophylaxis after major surgical intervention: update of previous meta-analyses. Br J Surg. 1997 Jun;84(6):750-9. PubMed PMID: 9189079.
8. Munson CF, Reid AJ. Novel oral anticoagulants in plastic surgery. J Plast Reconstr Aesthet Surg. 2016;69(5):585-93. DOI: http://dx.doi.org/10.1016/j.bjps.2016.02.011
9. Gold A. Deep vein thrombosis chemoprophylaxis in plastic surgery. Clin Plastic Surg. 2013;40(3):399-404. DOI: http://dx.doi.org/10.1016/j.cps.2013.04.003
10. Reish RG, Damjanovic B, Colwell AS. Deep venous thrombosis prophylaxis in body contouring: 105 consecutive patients. Ann Plast Surg. 2012;69(4):412-4. PMID: 22964679 DOI: http://dx.doi.org/10.1097/SAP.0b013e31824a45e0
11. Pannucci CJ, Dreszer G, Wachtman CF, Bailey SH, Portschy PR, Hamill JB, et al. Postoperative enoxaparin prevents symptomatic venous thromboembolism in high-risk plastic surgery patients. Plast Reconstr Surg. 2011;128(5):1093-103. PMID: 22030491 DOI: http://dx.doi.org/10.1097/PRS.0b013e31822b6817
12. Miszkiewicz K, Perreault I, Landes G, Harris PG, Sampalis JS, Dionyssopoulos A, et al. Venous thromboembolism in plastic surgery: incidence, current practice and recommendations. J Plast Reconstr Aesthet Surg. 2009;62(5):580-8. PMID: 19264567 DOI: http://dx.doi.org/10.1016/j.bjps.2008.11.109
1. Hospital e Maternidade Celso Pierro, Pontifícia Universidade Católica de Campinas, Campinas, SP, Brasil
2. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
Instituição: Hospital e Maternidade Celso Pierro, Campinas, SP, Brasil.
Autor correspondente:
Thatiana Ambrogini Justino
Avenida John Boyd Dunlop, S/N - Jardim Ipaussurama
Campinas, SP, Brasil - CEP 13060-904
E-mail: thaty_ambro@hotmail.com
Artigo submetido: 25/6/2017.
Artigo aceito: 5/12/2017.
Conflitos de interesse: não há.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter