

Review Article - Year 2020 - Volume 35 -
COVID-19: como proceder na prática da cirurgia plástica no Brasil. O que sabemos até agora?
COVID-19: how to proceed with the practice of plastic surgery in Brazil. What do we know right now?
RESUMO
COVID-19 (coronavirus disease, descrito em 2019) é uma doença infecciosa causada pelo coronavírus da síndrome respiratória aguda grave 2 (SARS-CoV-2). A maioria dos casos confirmados é leve ou assintomático, mas os casos mais graves podem evoluir para pneumonia grave com insuficiência respiratória e morte. Atualmente ocorre, no Brasil, um cenário de aumento exponencial de casos, dificultando a identificação da fonte de contágio. Ainda não podemos precisar quando ocorrerá o pico do surto de COVID-19 em nosso país ou quando os números de novos contaminados e óbitos começarão a diminuir. Nesse momento, o mais importante é a proteção contra um vírus do qual não se conhece todos os detalhes sobre contágio, transmissão e tratamento. A pandemia impactou e modificou a assistência médica, principalmente das especialidades cirúrgicas, onde o atendimento presencial é fundamental e não pode ser substituído integralmente pela telemedicina. Assim, o objetivo desta revisão foi compilar aspectos teóricos e práticos referentes à pandemia COVID-19 e seu impacto na rotina da atividade da cirurgia plástica. São propostos protocolos para retomada de nossas rotinas, analisando a experiência de países em fase mais adiantada da pandemia.
Palavras-chave: Infecções por coronavírus; Cirurgia plástica; Segurança do paciente; Procedimentos cirúrgicos eletivos; Equipamentos de proteção; Pandemias
ABSTRACT
COVID-19 (coronavirus disease, described in 2019) is an infectious disease caused by the severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2). Most confirmed cases are mild or asymptomatic, but the most severe cases can progress to severe pneumonia with respiratory failure and death. In Brazil, there is a scenario of an exponential increase in cases, making it challenging to identify the source of contagion. We cannot yet specify when the peak of the COVID-19 outbreak will occur in our country or when the numbers of new contaminants and deaths will begin to decrease. So, the most important thing is protection against a virus for which all the details about contagion, transmission, and treatment are not known. The pandemic impacted and modified medical care, especially for surgical specialties, where face-to-face care is essential and cannot be replaced entirely by telemedicine. Thus, this review aimed to compile theoretical and practical aspects regarding the pandemic COVID-19 and its impact on plastic surgery activity routine. Protocols are proposed for resuming our routines, analyzing countries' experience at an advanced stage of the pandemic.
Keywords: Coronavirus infections; Surgery, Plastic; Patient safety; Elective surgical procedures; Protective devices; Pandemics.
INTRODUÇÃO
COVID-19 (do inglês coronavirus disease - 2019) é uma doença infeciosa causada pelo coronavírus da síndrome respiratória aguda grave 2 (SARS-CoV-2)1. Os sintomas mais comuns são febre, tosse e dificuldade em respirar, perda de paladar ou olfato. Cerca de 80% dos casos confirmados são oligo/assintomáticos e a maioria recupera-se sem sequelas2. No entanto, 15% das infeções são graves, com pneumonias virais extensas, das quais 40% evoluem para SARS, muitas delas necessitando de ventilação assistida em unidades de terapia intensiva, e 20% evoluem a óbito. Nos casos mais graves observamos, associado à pneumonia, quadros de coagulação intravascular disseminada e falência de múltiplos órgãos3.
A doença transmite-se através de gotículas produzidas nas vias respiratórias das pessoas infectadas. Ao espirrar ou tossir, estas gotículas podem ser inaladas ou atingir diretamente a boca, nariz ou olhos de pessoas em contato próximo. De maneira alternativa, as mãos podem tocar superfícies contaminadas e levar o vírus até as mucosas, infectando as pessoas. O intervalo de tempo entre a exposição ao vírus e o início dos sintomas é de 2 a 14 dias, levando em média 5 dias. Entre os fatores de risco para pior prognóstico estão a idade avançada e comorbidades como as doenças cardiovasculares, diabetes, obesidade e doenças pulmonares obstrutivas crônicas. O diagnóstico é suspeito com base nos sintomas e fatores de risco e confirmado com ensaios em tempo real de reação em cadeia de polimerase para detecção do RNA do vírus, em amostras de muco ou de sangue (RT-PCR). Quando a pesquisa direta do RNA viral for negativa ou não puder ser feita, o diagnóstico pode ser confirmado pela sorologia ou pode ser presuntivo, baseando-se no quadro clínico e imagem de tomografia de tórax característica.
Entre as medidas de prevenção estão a lavagem frequente das mãos, evitar o contato próximo com outras pessoas e evitar tocar com as mãos nas mucosas. A utilização de máscaras cirúrgicas, recomendada inicialmente apenas para pessoas suspeitas de estarem infetadas ou para os cuidadores de pessoas infectadas e, atualmente, a recomendação é para o público em geral. Não existe vacina ou tratamento antiviral específico para a doença. Ainda não dispomos de nenhum tratamento com eficácia comprovada nesta primeira fase da infecção, conhecida como fase viral. O mais angustiante e assustador da doença é não conseguir prever com exatidão e prevenir a evolução para sua fase II de pneumonia e fase III de SARS. Nessa fase o suporte ventilatório com oxigenoterapia é fundamental, além do tratamento da desregulação imunológica e do sistema de coagulação, que passam a ser mais maléficas do que o efeito citopático do vírus.
A pandemia causada pelo vírus COVID-19 teve seus primeiros casos identificados no final de 2019, com início em Wuhan, na China. Alastrou-se pelo mundo de forma rápida e progressiva, com aumento exponencial de casos, dificultando a identificação da fonte de contágio. Ainda não podemos precisar quando ocorrerá o pico do surto de COVID-19 no Brasil ou quando os números de novos contaminados e óbitos começarão a diminuir. Ainda existem muitas dúvidas sobre o comportamento do vírus, tanto em escala epidemiológica como em questão fisiológica individual. Sabemos quais os grupos de risco mais afetados, mas também vemos pacientes fora desses grupos sucumbirem à doença. Devido à falta de tratamentos com eficácia comprovada, o distanciamento social é uma medida real, mas sua duração e magnitude são objetos de caloroso debate.
A pandemia impactou e modificou a assistência médica, principalmente das especialidades cirúrgicas, onde o atendimento presencial é fundamental e não pode ser substituído integralmente pela telemedicina. Mas temos países que já passaram pelo pico da doença e estão retomando suas atividades econômicas, incluindo o atendimento em clínicas a pacientes eletivos. O objetivo deste estudo é analisar aspectos teóricos e práticos referente à pandemia COVID-19 e seu impacto na rotina da atividade da cirurgia plástica, avaliando a experiência de países em fase mais adiantada da pandemia e propor protocolos para retomada de nossas rotinas.
MÉTODOS
Pesquisa realizada em PubMed no ano de 2020, com os seguintes termos relacionados ao vírus: “COVID”, “SARS-CoV-2”, “Coronavirus”; cruzados com termos: “plastic surgery”, “elective surgery”, “surgical”. Websites de órgãos nacionais e internacionais que divulgam fatores epidemiológicos, diretrizes e orientação para COVID-19 também foram pesquisados.
RESULTADOS
Cruzando os termos “COVID-19”, ou “SARS-CoV-2” ou “Coronavirus” com “plastic surgery”, “elective” e “surgical”, identificaram-se 15, 22 e 125 artigos, respectivamente, totalizando 162 estudos. Foram excluídos artigos tipo relato de casos, descrição de técnicas cirúrgicas em pacientes infectados e diretrizes para ensino médico durante pandemia, resultando em 127 artigos que foram analisados mais detalhadamente. Os artigos descrevem rotinas cirúrgicas adotadas por diversos serviços nas diferentes regiões afetadas pela pandemia como SubSahara4, Estados Unidos5-16, Itália17-25, Singapura26-30, China3,11,31-53, Turquia54, Inglaterra41,55,56, Brasil57, Espanha55,58, Paquistão59, Argentina21, entre outras. Foram encontradas descrição de rotinas adaptadas à pandemia COVID-19 em diferentes especialidades médicas, como ginecologia e obstetrícia58, cirurgia vascular60, cirurgia cardíaca61, cirurgia bariátrica51,62,63, oftalmologia64,65, cirurgia plástica21,36,39,55,58,66-73 e oncologia24,25,32,67,74-84.
Levantamento realizado por Al-Benna e Gohritz, em 202073, mostrou que 22% dos websites de sociedades nacionais de cirurgia plástica possuem seção específica sobre a COVID-19, com orientações para seus associados ou população em geral. Orgulhosamente nossa sociedade dedica não só uma seção, como série de vídeos e webmeetings sobre o tema (www2.cirurgiaplastica.org.br). Nessa análise da literatura mundial sobre diretrizes, observamos de maneira unânime a recomendação de testar de forma ampla a presença de vírus (RT-PCR) ou de anticorpos nos pacientes (sorologia)85, porém, em nosso meio, até o momento, não dispomos de qualquer ação governamental neste sentido e não temos disponibilidade de testes em número suficiente.
A cirurgia plástica compreende uma gama de atendimentos de natureza peculiar abrangendo desde feridas, traumas, queimaduras, reconstrução, oncologia até cirurgia estética e cosmiatria. Segundo levantamento da Sociedade Americana de Cirurgia Plástica, em 2018, foram realizados em torno de 6 milhões de procedimentos reconstrutivos, 2 milhões de procedimentos estéticos e 16 milhões de procedimentos cosméticos minimamente invasivos86. A pandemia não afeta a indicação das cirurgias de emergência, mas exige adaptações bem estabelecidas e de maneira rigorosa do ambiente hospitalar quanto ao fluxo de paciente e proteção de pessoal. Quanto menor a circulação de pessoas em qualquer ambiente e, principalmente, em ambientes hospitalares, menor o risco de disseminação da infecção e essa premissa afeta diretamente as cirurgias eletivas tanto essenciais quanto não essenciais e mais ainda qualquer procedimento estético70.
O conceito de cirurgia eletiva, neste momento de pandemia, se torna ainda mais conflitante e depende do julgamento do cirurgião e do paciente, levando em consideração a relação risco/benefício e aspectos biopsicossociais, principalmente nas cirurgias reconstrutivas. O Conselho Federal de Medicina (CFM), em portaria, define apenas cirurgia de urgência e emergência, não sendo encontrada qualquer especificidade de definição para as cirurgias eletivas. Segundo parecer de relator do Conselho Regional de Medicina do Estado do Acre (CRM-AC), as cirurgias assim são definidas:
“CIRURGIA ELETIVA: tratamento cirúrgico proposto, mas a realização pode aguardar ocasião propícia, ou seja, pode ser programado.
CIRURGIA DE URGÊNCIA: tratamento cirúrgico que requer pronta atenção e deve ser realizado dentro de 24 a 48 horas.
CIRURGIA DE EMERGÊNCIA: tratamento cirúrgico que requer atenção imediata por se tratar de uma situação crítica.”87
Stahel, em 202088, propõe uma classificação das cirurgias ainda mais detalhada:
1. Emergência: deve ser realizada em até 1 hora;
2. Urgência: deve ser realizada em até 24 horas;
3. Urgência eletiva: deve ser realizada em até 2 semanas;
4. Eletiva essencial: pode ser postergada por 1 a 3 meses;
5. Eletiva não essencial: pode ser postergada por >3 meses.
Na cirurgia plástica, consideramos eletivas essenciais as cirurgias oncológicas e, ainda assim, existe recomendação para individualizar esses procedimentos:
• Oncologia cutânea: Gentileschi et al., em 202067, definem que apenas os casos oncológicos cutâneos abaixo devem ser considerados para cirurgia:
1. Reoperação de casos de melanoma para ampliação de margem e exérese de linfonodo sentinela;
2. Tumores cutâneos com sangramento e ulceração;
3. Pacientes em acompanhamento por tumores sólidos onde a ressecção pode aumentar a sobrevida (tumores mamários e melanoma);
4. Tumores agressivos de crescimento rápido (sarcoma e melanoma);
5. Carcinoma basocelular deve ser avaliado em relação à localização (pálpebras, por exemplo).
Reconstrução mamária: Diretrizes da American Society of Breast Surgeons recomendam que reconstruções de mama devem ser analisadas com prudência. O procedimento deve ser o menos invasivo possível e, eventualmente, realizar a reconstrução definitiva em momento mais adequado. Procedimentos de grande porte podem necessitar de cuidados intensivos, o que pode aumentar o risco de contaminação89.
Existes relatos na literatura de pacientes submetidos a procedimentos cirúrgicos eletivos que apesar de todo a triagem para COVID-19 ter sido negativa, desenvolveram a doença no pós-operatório de maneira grave com óbito na maioria dos casos. Os autores questionam a incerteza do diagnóstico NEGATIVO previamente à cirurgia e se eventualmente o trauma cirúrgico não foi fator de pior prognóstico da doença. Além disso, houve exposição de todo os profissionais e pacientes que estavam no mesmo ambiente no momento da cirurgia53,90,91. Recomendam que as cirurgias eletivas sejam suspensas. Crescente número de evidências mostra complicações cardiorrespiratórias e microembólicas ou trombóticas em pacientes com a doença, mas nada se sabe sobre pacientes assintomáticos ou pré-sintomáticos63,90.
No momento a World Health Association, assim como os órgãos oficiais mundiais, recomendam postergar cirurgias eletivas85,92,93. A Sociedade Brasileira de Cirurgia Plástica também recomenda postergar cirurgias eletivas:
“Considerando a característica personalíssima de desenvolvimento da doença em cada
organismo, podendo ir de assintomático à evolução dramaticamente fatal; resta claro que levar um paciente a tratamento cirúrgico
(que não seja urgência e/ou excepcionalidade como relacionado à oncologia), é concorrer com imprudência e insegurança profissional, mormente à segurança do paciente.
A evolução pós-operatória de um paciente, primariamente hígido, com o COVID-19 pode
trazer consequências dramáticas, que certamente invocará responsabilização do cirurgião.” (Informe V - Sociedade Brasileira de Cirurgia Plástica - SBCP).).
E mesmo referente a questões legais o termo de consentimento informado deve ser acrescido de riscos para COVID-19. Porém, mesmo ciente desses riscos, ainda não é mensurável o real risco ao paciente durante o período perioperatório.
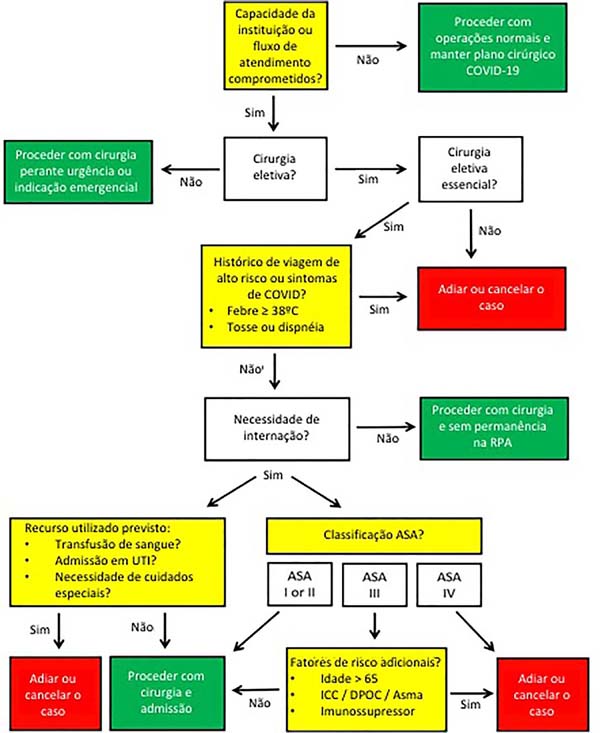
Quando e como retomar as cirurgias eletivas?
• Aguardar estatísticas favoráveis para retomar atividades cirúrgicas: - Número local de casos confirmados está diminuindo?
• Número local de mortes e internação em UTI estão diminuindo?
• Consentimento informado incluindo informações de COVID-19 assinado (vide modelo em Anexo 4).
Procedimentos minimamente invasivos39
• Quanto maior a proximidade da face, maior o risco de contaminação. Procedimentos em nasofaringe, como exame intranasal ou curativos são extremamente contaminantes.
• Aerossóis de COVID-19 podem permanecer no ar por até 3 horas. A correta dispersão de aerossóis consiste em fluxo laminar do ambiente, o que é praticamente inviável em consultórios. Melhorar sempre que possível a ventilação dos ambientes.
Procedimentos cirúrgicos em ambiente hospitalar
Avaliação da instituição de saúde
• Respeitar a classificação do Hospital ou Clínica para COVID-free ou que haja fluxo seguro estabelecido para pacientes não COVID-19. Verificar a disponibilidade de leitos de UTI COVID-free.
• Hospitais em geral já têm se adaptado quanto à mudança de rotina para desinfecção de salas e equipamentos, já que o COVID-19 pode permanecer por tempo prolongado em superfícies e mesmo no ar.
Seleção do paciente para cirurgia
• Ausência de alterações no questionário realizado no agendamento (vide sugestão de questionário em Anexo 2).
• Paciente sem comorbidades (baixo risco cirúrgico).
• Cirurgia eletiva somente após 1 ou 2 meses nos pacientes que tiveram COVID-19:
• Maior risco de trombose após o oitavo dia de aparecimento dos sintomas e até 2 meses após infecção (dado não confirmado cientificamente). Com frequência níveis de Dímero-D, citocinas inflamatórias e enzimas hepáticas são alteradas durante a doença, o que pode comprometer ainda mais qualquer estresse cirúrgico.
• Admitir somente pacientes com teste RT-PCR para COVID-19 negativo 48 horas antes, ou IgG positivo para cirurgias eletivas. Lembrar que nenhum teste tem sensibilidade de 100%. Existe sempre a possibilidade de falso negativo.
• Dar preferência para cirurgia ambulatorial e cirurgia com duração <3h.
• Preferir sedação ou anestesia locorregional, visto que existe relato de casos de ativação de COVID-19 após intubação orotraqueal em pacientes eletivos. Além de maior risco para a equipe de anestesia.
• Há incidência maior de otorrinolaringologistas contaminados que demais especialidades pela manipulação de nasofaringe.
Tática cirúrgica e proteção da equipe
• Todo paciente com testes negativos deve ser considerado potencial vetor de COVID-19.
• Equipamentos de proteção adequados para toda a equipe.
• Cuidado especial deve ser tomado em cirurgias geradoras de aerossóis, como laparoscopias e uso de eletrocautério. Usar eletrocautério quando necessário em potência mínima e auxiliado por aspirador.
DISCUSSÃO
Inicialmente chamado coronavírus, hoje denominado SARS-CoV-2, surgiu em Wuhan, na China, depois se alastrou por todo o mundo. Em 11 de março, a Organização Mundial da Saúde (OMS) declarou estado de pandemia mundial. No Brasil tivemos o primeiro caso diagnosticado em fevereiro e o último número oficial, até a conclusão desta revisão, foi de 310.087 casos confirmados e 20.047 óbitos94. O índice de mortalidade no Brasil é de 8,5 óbitos/100 mil habitantes, sendo que na região Norte temos 18,5 e na região Sul 1,2.
Houve duas importantes epidemias por coronavírus no passado recente, a “Severe Acute Respiratory Syndrome” (SARS), na China, em 2002, e a “Middle East Respiratory Syndrome” (MERS), no Oriente Médio, em 2012. Essas duas epidemias tiveram taxas de letalidade maiores, 11% e 34,3%, respectivamente, mas foram muito menos abrangentes. O novo coronavírus, o SARS-CoV-2, embora menos letal, tem maior infectividade e maior capacidade de transmissão inter-humanos, características que foram essenciais para a instalação da pandemia, somado ao fato do mundo estar cada vez mais globalizado. A letalidade da COVID-19 foi estimada em 2,3%, mas provavelmente é superestimada, pois casos assintomáticos ou oligossintomáticos (estimados em 80%) não estão computados. A taxa de transmissão (R0) é de pelo menos 2 a 2,5 pessoas contaminadas por paciente infectado, sendo que esse número só diminui com isolamento social ou desenvolvimento de imunidade da população85. O controle do contágio é ainda mais difícil, considerando que é estimado que entre 30 e 50% das transmissões ocorrem por pacientes pré-sintomáticos ou assintomáticos por tempo ainda incerto. As formas de transmissão encontradas até o momento incluem contato direto, aerossóis e fômites (superfícies contaminadas)95,96. A Tabela 1 mostra a meia-vida e tempo máximo de permanência do COVID-19 em superfícies. O vírus é envolto por uma camada lipídica e as diretrizes de descontaminação devem seguir protocolos oficiais de desinfecção. Sabe-se que qualquer forma de detergente ou desinfetante é eficaz contra o COVID-19.
| Superfície | Vida média (h) | Tempo máximo(h) |
|---|---|---|
| Aerossóis | 1,5 | 3 |
| Plástico | 6,8 | 72 |
| Papelão | 4 | 24 |
| Cobre | 1,5 | 4 |
| Aço inoxidável | 5,6 | 48 |
Quadro clínico
Inicialmente o vírus coloniza orofaringe e nasofaringe e, a partir do quinto dia, já é encontrado em traqueia e brônquios. A sintomatologia é muito diversa, e 80% dos pacientes apresentam sintomas leves ou nenhum sintoma. Os sintomas mais frequentes estão descritos na Tabela 2. A doença COVID-19 é considerada hoje uma doença sistêmica e não apenas respiratória. A letalidade é maior em grupos de risco, mas a evolução é incerta, mesmo em indivíduos fora do grupo de risco. O agravamento do quadro pode estar associado à alteração de coagulação, com microêmbulos e embolias, além de alterações de função hepática. A normalização completa da função pulmonar quando alterada ainda não está definida, mas a doença não parece deixar sequelas.
| Sintoma | % |
|---|---|
| Dor de garganta | 12,4 |
| Congestão nasal | 3,7 |
| Anosmia | 40 |
| Febre | 85,6 |
| Tosse | 68,7 |
| Cansaço | 39,4 |
| Mialgia | 15,6 |
| Náuseas ou vômitos | 6,8 |
| Diarreia | 5,3 |
Testes para COVID-19
Uma das medidas adotadas para triagem para internação de pacientes eletivos é a testagem tanto da equipe médica quanto do paciente. Porém existem diversas considerações referentes à sensibilidade dos testes disponíveis, que variam segundo a metodologia utilizada nos testes e seus fabricantes.
RT-PCR (COVID-19)
Exame que identifica sequência de RNA específica para o COVID-19, presente tanto no vírus ativo quanto em fragmento do vírus. É coletado em nasofaringe e orofaringe, onde está presente e detectável entre o terceiro e o sétimo dia a partir do aparecimento de sintomas. A sensibilidade em pacientes assintomáticos é muito baixa e, portanto, apresenta alto índice de falso-negativo. Ou seja, não podemos ter certeza que o paciente que vem ao consultório ou hospital não esteja infectado se o resultado for negativo. Isso gera risco à equipe e torna o serviço de saúde um vetor de contaminação, já que pode se observar o COVID-19 disperso no ar em até 3 horas após a permanência do paciente no ambiente. Todo paciente assintomático com exame negativo ou não testado deve ser considerado potencial portador de COVID-19.
Sorologia (IgM, IgA e IgG)
A presença de IgM e IgA, que indicam infecção recente, podem ser detectadas a partir do quinto dia do início da infecção e a IgG, produzida pelo organismo mais tardiamente, a partir da segunda semana. Paciente com IgG pode ser considerado curado, mas há discussão da capacidade da IgG conferir ou indicar proteção permanente. E não se tem certeza se mesmo imune, o paciente não poderia ser colonizado e transmissor de eventuais vírus em oronasofaringe. O paciente convalescente da COVID-19 está potencialmente protegido e provavelmente não será portador crônico do vírus, mas faltam mais evidências científicas. Portanto, os cuidados de distanciamento social e higiene dos pacientes curados e dos profissionais da saúde devem ser os mesmos. Não existe “passaporte imunológico” que dê 100% de segurança. A Tabela 3 ilustra a interpretação da sorologia.
| RESULTADO | Significado Clínico | ||
|---|---|---|---|
| PCR | IgM | IgG | |
| negativo | negativo | negativo | Negativo. |
| positivo | negativo | negativo | Infecção. |
| positivo | positivo | negativo | Fase inicial de infecção. |
| positivo | positivo | positivo | Fase ativa de infecção. |
| positivo | negativo | positivo | Fase final de infecção. |
| negativo | positivo | negativo | Fase inicial com PCR falso-negativo. Repetir PCR para confirmação. |
| negativo | negativo | positivo | Contato prévio. |
| negativo | positivo | positivo | Infecção em evolução. Repetir PCR. |
Fonte: www.fleury.com.br
Os testes rápidos que estão sendo utilizados têm auxiliado no melhor conhecimento da prevalência da infecção em diversas localidades do mundo. Esses testes detectam tanto IgM como IgG, mas não os discriminam. Porém, estudo de validação realizado no Hospital das Clínicas da FMUSP, mostra que ao utilizarmos o sangue da ponta de dedo obtemos sensibilidade do teste de apenas cerca de 55%, o qual aumenta para a excelente taxa de 96% quando utilizamos o soro dos mesmos pacientes no teste1.
Telemedicina
Ainda com legislação temporária, o CFM determina que durante o surto de COVID-19, a telemedicina pode ser utilizada para: teleorientação, orientando ou encaminhando pacientes em isolamento; telemonitoramento; ou ainda, teleinterconsulta entre profissionais de saúde98. Em outros países o uso da telemedicina tem sido amplamente utilizado neste momento para evitar o comparecimento do paciente ao consultório, em forma de pré-consulta e triagem. Dentre as subespecialidades da cirurgia plástica, na oculoplastia69,99, a telemedicina tem demonstrado ser factível na avaliação do paciente. Ressaltamos a importância do preenchimento de consentimento informado para telemedicina (vide modelo em Anexo 3).
Clínica
Temos o dever de propiciar proteção máxima a nossos colaboradores e pacientes, mas questionamos se isso seria possível em se tratando de COVID-19. A proteção tanto do staff quanto de nossos pacientes depende de adaptações já estabelecidas em protocolos.
O vírus tem capacidade de permanecer em superfícies por tempo prolongado (Tabela 1). E a desinfecção do ambiente deve ser realizada entre atendimentos.
• Retirar enfeites, plantas e revistas.
• Retirar material e objetos sobre bancadas e mesas.
• Proteção de acrílico para recepção ou limitar distância de 1,5m da recepção.
• Aumentar espaço entre cadeiras. Distância mínima recomendada é de 3m entre as pessoas.
• Agenda reduzida.
• Desinfecção do ambiente:
• Álcool 70% em equipamentos;
• Hipoclorito de sódio (água sanitária) 0,1 a 0,5% para superfícies.
Consulta
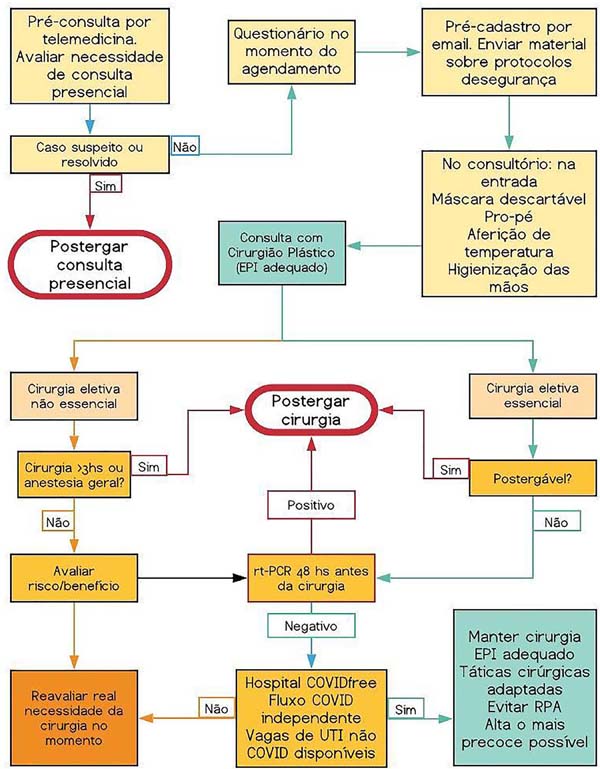
Atendimento (Figura 1):
• Pré-consulta por telemedicina. Verificar a real necessidade de o paciente ter de comparecer ao serviço de saúde. Assinar termo de consentimento para telemedicina.
• Enviar material informativo e orientação de conduta e cuidados novos adotados ao paciente por e-mail ou WhatsApp (Anexo 1): https://portal.fiocruz.br/coronavirus/material-para-download2
• Questionário (triage card) online ou e-mail (Anexo 2).
• Triagem para COVID-19.
• Paciente deve remover luvas e máscara ao entrar na clínica, colocar em saco plástico e lavar as mãos. A clínica deve fornecer máscaras novas.
• Uso de propé obrigatório. Ideal seria utilizar colocador automático para não haver contato com calçados.
• Consentimento informado para COVID-19. Mesmo com o consentimento informado assinado, as incertezas relacionadas ao vírus não garantem segurança para o profissional100(Anexo 3).
• Paciente só é autorizado a entrar na clínica no horário marcado.
• Não trazer acompanhantes (exceto em casos específicos).
Staff
• Treinamento exaustivo de staff e exigência de cumprimento das diretrizes: https://portal.fiocruz.br/coronavirus/material-para-download2
• Máscara para staff deve ser com filtro, como a N-95. Máscara cirúrgicas não protegem completamente. Seja qual for o procedimento, a N-95 deve ser utilizada.
• Face shield para proteção total da face.
• Touca.
• Escovação das mãos no início do dia.
• Avental descartável.
• Propé.
• Luvas.
• Gorro.
• Álcool em gel em todos os ambientes.
CONCLUSÃO
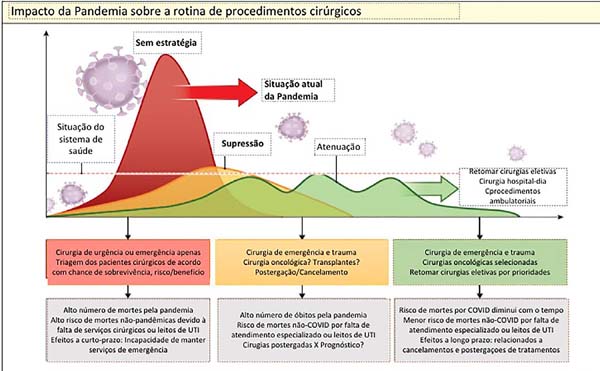
Existe uma profusão de editoriais e artigos estabelecendo regras e algoritmos para indicação ou suspensão de procedimentos cirúrgicos. A suspensão de cirurgias em massa, como ocorre no mundo todo, deve gerar consequências ainda imensuráveis, tanto de saúde como econômicas, inclusive piorando a condição cirúrgica do paciente por causa do confinamento. A situação ideal para retomada da normalidade de nossas atividades ainda não está visível no horizonte, como mostra o gráfico da Figura 2 46.
Na literatura mundial, não existe qualquer recomendação que não seja esta no momento: POSTERGAR CIRURGIAS ELETIVAS NÃO ESSENCIAIS. Mesmo sabendo das repercussões de saúde para nossos pacientes e econômicas por nos manter afastados das atividades diárias, estamos diante de uma pandemia sem limites ou consequências definidas. Nossa prática é fundamentada no princípio: primo non nocere. Baseado em evidências encontradas na literatura:
• Seguir orientação do governo e órgãos de classe.
• Abrir lentamente o consultório quando a pandemia estiver controlada.
• Triagem antes da consulta presencial com questionário por telefone, e-mail ou mensagem eletrônica. Adotar a telemedicina como ferramenta inicial para triagem e diagnóstico quando possível.
• Fornecer informações por escrito sobre protocolos de segurança e atualização sobre a pandemia para evitar maior contato entre equipe e paciente. Materiais para download disponíveis em: https://portal.fiocruz.br/coronavirus/material- para-download2
• Protocolos de segurança para pacientes.
• Equipamento de proteção individual adequado para equipe.
• Não esquecer que COVID-19 pode ser considerado acidente de trabalho;
• Quanto menor o número de indivíduos no ambiente menor o risco de transmissão.
Criamos um fluxograma para auxiliar nas decisões referentes à indicação de cirurgias plásticas (Figura 3).
REFERÊNCIAS
1. Gorbalenya AE, Snijder EJ, Spaan WJ. Severe acute respiratory syndrome coronavirus phylogeny: toward consensus. J Virol. 2004 Aug;78(15):7863-6.
2. World Health Organization (WHO). Coronavirus Disease 2019 (COVID-19): situation report [Internet]. Geneva: WHO; 2020; [acesso em 2020 mai 22]. Disponível em: https://apps.who.int/iris/bitstream/handle/10665/332151/nCoVsitrep15May2020-eng.pdf?sequence=1&isAllowed=y
3. Zhou P, Yang XL, Wang XG, Hu B, Zhang L, Zhang W, et al. A pneumonia outbreak associated with a new coronavirus of probable bat origin. Nature. 2020;579(7798):270-3.
4. Ademuyiwa AO, Bekele A, Berhea AB, Borgstein E, Capo-Chichi N, Derbew M, et al. COVID-19 preparedness within the surgical, obstetric and anesthetic ecosystem in Sub Saharan Africa. Ann Surg. 2020 Apr 13; [Epub ahead of print]. DOI: https://doi.org/10.1097/SLA.0000000000003964
5. Lancaster EM, Sosa JA, Sammann A, Pierce L, Shen W, Conte MC, et al. Rapid response of an Academic Surgical Department to the COVID-19 pandemic: implications for patients, surgeons, and the community. J Am Coll Surg. 2020 Jun;230(6):1064-73.
6. Brat GA, Hersey S, Chhabra K, Gupta A, Scott J. Protecting surgical teams during the COVID-19 outbreak: a narrative review and clinical considerations. Ann Surg. 2020 Apr 17; [Epub ahead of print]. DOI: https://doi.org/10.1097/SLA.0000000000003926
7. Mirza AK. Perspectives on vascular surgical practice change due to COVID-19 at a nonacademic tertiary care center. J Vasc Surg. 2020 Apr;S0741-5214(20):30592-9.
8. Massey PA, McClary K, Zhang AS, Savoie FH, Barton RS. Orthopaedic surgical selection and inpatient paradigms during the coronavirus (COVID-19) pandemic. J Am Acad Orthop Surg. 2020 Apr;28(11):436-50.
9. Wick EC, Pierce L, Conte MC, Sosa JA. Operationalizing the operating room: ensuring appropriate surgical care in the era of COVID-19. Ann Surg. 2020 May 1; [Epub ahead of print]. DOI: https://doi.org/10.1097/SLA.0000000000004003
10. Service BC, Collins AP, Crespo A, Couto P, Gupta S, Avilucea F, et al. Medically necessary orthopaedic surgery during the COVID-19 pandemic: safe surgical practices and a classification to guide treatment. J Bone Joint Surg Am. 2020 May 13; [Epub ahead of print]. DOI: https://doi.org/10.2106/JBJS.20.00599
11. Ross SW, Lauer CW, Miles WS, Green JM, Christmas AB, May AK, et al. Maximizing the calm before the storm: tiered surgical response plan for novel coronavirus (COVID-19). J Am Coll Surg. 2020(6):1080-91.e3.
12. Brindle ME, Gawande A. Managing COVID-19 in surgical systems. Ann Surg. 2020 Mar 23; [Epub ahead of print]. DOI: https://doi.org/10.1097/SLA.0000000000003923
13. Bedard NA, Elkins JM, Brown TS. Effect of COVID-19 on hip and knee arthroplasty surgical volume in the United States. J Arthroplasty. 2020 Apr 24; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.arth.2020.04.060
14. Sheth PD, Simons JP, Robichaud DI, Ciaranello AL, Schanzer A. Development of a surgical workforce access team in the battle against COVID-19. J Vasc Surg. 2020 Apr 24; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.jvs.2020.04.493
15. Howe JR, Bartlett DL, Tyler DS, Wong SL, Hunt KK, DeMatteo RP, et al. COVID-19 Guideline Modifications as CMS Announces "Opening Up America Again": comments from the Society of Surgical Oncology. Ann Surg Oncol. 2020 May 8; [Epub ahead of print]. DOI: https://doi.org/10.1245/s10434-020-08565-9
16. Brindle ME, Doherty G, Lillemoe K, Gawande A. Approaching surgical triage during the COVID-19 pandemic. Ann Surg. 2020 May 1; [Epub ahead of print]. DOI: https://doi.org/10.1097/SLA.0000000000003992
17. Patriti A, Eugeni E, Guerra F. What happened to surgical emergencies in the era of COVID-19 outbreak? Considerations of surgeons working in an Italian COVID-19 red zone. Updates Surg. 2020 Apr 23; [Epub ahead of print]. DOI: https://doi.org/10.1007/s13304-020-00779-6
18. Giulio M, Achilli P, Dario M. An underestimated "false negative COVID cholecystitis" in Northern Italy and the contagion of a surgical ward: it can happen everywhere. Updates Surg. 2020; [Epub ahead of print].
19. Alemanno G, Tomaiuolo M, Peris A, Batacchi S, Nozzoli C, Prosperi P. Surgical perspectives and patways in an emergency department during the COVID-19 pandemic. Am J Surg. 2020; [Epub ahead of print].
20. Peloso A, Moeckli B, Oldani G, Triponez F, Toso C. Response of a European surgical department to the COVID-19 crisis. Swiss Med Wkly. 2020 Apr;150:w20241.
21. Mayer HF, Persichetti P. Plastic surgery during the COVID-19 pandemic times. Eur J Plast Surg. 2020 May 7; [Epub ahead of print]. DOI: https://doi.org/10.1007/s00238-020-01685-1
22. Chisci E, Masciello F, Michelagnoli S. Creation of a vascular surgical hub responding to the COVID-19 emergency: the italian USL Toscana Centro model. J Vasc Surg. 2020 Apr 16; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.jvs.2020.04.019
23. Kurihara H, Bisagni P, Faccincani R, Zago M. COVID-19 outbreak in Northern Italy: viewpoint of the Milan Area Surgical Community. J Trauma Acute Care Surg. 2020 Mar 20; [Epub ahead of print]. DOI: https://doi.org/10.1097/ta.0000000000002695
24. Perrone AM, De Palma A, De Iaco P. Covid-19 global pandemic: options for management of gynecologic cancers. The experience in surgical management of ovarian cancer in the second highest affected Italian region. Int J Gynecol Cancer. 2020 May 6; [Epub ahead of print]. DOI: https://doi.org/10.1136/ijgc-2020-001489
25. Marano L, Marrelli D, Roviello F. Cancer care under the outbreak of COVID-19: a perspective from Italian tertiary referral center for surgical oncology. Eur J Surg Oncol. 2020 Apr 15; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.ejso.2020.04.004
26. Ahmed S, Tan WLG, Chong YL. Surgical response to COVID-19 pandemic: a Singapore perspective. J Am Coll Surg. 2020;230(6):1074-77. DOI: https://doi.org/10.1016/j.jamcollsurg.2020.04.003
27. Low TY, So JBY, Madhavan KK, Hartman M. Restructuring the surgical service during the COVID-19 pandemic: experience from a tertiary institution in Singapore. Br J Surg. 2020 May 14; [Epub ahead of print]. DOI: https://doi.org/10.1002/bjs.11701
28. Ng ASH, Chew MH, Charn TC, Wong MK, Wong WK, Lee LS. Keeping a cut above the coronavirus disease: surgical perspectives from a public health institution in Singapore during Covid-19. ANZ J Surg. 2020;90(5):600-9. DOI: https://doi.org/10.1111/ans.15904
29. Chew MH, Tan WJ, Ng CY, Ng KH. Deeply reconsidering elective surgery: worldwide concerns regarding colorectal surgery in a COVID-19 pandemic and a Singapore perspective. Singapore Med J. 2020 Apr 29; [Epub ahead of print]. DOI: https://doi.org/10.11622/smedj.2020070
30. Yeo D, Yeo C, Kaushal S, Tan G. COVID-19 and the General Surgical Department - measures to reduce spread of SARS-COV-2 among surgeons. Ann Surg. 2020 May 19; [Epub ahead of print]. DOI: https://doi.org/10.1097/SLA.0000000000003957
31. Wang H, Wu J, Wei Y, Zhu Y, Ye D. Surgical volume, safety, drug administration, and clinical trials during COVID-19: single-center experience in Shanghai, China. Eur Urol. 2020 Apr 21; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.eururo.2020.04.026
32. Ma FH, Hu HT, Tian YT. [Surgical treatment strategy for digestive system malignancies during the outbreak of COVID-19]. Zhonghua Zhong Liu Za Zhi. 2020 Mar;42(3):180-3.
33. Li Y, Qin JJ, Wang Z, Yu Y, Wen YY, Chen XK, et al. [Surgical treatment for esophageal cancer during the outbreak of COVID-19]. Zhonghua Zhong Liu Za Zhi. 2020 Apr;42(4):296-300.
34. Zhao Z, Li M, Liu R. Suggestions on surgical treatment during coronavirus disease 2019 (COVID-19) pandemic. Biosci Trends. 2020 Apr 27; [Epub ahead of print]. DOI: https://doi.org/10.5582/bst.2020.03098
35. Balibrea JM, Badia JM, Rubio Pérez I, Martin Antona E, Alvarez Pena E, Garcia Botella S, et al. Surgical management of patients with COVID-19 infection. Recommendations of the Spanish Association of Surgeons. Cir Esp. 2020 May;98(5):251-9.
36. Wang L, Gong R, Yu S, Qian H. Social media impact on a plastic surgery clinic during shutdown due to COVID-19 in China. Facial Plast Surg Aesthet Med. 2020 May;22(3):162-3.
37. Xu J, Xu QH, Wang CM, Wang J. Psychological status of surgical staff during the COVID-19 outbreak. Psychiatry Res. 2020 Apr;288:112955.
38. Tan YT, Wang JW, Zhao K, Han L, Zhang HQ, Niu HQ, et al. Preliminary recommendations for surgical practice of neurosurgery department in the central epidemic area of 2019 coronavirus infection. Curr Med Sci. 2020 Apr;40(2):281-4.
39. Ozturk CN, Kuruoglu D, Ozturk C, Rampazzo A, Gurunian Gurunluoglu R. Plastic surgery and the Covid-19 pandemic: a review of clinical guidelines. Ann Plast Surg. 2020 Apr 30; [Epub ahead of print]. DOI: https://doi.org/10.1097/sap.0000000000002443
40. Kuang D, Xu SP, Hu Y, Liu C, Duan YQ, Wang GP. [The pathological changes and related studies of novel coronavirus infected surgical specimen]. Zhonghua Bing Li Xue Za Zhi. 2020 Mar;49(0):E008.
41. Liu Z, Ding Z, Guan X, Zhang Y, Wang X, Khan JS. Optimizing response in surgical systems during and after COVID-19 pandemic: lessons from China and the UK - Perspective. Int J Surg. 2020 Jun;78:156-9.
42. Qing H, Yang Z, Shi M, Zhang Z. New evidence of SARS-CoV-2 transmission through the ocular surface. Graefes Arch Clin Exp Ophthalmol. 2020 May 4; [Epub ahead of print]. DOI: https://doi.org/10.1007/s00417-020-04726-4
43. Zheng MH, Boni L, Fingerhut A. Minimally invasive surgery and the novel coronavirus outbreak: lessons learned in China and Italy. Ann Surg. 2020 Mar 26; [Epub ahead of print]. DOI: https://doi.org/10.1097/SLA.0000000000003924
44. Zhou Y, Xu H, Li L, Ren X. Management for patients with pediatric surgical disease during the COVID-19 epidemic. Pediatr Surg Int. 2020 Jun;36(6):751-2.
45. Huang G. The importance of preventing COVID-19 in surgical wards cannot be overemphasized. Br J Surg. 2020 Jun;107(7):e198.
46. Soreide K, Hallet J, Matthews JB, Schnitzbauer AA, Line PD, Lai PBS, et al. Immediate and long-term impact of the COVID-19 pandemic on delivery of surgical services. Br J Surg. 2020 Apr 30; [Epub ahead of print]. DOI: https://doi.org/10.1002/bjs.11670
47. Hu YJ, Zhang JM, Chen ZP. Experiences of practicing surgical neuro-oncology during the COVID-19 pandemic. J Neurooncol. 2020 Apr 10; [Epub ahead of print]. DOI: https://doi.org/10.1007/s11060-020-03489-6
48. Zhang X, Chen X, Chen L, Deng C, Zou X, Liu W, et al. The evidence of SARS-CoV- 2 infection on ocular surface. Ocul Surf. 2020;18(3):360-2.
49. Ma QX, Shan H, Zhang CM, Zhang HL, Li GM, Yang RM, et al. Decontamination of face masks with steam for mask reuse in fighting the pandemic COVID-19: experimental supports. J Med Virol. 2020 Apr 22; [Epub ahead of print]. DOI: https://doi.org/10.1002/jmv.25921
50. He Y, Wei J, Bian J, Guo K, Lu J, Mei W, et al. Chinese Society of Anesthesiology expert consensus on anesthetic management of cardiac surgical patients with suspected or confirmed Coronavirus disease 2019. J Cardiothorac Vasc Anesth. 2020 Mar;34(6):1397-401.
51. Rubino F, Cohen RV, Mingrone G, le Roux CW, Mechanick JI, Arterburn DE, et al. Bariatric and metabolic surgery during and after the COVID-19 pandemic: DSS recommendations for management of surgical candidates and postoperative patients and prioritisation of access to surgery. Lancet Diabetes Endocrinol. 2020 May 7; [Epub ahead of print]. DOI: https://doi.org/10.1016/S2213-8587(20)30157-1
52. Wang JZ, Zhang RY, Bai J. An anti-oxidative therapy for ameliorating cardiac injuries of critically ill COVID-19-infected patients. Int J Cardiol. 2020 Apr 6; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.ijcard.2020.04.009
53. Lei S, Jiang F, Su W, Chen C, Chen J, Mei W, et al. Clinical characteristics and outcomes of patients undergoing surgeries during the incubation period of COVID-19 infection. EClinicalMedicine. 2020 Apr;21:100331. DOI: https://doi.org/10.1016/j.eclinm.2020.100331
54. Unlu C, Ustun Y. Approach to surgical interventions during Covid-19 pandemic in Turkey. J Minim Invasive Gynecol. 2020 Apr 25; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.jmig.2020.04.026
55. Armstrong A, Jeevaratnam J, Murphy G, Pasha M, Tough A, Conway-Jones R, et al. A plastic surgery service response to COVID-19 in one of the largest teaching hospitals in Europe. J Plast Reconstr Aesthet Surg. 2020 Apr 21; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.bjps.2020.03.027
56. Iacobucci G. Covid-19: all non-urgent elective surgery is suspended for at least three months in England. BMJ. 2020 Mar;368:m1106.
57. Brito LGO, Ribeiro PA, Silva Filho AL, COVID FBGSGf. How Brazil is dealing with COVID-19 pandemic arrival regarding elective gynecological surgeries. J Minim Invasive Gynecol. 2020 Apr 25; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.jmig.2020.04.028
58. Giunta RE, Frank K, Costa H, Demirdover C, di Benedetto G, Elander A, et al. The COVID-19 pandemic and its impact on plastic surgery in Europe - an ESPRAS survey. Handchir Mikrochir Plast Chir. 2020 May 11; [Epub ahead of print]. DOI: https://doi.org/10.1055/a-1169-4443
59. Rana RE, Ather MH. Change in surgical practice amidst COVID 19; example from a tertiary care centre in Pakistan. Ann Med Surg (Lond). 2020 May 1; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.amsu.2020.04.035
60. Basman C, Kliger CA, Pirelli L, Scheinerman SJ. Management of elective aortic valve replacement over the long term in the era of COVID-19. Eur J Cardiothorac Surg. 2020;57(6):1029-31.
61. Engelman DT, Lother S, George I, Funk DJ, Ailawadi G, Atluri P, et al. Adult cardiac surgery and the COVID-19 pandemic: aggressive infection mitigation strategies are necessary in the operating room and surgical recovery. Ann Thorac Surg. 2020 Apr 27; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.athoracsur.2020.04.007
62. Vilallonga R, Blanco-Colino R, Carrasco MA. Reply to the article "Bariatric surgical practice during the initial phase of COVID-19 outbreak". Obes Surg. 2020 May 13; [Epub ahead of print]. DOI: https://doi.org/10.1007/s11695-020-04678-y
63. Aminian A, Kermansaravi M, Azizi S, Alibeigi P, Safamanesh S, Mousavimaleki A, et al. Bariatric surgical practice during the initial phase of COVID-19 outbreak. Obes Surg. 2020 Apr 20; [Epub ahead of print]. DOI: https://doi.org/10.1007/s11695-020-04617-x
64. Arndt C, Delyfer MN, Kodjikian L, Leveziel N, Zech C. [How to approach management of surgical vitreoretinal disease during the SARS-CoV-2 Covid-19 pandemic?]. J Fr Ophtalmol. 2020 Apr 30; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.jfo.2020.04.011
65. Shih KC, Wong JKW, Lai JSM, Chan JCH. The case for continuing elective cataract surgery during the COVID-19 pandemic. J Cataract Refract Surg. 2020 May 1; [Epub ahead of print]. DOI: https://doi.org/10.1097/j.jcrs.0000000000000225
66. Shokri T, Lighthall JG. Telemedicine in the era of the COVID-19 pandemic: implications in facial plastic surgery. Facial Plast Surg Aesthet Med. 2020 May/Jun;22(3):155-6.
67. Gentileschi S, Caretto AA, Tagliaferri L, Salgarello M, Peris K. Skin cancer plastic surgery during the COVID-19 pandemic. Eur J Surg Oncol. 2020 May 1; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.ejso.2020.04.048
68. Unadkat SN, Andrews PJ, Bertossi D, D'Souza A, Joshi A, Shandilya M, et al. Recovery of elective facial plastic surgery in the post-Coronavirus disease 2019 Era: recommendations from the European Academy of Facial Plastic Surgery Task Force. Facial Plast Surg Aesthet Med. 2020 May 14; [Epub ahead of print]. DOI: https://doi.org/10.1089/fpsam.2020.0258
69. Langer PD, Bernardini FP. Oculofacial plastic surgery and the COVID-19 pandemic: current reactions and implications for the future. Ophthalmology. 2020 Apr 26; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.ophtha.2020.04.035
70. Singh P, Ponniah A, Nikkhah D, Mosahebi A. The effects of a novel global pandemic (COVID-19) on a plastic surgery department. Aesthet Surg J. 2020 Apr 29; [Epub ahead of print]. DOI: https://doi.org/10.1093/asj/sjaa074
71. Kamolz LP, Spendel S. [The COVID-19 pandemia and its consequences for plastic surgery and hand surgery: a comment from the Graz University Hospital]. Handchir Mikrochir Plast Chir. 2020 May 13; [Epub ahead of print]. DOI: https://doi.org/10.1055/a-1165-6799
72. Giunta RE, Frank K, Moellhoff N, Braig D, Haas EM, Ahmad N, et al. [The COVID- 19 pandemia and its consequences for plastic surgery and hand surgery]. Handchir Mikrochir Plast Chir. 2020 Apr 28; [Epub ahead of print]. DOI: https://doi.org/10.1055/a-1163-9009
73. Al-Benna S, Gohritz A. Availability of COVID-19 information from National Plastic Surgery Society websites. Ann Plast Surg. 2020 May 4; [Epub ahead of print]. DOI: https://doi.org/10.1097/SAP.0000000000002447
74. Doussot A, Heyd B, Lakkis Z. We asked the experts: how do we maintain surgical quality standards for enhanced recovery programs after cancer surgery during the COVID-19 outbreak?. World J Surg. 2020 Apr 26; [Epub ahead of print]. DOI: https://doi.org/10.1007/s00268-020-05546-7
75. Cardoso P, Rodrigues-Pinto R. Surgical management of bone and soft tissue sarcomas and skeletal metastases during the COVID-19 pandemic. Eur J Surg Oncol. 2020 Apr 18; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.ejso.2020.04.027
76. Akladios C, Azais H, Ballester M, Bendifallah S, Bolze PA, Bourdel N, et al. [Guidelines for surgical management of gynaecological cancer during pandemic COVID- 19 period - FRANCOGYN group for the CNGOF]. Gynecol Obstet Fertil Senol. 2020;48(5):444-7.
77. Sell NM, Silver JK, Rando S, Draviam AC, Mina DS, Qadan M. Prehabilitation telemedicine in neoadjuvant surgical oncology patients during the novel COVID-19 coronavirus pandemic. Ann Surg. 2020 May 1; [Epub ahead of print]. DOI: https://doi.org/10.1097/SLA.0000000000004002
78. Head A, Neck Surgery Treatment Guidelines C, Maniakas A, Jozaghi Y, Zafereo ME, Sturgis EM, et al. Head and neck surgical oncology in the time of a pandemic: subsite-specific triage guidelines during the COVID-19 pandemic. Head Neck. 2020 Jun;42(6):1194-201.
79. Day AT, Sher DJ, Lee RC, Truelson JM, Myers LL, Sumer BD, et al. Head and neck oncology during the COVID-19 pandemic: reconsidering traditional treatment paradigms in light of new surgical and other multilevel risks. Oral Oncol. 2020 Apr 6; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.oraloncology.2020.104684
80. Classe JM, Dolivet G, Evrard S, Ferron G, Lecuru F, Leufflen L, et al. [French Society for Surgical Oncology (SFCO) guidelines for the management of surgical oncology in the pandemic context of COVID 19]. Bull Cancer. 2020 Apr 6; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.bulcan.2020.03.010
81. Civantos FJ, Leibowitz JM, Arnold DJ, Stubbs VC, Gross JH, Thomas GR, et al. Ethical surgical triage of head and neck cancer patients during the COVID-19 pandemic. Head Neck. 2020 May 1; [Epub ahead of print]. DOI: https://doi.org/10.1002/hed.26229
82. Ginsburg KB, Curtis GL, Timar RE, George AK, Cher ML. Delayed radical prostatectomy is not associated with adverse oncological outcomes: implications for men experiencing surgical delay due to the COVID-19 pandemic. J Urol. 2020 May 1; [Epub ahead of print]. DOI: https://doi.org/10.1097/JU.0000000000001089
83. Mazzaferro V, Danelli P, Torzilli G, Busset MDD, Virdis M, Sposito C. A combined approach to priorities of surgical oncology during the COVID-19 epidemic. Ann Surg. 2020 May 1; [Epub ahead of print]. DOI: https://doi.org/10.1097/SLA.0000000000004005
84. Ghannam A, Souadka A. Beware of time delay and differential diagnosis when screening for symptoms of COVID-19 in surgical cancer patients. J Am Coll Surg. 2020 May 8; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.jamcollsurg.2020.04.032
85. World Health Organization (WHO). Surveillance strategies for COVID-19 human infection. Geneva: WHO; 2020.
86. American Society of Plastic Surgeons (ASPS). 2018 - National plastic surgery statistics. USA: ASPS; 2018.
87. Conselho Regional de Medicina do Estado do Acre (CRM-AC). Resolução CRM-AC n° 01/2020. Recomenda o retorno de procedimentos médicos, cirurgias e consultas no âmbito da FUNDHACRE. Rio Branco (AC): CRM-AC; 2010.
88. Stahel PF. How to risk-stratify elective surgery during the COVID-19 pandemic?. Patient Saf Surg. 2020 Mar;14:8.
89. Dietz JR, Moran MS, Isakoff SJ, Kurtzman SH, Willey SC, Burstein HJ, et al. Recommendations for prioritization, treatment, and triage of breast cancer patients during the COVID-19 pandemic. The COVID-19 pandemic breast cancer consortium. Breast Cancer Res Treat. 2020;181(3):487-97.
90. Aminian A, Safari S, Razeghian-Jahromi A, Ghorbani M, Delaney CP. COVID-19 outbreak and surgical practice: unexpected fatality in perioperative period. Ann Surg. 2020 Mar 26; [Epub ahead of print]. DOI: https://doi.org/10.1097/SLA.0000000000003925
91. Lepre L, Costa G, Virno VA, Dalsasso G, Campa RD, Clavarino F, et al. Acute care surgery and post-operative COVID-19 pneumonia: a surgical and environmental challenge. ANZ J Surg. 2020 Apr 25; [Epub ahead of print]. DOI: https://doi.org/10.1111/ans.15962
92. Diaz A, Sarac BA, Schoenbrunner AR, Janis JE, Pawlik TM. Elective surgery in the time of COVID-19. Am J Surg. 2020 Apr 16; [Epub ahead of print]. DOI: https://doi.org/10.1016/j.amjsurg.2020.04.014
93. Collaborative COVIDSurg. Global guidance for surgical care during the COVID-19 pandemic. Br J Surg. 2020 Apr 15; [Epub ahead of print]. DOI: https://doi.org/10.1002/bjs.11646
94. Ministério da Saúde (BR). Painel coronavírus. Brasília (DF): Ministério da Saúde; 2020; [acesso em 2020 mai 21]. Disponível em: https://covid.saude.gov.br/
95. Ong SWX, Tan YK, Chia PY, Lee TH, Ng OT, Wong MSY, et al. Air, Surface environmental, and personal protective equipment contamination by severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) from a symptomatic patient. JAMA. 2020 Apr;323(16):1610-2.
96. van Doremalen N, Bushmaker T, Morris DH, Holbrook MG, Gamble A, Williamson BN, et al. Aerosol and surface stability of SARS-CoV-2 as compared with SARS-CoV-1. N Engl J Med. 2020 Apr;382(16):1564-7.
97. Lovato A, Filippis C. Clinical presentation of COVID-19: a systematic review focusing on upper airway symptoms. Ear Nose Throat J. 2020 Apr 13; [Epub ahead of print]. DOI: https://doi.org/10.1177/0145561320920762
98. Conselho Federal de Medicina (CFM). Oficio CFM no 1756/2020 - COJUR. Telemedicina CFM. Brasília (DF): CFM; 2020.
99. Mak ST, Yuen HK. Oculoplastic surgery practice during the COVID-19 novel coronavirus pandemic: experience sharing from Hong Kong. Orbit. 2020 Apr 15; [Epub ahead of print]. DOI: https://doi.org/10.1080/01676830.2020.1754435
100. Bryan AF, Milner R, Roggin KK, Angelos P, Matthews JB. Unknown unknowns: surgical consent during the COVID-19 pandemic. Ann Surg. 2020 Apr 19; [Epub ahead of print]. DOI: https://doi.org/10.1097/SLA.0000000000003995
ANEXOS
Fonte: Adaptado de recomendações da Sociedade Europeia de Cirurgia Plástica (EURAPS)68.
1. Hospital São Luiz Itaim, São Paulo, SP, Brasil.
2. Faculdade de Medicina do ABC, Plastic Surgery Department, São Paulo, SP, Brasil.
3. Universidade de São Paulo, Clinical Immunology and Allergy Division, São Paulo,
SP, Brasil.
BLB Análise e/ou interpretação dos dados, Aprovação final do manuscrito, Coleta de Dados, Conceitualização, Concepção e desenho do estudo, Gerenciamento do Projeto, Metodologia, Redação - Preparação do original, Redação - Revisão e Edição, Supervisão, Visualização
CI Análise e/ou interpretação dos dados, Aprovação final do manuscrito, Conceitualização, Concepção e desenho do estudo, Metodologia, Redação - Preparação do original, Redação - Revisão e Edição, Supervisão, Visualização
DPN Aprovação final do manuscrito, Redação - Revisão e Edição, Visualização
PGB Análise e/ou interpretação dos dados, Aprovação final do manuscrito, Concepção e desenho do estudo, Investigação, Metodologia, Redação - Preparação do original, Redação - Revisão e Edição, Supervisão, Visualização
Autor correspondente: Beatriz Lassance Brito, Rua Jesuíno Arruda, 676, Itaim Bibi, São Paulo, SP, Brasil. CEP: 04532-082. E-mail: beatriz@lassance.com
Artigo submetido: 20/05/2020.
Artigo aceito: 27/05/2020.
Conflitos de interesse: não há.














 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter