

Original Article - Year 2021 - Volume 36 -
Tela sintética como alternativa potencial de baixo custo à matriz dérmica nas reconstruções mamárias
Synthetic mesh as a potential low-cost alternative to dermal matrix in mammary reconstructions
RESUMO
Introdução: O emprego das matrizes dérmicas acelulares (ADM) na reconstrução mamária imediata com prótese de silicone (RMIP) levou à diminuição do número de procedimentos cirúrgicos (em relação ao expansor de silicone) secundários à mastectomia, permitindo a utilização de implantes de silicone >300cc. O seu alto custo inviabilizou o emprego em larga escala (principalmente em países fora dos EUA) e a utilização de malhas sintéticas mostrou-se uma alternativa viável e bastante utilizada (principalmente na Europa). Este estudo objetivou identificar se há alguma diferença na eficiência cirúrgica da RMIP após a mastectomia utilizando materiais biológicos (ADM) ou sintéticos.
Métodos: Foi realizada uma pesquisa nos bancos de dados PubMed e BVS dos cinco últimos anos (preferencialmente), usando as palavras-chave: "mamoplastia" e "mastectomia" e "telas cirúrgicas" e "matriz dérmica acelular" e "implantes de mama" e "complicações pós-operatórias".
Resultados: A incidência de infecção, hematoma, necrose cutânea, seroma, extrusão ou perda de implante e contratura capsular encontrados na pesquisa revelou serem complicações inerentes às características pré-operatória dos pacientes: idade >65 anos, índice de massa corpórea (IMC) >30kg/m2, mamas grandes (mais de 600g), ressecções extensas de pele e incisões cutâneas em T invertido, tabagismo, diabetes, hipertensão, tempo de remoção longo do dreno no pós-operatório, radioterapia no pré/pós-operatório e que referidas complicações no pós-operatório não tinham relação com a utilização de ADM ou malha sintética.
Conclusão: O consenso dos dados apresentados mostra que a RMIP com malhas sintéticas produziu resultados estéticos comparáveis às ADMs, com menores custos e taxas de complicações.
Palavras-chave: Telas cirúrgicas; Implantes de mama; Complicações pós-operatórias; Mastectomia; Mamoplastia; Neoplasias da mama
ABSTRACT
Introduction: The use of acellular dermal matrices (ADM) in immediate breast reconstruction with silicone prosthesis (IBRP) led to a decrease in the number of surgical procedures (concerning the silicone expander) secondary to mastectomy, allowing the use of silicone implants >300cc. Its high cost made large-scale employment impossible (mainly in countries outside the US). Synthetic meshes proved to be a viable and widely used alternative (mainly in Europe). This study aimed to identify any difference in the surgical efficiency of IBRP after mastectomy using biological (ADM) or synthetic materials.
Methods: A search was performed in the PubMed and VHL last five years databases (preferably), using the keywords: "mammoplasty" and "mastectomy" and "surgical screens" and "acellular dermal matrix" and "breast implants" and "postoperative complications".
Results: The incidence of infection, hematoma, skin necrosis, seroma, extrusion or loss of implant and capsular contracture found in the research revealed to be complications inherent to the preoperative characteristics of patients: age >65 years, body mass index (BMI) >30kg/m2, large breasts (more than 600g), extensive skin resections and skin incisions in inverted T, smoking, diabetes, hypertension, time of long removal of the drain in the postoperative period, radiotherapy in the pre/postoperative period and that reported postoperative complications were not related to the use of ADM or synthetic mesh.
Conclusion: The consensus of the data presented shows that the IBRP with synthetic meshes produced aesthetic results comparable to the ADMs, with lower costs and complication rates.
Keywords: Surgical screens; Breast implants; Postoperative complications; Mastectomy; Mammoplasty; Breast neoplasms.
INTRODUÇÃO
A popularidade da reconstrução mamária com prótese de silicone é explicada por sua simplicidade técnica e fácil reprodutibilidade, menor morbidade local e menor tempo cirúrgico quando comparada à reconstrução mamária com tecidos autólogos.
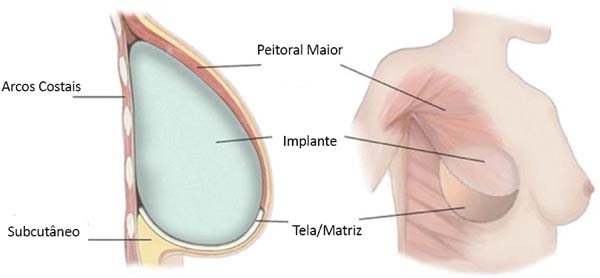
A cobertura completa da prótese por uma bolsa submuscular, a fim de prevenir a exposição do implante quando de uma eventual deiscência da pele/ferida, tem sido há décadas uma escolha mais segura para a reconstrução mamária imediata com prótese (RMIP).
Com a introdução de materiais de substituição de tecidos moles, biológicos ou sintéticos, combinadas à bolsa submuscular criada, surgiu uma opção alternativa para realizar uma RMIP em tempo único e com prótese de silicone de maiores volumes (>300cc).
Este trabalho apresenta uma revisão bibliográfica do uso de telas sintéticas e matrizes biológicas na RMIP, comparando diferenças nos resultados estéticos, custos e nas complicações mais relatadas, além da descrição da técnica cirúrgica empregada pelos autores e respectivos resultados.
OBJETIVO
O objetivo deste estudo foi identificar, através de uma revisão bibliográfica, se há alguma diferença na eficiência cirúrgica na RMIP após a mastectomia utilizando tela sintética em substituição à matriz biológica.
MÉTODOS
Uma pesquisa de literatura foi realizada (considerando o período dos cinco últimos anos, preferencialmente), nos bancos de dados PubMed e BVS e que totalizaram 20 artigos utilizando-se as palavras-chaves “mamoplastia” e “mastectomia” e “telas cirúrgicas” e “matriz dérmica acelular” e “implantes de mama” e “complicações pós-operatórias”. O número do parecer no comitê de ética médica foi: 4.193.275.
Técnica cirúrgica empregada pelos autores
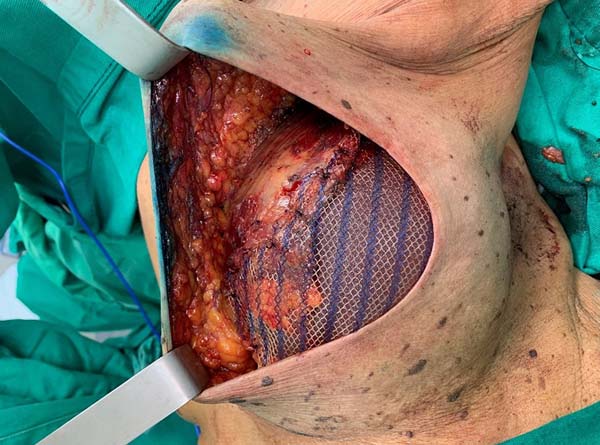
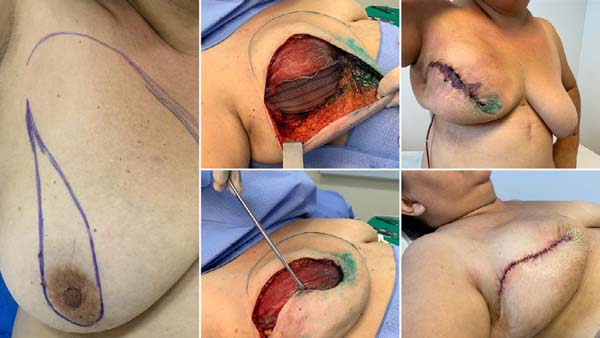
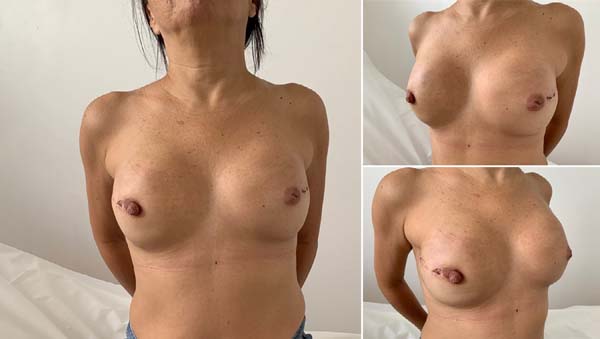
Esta técnica cirúrgica foi utilizada desde fevereiro de 2019, em uma clínica privada e instituição pública de saúde, com uso de tela Ultrapro®. Uma bolsa submuscular peitoral maior foi dissecada em pacientes submetidos à mastectomia e que apresentavam um retalho cutâneo adequado, com um mínimo de 1cm de espessura e de boa qualidade. A borda inferomedial do músculo peitoral (até 2° espaço intercostal) foi elevada para colocação de um molde de silicone. A tela (malha) sintética foi suturada a este bordo do músculo peitoral, ao longo de todo o seu curso inferior até o sulco inframamário. Após escolha do implante, ele foi introduzido sob a tela sintética, sendo este material fixado (com fio de sutura Vicryl® 2-0) lateralmente a nível de linha axilar anterior à fáscia dissecada do músculo serrátil anterior e até o sulco inframamário na posição desejada. Dois drenos de sucção foram colocados, um na bolsa submuscular e o outro no subcutâneo, através de acessos cutâneos separados, seguidos de fechamento da ferida cirúrgica, por planos (Figuras 1 e 2).
Materiais utilizados universalmente na composição da bolsa submuscular:
Matriz dérmica acelular (ADM)
Uma malha biológica, também referida como matriz dérmica acelular (ADM) é um andaime (esqueleto) de derme, produzido a partir de cadáver humano (Alloderm®, Allomax®, FlexHD® e DermaCell®), suíno (Strattice® e Permacol™), bovino (SurgiMend®) ou pericárdio bovino (Veritas®) constituído por uma lâmina flexível de tecido que é despojado de suas células antigênicas através de um processamento químico específico. Este esqueleto biológico permite a revascularização rápida do paciente (hospedeiro) e a respectiva repopulação celular, otimizando o resultado cirúrgico.
Tela (malha) sintética
Os materiais não biológicos foram introduzidos como alternativas de baixo custo às ADMs e estão disponíveis em materiais absorvíveis: Vicryl® (Ethicon Inc., EUA), SeraGyn® BR (Serag Wiessner, Alemanha) e TIGR® Matrix (Novus Scientific, Uppsala, Suécia); ou parcialmente absorvíveis: ULTRAPRO® (Ethicon Inc., EUA) e TiLOOP® Bra (Pfm Medicalis, Alemanha).
Atualização bibliográfica
Foram analisados 20 artigos retirados na base de dados PubMed e BVS nos últimos cinco anos (preferencialmente) e que possibilitaram uma visão atualizada do emprego da tela (malha) sintética e matriz dérmica acelular nas reconstruções mamárias imediatas e nas evidências da necessidade de uma criteriosa seleção dos pacientes candidatos ao emprego delas. A incidência de infecção, hematoma, necrose do retalho da pele, seroma, extrusão ou perda de implante, contratura capsular foram influenciados por fatores no pré e/ou intraoperatórios que incluíram: idade (mais de 65 anos), mamas grandes (mais de 600g), ressecções cutâneas extensas e incisões em T invertido, obesidade (IMC maior que 30kg/m2), tabagismo, diabetes, hipertensão, tempo de remoção longo do dreno no pós-operatório (PO), radioterapia no pré/pós-operatório.
DISCUSSÃO
O uso de tela ou matriz na reconstrução mamária está associado a algumas complicações como infecção, seroma, hematoma, contratura capsular, necrose do retalho da pele, extrusão ou perda de implante. É claro que características inerentes aos pacientes estão associadas ao aumento das taxas de complicações, com ou sem o uso de uma tela/matriz. A seleção de pacientes é essencial para evitar complicações. Fatores de risco bem identificados para complicações são bem conhecidos como: antecedentes de radioterapia prévia ou indicação de radioterapia no pós-operatório, tabagismo ativo, faixa etária acima de 65 anos, índice de massa corpórea (IMC) >30kg/m2, ressecção de grandes volumes mamários (>600g)1-3.
A presença de ptose mamária significativa (grau III e IV), a necessidade de grandes ressecções cutâneas e/ou a escolha de uma incisão cutânea em T invertido promovem um risco maior de necrose cutânea. O volume do implante deve ser adaptado para evitar qualquer tensão no fechamento da ferida cirúrgica e a vascularização adequada dos retalhos cutâneos da mastectomia deve ser rigorosamente observado, assim como a técnica de dissecção durante a mastectomia deve ser cuidadosa na separação cutâneo-glandular, preservando um retalho, sem irregularidades, com um mínimo de 1cm de espessura4-6.
Spear et al. (2008)7 encontraram um maior índice de complicações: 42,1% (p=0,002) entre pacientes irradiados e não irradiados mostrando que, em pacientes a quem a radioterapia foi aplicada houve maiores taxas de contratura e perda de implante (quando da substituição do expansor).
Nyame et al. (2011)8 realizaram um ensaio de vitalidade da Resazurin® que pode ser usado de forma confiável para quantificar a adesão bacteriana ao material da matriz dérmica acelular ou material sintético. As cepas S. aureus SC-1 e UAMS-1 aderiram melhor aos materiais de matriz dérmica acelular (AlloDerm® versus FlexHD®) do que ao material sintético: Prolene®. A cepa de S. aureus também aderiu melhor ao Vicryl® do que ao Prolene®.
Jacobs et al. (2015)9 apresentaram uma revisão do emprego das ADM e telas sintéticas na reconstrução mamária com prótese de silicone que permitiram diminuição do número de procedimentos cirúrgicos (em relação ao expansor provisório) secundários à mastectomia. Salientaram o baixo custo das telas sintéticas (absorvíveis ou não) como alternativa segura às ADMs apesar do potencial regenerativo e de integração aos tecidos adjacentes das ADMs. Discutiram algumas das principais complicações no pós-operatório tardio, como contratura capsular, mal posição do implante, rippling, simastia e deformidades de animação (migração do implante superior ou lateralmente quando ocorre contração do músculo peitoral maior).
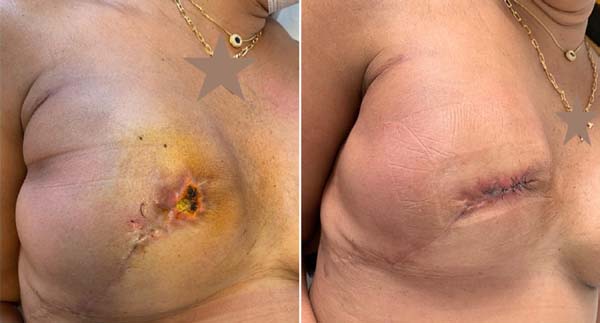
Gschwantler-Kaulich et al. (2016)10 realizaram estudo prospectivo com 48 pacientes, divididas em 2 grupos; 25 pacientes submetidas à reconstrução mamária com tela sintética inabsorvível (Tiloop®) e 23 pacientes utilizaram ADM de origem porcina (Protexa®). A idade média foi de 48 anos e o índice de massa corpórea (IMC): 24kg/m2. Diferentes incisões cirúrgicas foram utilizadas: inframamária: 14 pacientes, em T invertido: 16 pacientes, periareolar ou raquete de tênis: 18 pacientes. Houve 9 complicações no grupo de ADM (3 seromas, 3 infecções, 2 deiscências em cicatrizes cirúrgicas: T invertido e 1 paciente com síndrome da mama vermelha) (Figura 3).
No grupo que utilizou a tela sintética houve 6 complicações, sendo 1 seroma, 1 infecção, 2 hematomas e 2 deiscências em cicatrizes cirúrgicas (T invertido). Estas complicações provocaram a perda do implante em 7 pacientes do grupo de ADM (30.4%) e 2 pacientes no grupo da tela sintética (7,7%). Na avaliação após 6 meses de pós-operatório, houve melhor resultado estético no grupo da tela sintética.
Bertozzi et al. (2017)4 enfatizaram a exigência (após mastectomia) de um retalho cutâneo com espessura mínima de 1cm, bem vascularizado e, assim, diminuindo incidência de necrose cutânea. Recomendaram a reconstrução imediata com prótese para mamas de até 600g e/ou ptoses leves. Afirmaram contraindicação absoluta para mamas que serão irradiadas posteriormente.
Pukancsik et al. (2017)11 realizaram um estudo retrospectivo, de 2013 a 2016, com 102 pacientes submetidos à reconstrução mamária imediata com uso de prótese de silicone e tela sintética parcialmente absorvível Ultrapro®. A idade média das pacientes era de 43 anos, IMC de 23kg/m2. O volume médio dos implantes cirúrgicos foi de 480cc. A taxa média de complicações foi de 18,3%, com taxa de reintervenção cirúrgica de 11,4%. Seroma foi a complicação mais comum (5,1%) e infecção cutânea foi anotada em 8 pacientes (4,5%), porém, sem a necessidade de remoção do implante de silicone ou tela sintética. Houve complicações em 50% dos pacientes que tinham sido submetidas à radioterapia pré-operatória. Houve retirada do implante de silicone em 7 pacientes (4%) devido à necrose cutânea e/ou complexo areolopapilar. Os autores revelaram a grande diferença de custos da tela sintética (30 euros) em relação à ADM ($1,825-$4,856 - dependendo do tamanho, espessura e fabricante).
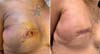
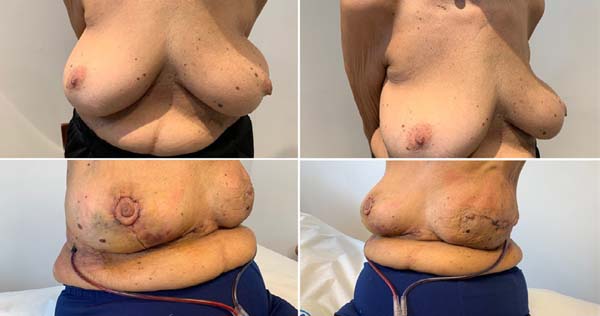
Machleidt et al. (2018)12 relataram a crescente utilização de materiais biológicos ou sintéticos na reconstrução mamária com prótese de silicone. Fizeram um estudo prospectivo com 148 mamas utilizando uma tela sintética parcialmente absorvível (Seragyn®) com seguimento médio de sete meses, pacientes com idade média de 49 anos, IMC de 24kg/m2. Em 38 pacientes (25,7%) houve seroma no pós-operatório, atribuído ao maior número de pacientes submetidas às ressecções alargadas de pele e/ou abordagem cirúrgica da axila. Em 21 pacientes (14,2%) houve complicações hemorrágicas, em 21 pacientes houve infecções cutâneas, em 20 pacientes (13,5%) houve alterações na vascularização do retalho cutâneo (Figura 4).
A tela sintética teve que ser removida em 11 pacientes (7,4%) devido à infecção cutânea e em 5 pacientes (3,4%) devido às alterações na cicatrização cirúrgica. Estes pacientes com complicações tiveram um peso médio da mama ressecada de 440g e um período médio de permanência do dreno de 10 dias.
Gschwantler‐Kaulich et al (2018)13 realizaram um estudo retrospectivo, de 2008 a 2013, com 180 pacientes submetidos à reconstrução mamária imediata - RMI (n=148, 82.2%) ou tardia (n=32, 17.8%), com IMC=23,4 kg/m2. A reconstrução com prótese de silicone (sem retalhos autólogos à distância) correspondeu a 62 pacientes (34,4%), dos quais em 33 pacientes (18,4%) foi utilizado: tela sintética (Tiloop®) em 5 pacientes e em 28 pacientes foi utilizado ADM de origem porcina (Strattice®). Houve achados de maior incidência de complicações (hematoma/necrose de pele) neste grupo de RMI (37.1%), em relação ao grupo de expansor permanente (10.5%) e no grupo de reconstrução em dois tempos/expansor provisório (22.9%).
Após 46 meses de seguimento não houve diferença estatística significativa nos 3 grupos em relação à perda do implante de silicone ou contratura capsular severa. Pacientes submetidas à mastectomia poupadora de papila e imediata reconstrução mamária com prótese de silicone apresentaram melhor resultados positivos no questionário sobre qualidade de vida em relação ao interesse sexual/atividades e resultados estéticos.
Pompei et al. (2018)15 realizaram um estudo retrospectivo, de 2014 a 2016, com 49 pacientes submetidos à reconstrução mamária imediata com uso de tela sintética absorvível TIGR®. A idade média era de 51 anos e apenas 8 pacientes (16,3%) tinham IMC acima de 30kg/m2. De um total de 60 telas utilizadas, 2 pacientes apresentaram seroma, um paciente apresentou infecção cutânea (com necessidade de retirada da tela), 3 pacientes tiveram necrose de pele (resultando na retirada de 1 tela), 3 pacientes apresentaram deiscência de cicatriz cirúrgica e houve presença de hematoma em 4 pacientes. Encontraram evidências que o índice de complicações em pacientes obesos era de 22%, em relação a pacientes com IMC normal (2%).
Hallberg et al. (2018)16 realizaram um estudo retrospectivo (2015 a 2016) com 49 pacientes (65 mamas) que utilizaram tela sintética TIGR® em reconstrução mamária com prótese de silicone. A idade média das pacientes era de 46 anos, IMC de 23kg/m2. Foram utilizados 60 expansores teciduais (92.3%) e houve 15 mamas (23%) com complicações nos primeiros 30 dias de pós-operatório, sendo 4 pacientes com complicações graves, que provocaram a perda de 2 implantes de silicone (necrose cutânea e infecção cutânea), e uma reoperação de urgência (hematoma seguido de tromboembolismo venoso, em paciente com histórico de cardiopatia valvar prévia). A incisão cutânea mais utilizada foi no sulco mamário: 39 mamas (61,9%). O peso médio das mamas ressecadas foi de 255g, atribuído ao menor IMC das pacientes, com baixo índice de seroma (3,1%) e infecção cutânea (1,5%).
Remington at al. (2019)14 relataram um estudo retrospectivo de 288 mamas reconstruídas com expansor de silicone posicionado subpeitoral na metade superior e utilizado ADM (Alloderm®) na metade inferior e lateral. A idade média das pacientes era de 46 anos, IMC de 28kg/m2. Mastectomia poupadora de papila foi realizada em 124 pacientes (74,7%) e mastectomia poupadora de pele foi realizada em 24 pacientes (14,5%). O volume médio de expansão intraoperatória foi de 81ml, sendo necessário em média 4 expansões ambulatoriais para atingir volume máximo de 520ml (na média das pacientes). O dreno de sucção foi retirado, em média, após 15 dias. A taxa de infecção pós-operatória ficou em 16,9% e de necrose cutânea da mastectomia ficou em 6,6%. A perda da reconstrução (retirada precoce do expansor) ocorreu em 14 pacientes (8,4%). Correlacionaram um IMC maior que 27kg/m2 como fator predisponente para a necessidade de utilizar expansores maiores e consequente maior chance de complicações no pós-operatório.
Hallberg et al. (2019)17 realizaram um estudo prospectivo de pacientes submetidas à reconstrução mamária imediata com prótese de silicone. Um grupo (1) estudado de 2005 a 2014, com 116 mamas, utilizando matriz biológica (Surgisis®) como complemento da bolsa submuscular e outro grupo (2) estudado de 2015 a 2016, com 65 mamas, utilizando tela sintética (TIGR®). Havia similaridade nos grupos em relação à faixa etária e IMC. Houve índices de contratura capsular semelhantes, porém o grupo 1 obteve uma menor satisfação cosmética. Concluíram que havia evidências de bons resultados a longo prazo utilizando ambos os materiais.
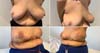
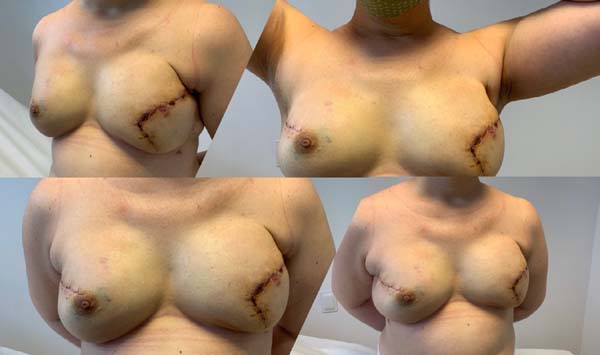
Bonomi et al. (2019)18 realizaram um estudo retrospectivo (2014 a 2016) com 56 pacientes que apresentavam média a acentuadas hipertrofia e ptose mamárias, e foram submetidas à reconstrução mamária imediata (após mastectomia) através de uma incisão cutânea em T invertido, na Itália. Utilizaram um retalho dérmico desepitelizado sobre a bolsa submuscular e tela sintética absorvível Vicryl® a fim de protegê-los de uma eventual necrose cutânea local. A reconstrução foi unilateral em 50 pacientes com mamoplastia oposta em 45 pacientes. A idade média das pacientes era de 47 anos, IMC de 23,8kg/m2. O volume médio das próteses de silicone foi de 520g e houve uma média de 20 dias de utilização de dreno de sucção no pós-operatório. Figuras 5, 6 e 7. Dezesseis (16) pacientes apresentaram maiores complicações, sendo que 8 pacientes apresentaram necrose parcial do retalho cutâneo da mastectomia. Não houve relato de perda do implante de silicone.
Potter et al. (2019)19 realizaram um estudo retrospectivo (2014 a 2016) com 2.081 pacientes que se submeteram à reconstrução mamária imediata, no Reino Unido. A idade média era de 49 anos. O peso médio da mama ressecada era de 390g, com IMC<30 kg/m2 em 1.613 pacientes (77%). Houve mastectomia poupadora de pele em 1.161 pacientes (55%), mastectomia poupadora de papila em 486 pacientes (23%) e outras 398 pacientes (19%) realizaram mastectomia radical modificada. Um total de 1.638 pacientes (78%) submeteram-se à reconstrução mamária em um único tempo e outras 453 pacientes (21%) tiveram a utilização de expansor provisório. Houve utilização de ADM em 1.121 pacientes, em 236 pacientes houve utilização de tela sintética e em 436 pacientes foi utilizado retalho dérmico desepitelizado para composição da bolsa submuscular. Um seguimento pós-operatório de 90 dias revelou que 182 pacientes (9%) tiveram perda do implante de silicone, 522 pacientes (25%) tiveram tratamento de infecção cutânea e 370 pacientes (18%) retornaram ao centro cirúrgico para correção de complicações. O estudo revelou evidências que IMC elevado e tabagismo aumentam a chance de complicações cirúrgicas nas reconstruções mamárias com implante de silicone.
Hanssona et al. (2020)20 concluíram que havia mais miofibroblastos e neovascularização nas matrizes biológicas do que nas fibras sintéticas. Nas matrizes biológicas, as fibras de colágeno pareciam estar alinhadas em um padrão irregular com fibras paralelas e verticais. Nas malhas sintéticas havia mais células gigantes e reação do corpo estranho e as fibras de colágeno estavam frouxas, bem alinhadas e orientadas paralelamente à superfície do implante. A metaplasia sinovial foi vista na maioria das malhas biológicas e sintéticas.
CONCLUSÃO
O consenso dos dados apresentados mostrou que a RMIP com malhas sintéticas produziu resultados estéticos comparáveis às ADMs, com menores custos e taxas de complicações.
REFERÊNCIAS
1. Vardanian AJ, Clayton JL, Roostaeian J, Shirvanian V, Lio A, Lipa JE, et al. Comparison of implant-based immediate breast reconstruction with and without acellular dermal matrix. Plast Reconstr Surg. 2011 Nov;128(5):403e-10e. DOI: https://doi.org/10.1097/PRS.0b013e31822b6637
2. Billon R, Hersant B, Bosc R, Meningaud JP. Acellular dermal matrix and synthetic mesh in implant-based immediate breast reconstruction: current concepts. Gynecol Obstet Fertil Senol. 2019 Mar;47(3):311-6. DOI: https://doi.org/10.1016/j.gofs.2019.01.010
3. Gómez-Modet S, Tejedor L. Synthetic mesh in immediate breast reconstruction. London: IntechOpen; 2020. DOI: http://dx.doi.org/10.5772/intechopen.90884
4. Bertozzi N, Pesce M, Santi P, Raposio E. One-stage immediate breast reconstruction: a concise review. Biomed Res Int. 2017;2017:6486859. DOI: https://doi.org/10.1155/2017/6486859
5. Leal DG. Reconstrução mamária com implantes e tela sintética. Rev Bras Cir Plást. 2018 Jul/Set;33(3):281-92. DOI: https://doi.org/10.5935/2177-1235.2018RBCP0139
6. Ellis HL, Asaolu O, Nebo V, Kasem A. Biological and synthetic mesh use in breast reconstructive surgery: a literature review. World J Surg Oncol. 2016 Abr;14:121. DOI: https://doi.org/10.1186/s12957-016-0874-9
7. Spear SL, Parikh PM, Reisin E, Menon NG. Acellular dermis-assisted breast reconstruction. Aesthetic Plastic Surg. 2008 Mai;32(3):418-25.
8. Nyame TT, Lemon KP, Kolter R, Liao EC. High-throughput assay for bacterial adhesion on acellular dermal matrices and synthetic surgical materials. Plast Reconstr Surg. 2011 Nov;128(5):1061-8.
9. Jacobs J, Salzberg CA. Implant-based breast reconstruction with meshes and matrices: biological vs synthetic. Br J Hosp Med (Lond). 2015 Abr;76(4):211-6.
10. Gschwantler-Kaulich D, Schrenk P, Bjelic-Radisic V, Unterrieder K, Leser C, Fink-Retter A, et al. Mesh versus acellular dermal matrix in immediate implant based breast reconstruction - a prospective randomized trial. Eur J Surg Oncol. 2016 Mai;42(5):665-71. DOI: http://dx.doi.org/10.1016/j.ejso.2016.02.007
11. Pukancsik D, Kelemen P, Gulyás G, Újhelyi M, Kovács E, Éles K, et al. Clinical experiences with the use of ULTRAPRO® mesh in single-stage direct-to-implant immediate postmastectomy breast reconstruction in 102 patients: a retrospective cohort study. Eur J Surg Oncol. 2017 Jul;43(7):1244-51. DOI: http://dx.doi.org/10.1016/j.ejso.2017.01.236
12. Machleidt A, Schmidt-Feuerheerd N, Blohmer JU, Ohlinger R, Kueper J, Von Waldenfels G, et al. Reconstructive breast surgery with partially absorbable bi-component Seragyn® BR soft mesh: an outcome analysis. Arch Gynecol Obstet. 2018 Out;298(4):755-61. DOI: https://doi.org/10.1007/s00404-018-4859-5
13. Gschwantler-Kaulich D, Leser C, Salama M, Singer CF. Direct-to-implant breast reconstruction: higher complication rate vs cosmetic benefits. Breast J. 2018 Set;24(6):957-64. DOI: https://doi.org/10.1111/tbj.13113
14. Remington AC, Gurtner GC, Wan DC, Nguyen D, Momeni A. Identifying risk factors for postoperative major complications staged implant-based breast reconstruction with AlloDerm. Breast J. 2017 Mai;25(4):597-603. DOI: https://doi.org/10.1111/tbj.13299
15. Pompei S, Evangelidou D, Arelli F, Ferrante G. The use of TIGR Matrix in breast aesthetic and reconstructive surgery: is a resorbable synthetic mesh a viable alternative to acellular dermal matrices?. Clin Plast Surg. 2018 Jan;45(1):65-73. DOI: http://dx.doi.org/10.1016/j.cps.2017.08.005
16. Hallberg H, Rafnsdottir S, Selvaggi G, Strandell A, Samuelsson O, Stadig I, et al. Benefits and risks with acellular dermal matrix (ADM) and mesh support in immediate breast reconstruction: a systematic review and meta-analysis. J Plast Surg Hand Surg. 2018 Jun;52(3):130-47. DOI: https://doi.org/10.1080/2000656X.2017.1419141
17. Hallberg H, Elander A, Kölby L, Hansson E. A biological or a synthetic mesh in immediate breast reconstruction? A cohort-study of long-term Health related Quality of Life (HrQoL). Eur J Surg Oncol. 2019 Out;45(10):1812-6. DOI: https://doi.org/10.1016/j.ejso.2019.03.013
18. Bonomi S, Sala L, Gennaro M, Ricci C, Cortinovis U. Skin-reducing mastectomy and direct-to-implant breast reconstruction with submuscular-dermal-mesh pocket. Ann Plast Surg. 2019 Jan;82(1):19-27. DOI: https://doi.org/10.1097/SAP.0000000000001614
19. Potter S, Conroy EJ, Cutress RI, Williamson PR, Whisker L, Thrush S, et al. Short-term safety outcomes of mastectomy and immediate implant-based breast reconstruction with and without mesh (iBRA): a multicentre, prospective cohort study. Lancet Oncol. 2019 Fev;20(2):254-66. DOI: http://dx.doi.org/10.1016/S1470-2045(18)30781-2
20. Hansson E, Burian P, Hallberg H. Comparison of inflammatory response and synovial metaplasia in immediate breast reconstruction with a synthetic and a biological mesh: a randomized controlled clinical trial. J Plast Surg Hand Surg. 2020;54(3):131-6. DOI: https://doi.org/10.1080/2000656X.2019.1704766
1. Clinica Privada, Cirurgia Plástica, Fortaleza, CE, Brasil.
2. Hospital Geral de Fortaleza, Cirurgia Plástica, Fortaleza, CE, Brasil.
Autor correspondente: Francisco Jose Fontenele Bezerra, Rua Barão de Aracati, 444/900, Meireles, Fortaleza, CE, Brasil. CEP: 60115-080 E-mail: fco.fontenele@yahoo.com.br
Artigo submetido: 03/07/2020.
Artigo aceito: 23/04/2021.
Conflitos de interesse: não há.
COLABORAÇÕES
FJFB Análise e/ou interpretação dos dados, Análise estatística, Aprovação final do manuscrito, Conceitualização, Concepção e desenho do estudo, Gerenciamento do Projeto, Metodologia, Realização das operações e/ou experimentos, Redação - Preparação do original, Redação - Revisão e Edição, Supervisão
RMGM Aprovação final do manuscrito, Conceitualização, Concepção e desenho do estudo, Validação





 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter