

Case Report - Year 2026 - Volume 41Issue 1
Reconstrução de pênis oculto após circuncisão malsucedida: abordagem multidisciplinar - Relato de caso
Buried Penis Reconstruction after Botched Circumcision: A Multidisciplinary Approach - Case Report
RESUMO
Introdução O pênis oculto ou embutido é umdistúrbio em que umpênis de tamanho normal está coberto por pele, tecido subcutâneo ou gordura, o que reduz o seu comprimento visível e funcional, e compromete a aparência estética, a higiene, a micção e a função sexual. O distúrbio, que pode ser congênito ou adquirido, representa um desafio particular no manejo clínico. Em adultos, a obesidade é o principal fator associado, embora causas como trauma, infecções e lesões relacionadas à circuncisão também estejam implicadas. A maioria dos casos requer intervenção cirúrgica.
Relato de caso Este artigo apresenta o caso de um paciente do sexo masculino, de 79 anos, que desenvolveu pênis oculto após cirurgia de circuncisão. A área cirúrgica foi demarcada na região trapezoidal suprapúbica para a realização de escuteonectomia. O eixo peniano foi dissecado, e um enxerto de pele total, obtido a partir da paniculectomia suprapúbica ressecada, foi fixado. Um curativo foi aplicado em volta do pênis. No oitavo dia de pós-operatório, observou-se boa integração do enxerto, sem sinais de infecção. À avaliação um mês após a cirurgia, o enxerto e o sítio doador estavam bem cicatrizados, com exposição adequada do eixo peniano.
Discussão O pênis oculto pode causar disfunção sexual, ereções dolorosas, dificuldades de higiene e sofrimento psicológico. Entre os fatores predisponentes estão traumas, linfedema congênito, circuncisão radical e obesidade. O tratamento se centra na restauração funcional e frequentemente exige colaboração entre o cirurgião plástico e o urologista. A escolha da abordagem cirúrgica depende de fatores individuais, sendo os enxertos de pele total preferidos, por oferecerem melhores resultados estéticos.
Conclusão Apesar das baixas taxas de perda de enxerto, ainda não há consenso sobre a melhor técnica terapêutica, o que reforça a necessidade de mais estudos. Abordar os aspectos físicos e psicológicos, explorar opções menos invasivas e aperfeiçoar as técnicas cirúrgicas são medidas essenciais para melhorar os desfechos clínicos.
Palavras-chave: pênis oculto; reconstrução peniana; circuncisão, complicação; escuteonectomia; relato de caso
ABSTRACT
Introduction A buried penis is a condition in which a normal-sized penis is obscured by skin, tissue, or fat, reducing its visible and functional length, and causing issues with appearance, hygiene, voiding, and sexual function. The condition, which can be congenital or acquired, is particularly challenging to manage. In adults, obesity is a major factor, though other causes include trauma, infections, and circumcision-related injuries. Surgical intervention is often necessary.
Case presentation We herein present the case of a 79-year-old male patient who developed penis burying following circumcision surgery. The surgical site was marked in the trapezoid suprapubic area for the performance of an escutcheonectomy. The penile shaft was dissected, and a full-thickness skin graft, taken from the excised suprapubic panniculectomy, was secured. A dressing was applied around the penis. By the eighth day, the graft showed good integration, with no infection, and at the onemonth checkup, the graft and donor site had healed well, with adequate penile-shaft exposure.
Discussion A buried penis can cause sexual dysfunction, painful erections, hygiene issues, and psychological distress. Contributing factors include trauma, congenital lymphedema, radical circumcision, and obesity. Treatment focuses on restoring function, often requiring collaboration between a plastic surgeon and a urologist. Surgical approaches depend on individual factors, with full-thickness skin grafts preferred for better cosmetic outcomes.
Conclusion Despite the low rates of graft loss, there is no consensus on the best treatment approach, emphasizing the need for further research. Addressing both physical and psychological aspects, exploring less-invasive treatments, and improving surgical techniques are crucial for better patient outcomes.
Keywords: buried penis; penile reconstruction; circumcision complication; escutcheonectomy; case report
Introdução
O pênis oculto ou embutido é um pênis de tamanho normal que fica oculto por pele, tecido subcutâneo e/ou gordura na região pré-púbica. Este distúrbio tende a reduzir o comprimento visível e funcional do pênis, o que gera insatisfação do paciente quanto à aparência estética, higiene, micção e função sexual. O pênis oculto também pode levar ao desenvolvimento de fimose, que pode causar jatos e gotejamento de urina, incontinência urinária e lesões cutâneas. É importante documentar o grau de incômodo do paciente e suas principais preocupações. O paciente deseja resultados estéticos ou funcionais? Seu objetivo é urinar em pé ou retomar a atividade sexual?1
A síndrome do pênis oculto é geralmente considerada um distúrbio incomum e de manejo difícil. Diversos fatores externos podem contribuir para o desenvolvimento do pênis oculto na idade adulta, que se distingue de outras anomalias, como a prega penoescrotal e o micropênis. Ao contrário do micropênis, os pacientes com pênis oculto apresentam corpo cavernoso de comprimento normal. A etiologia do pênis oculto pode ser congênita ou adquirida. Os casos congênitos estão frequentemente associados a alterações genéticas da fáscia de Dartos, e são observados na população pediátrica. Em adultos, a obesidade é um fator contribuinte significativo na maioria dos casos.2 Entre as causas adquiridas, destacam-se trauma local, infecções recorrentes, linfedema periescrotal e obesidade.3 Outra possível causa, tanto em pacientes adultos quanto em pediátricos, é a lesão relacionada à circuncisão, às vezes chamada de circuncisão radical, em que a linha de sutura se contrai durante a cicatrização, e forma uma cicatriz que prende o pênis à medida em que ele é empurrado proximalmente em direção à gordura suprapúbica.2
A incidência de pênis oculto na idade adulta é desconhecida, e é provável que muitos casos não sejam relatados. A literatura descreve diversas causas específicas em adultos, como abdominoplastia com liberação agressiva das inserções da fáscia de Dartos na fáscia de Scarpa, procedimentos de alongamento peniano que utilizam retalhos extensos e mal indicados de avanço púbico em V-Y, ou outras cirurgias genitoinguinais. Logo, fatores iatrogênicos são uma causa relevante do pênis oculto em adultos.4
Infelizmente, a perda de peso por si só costuma ser insuficiente, e, com frequência, o tratamento definitivo requer intervenção cirúrgica.5 Desde 1986, houve várias tentativas de classificação do pênis oculto. Maizels et al.6 propuseram um sistema de classificação com o objetivo de simplificar o tratamento, e identificaram três subgrupos: pênis oculto, pênis com membrana e pênis encarcerado. O pênis oculto é um falo de tamanho normal escondido no tecido púbico devido à fixação inadequada da pele na base do órgão. Em um pênis com membrana, o ângulo penoescrotal desaparece devido a uma extensão distal anormal da pele escrotal ao longo da face ventral do órgão. O pênis encarcerado é geralmente decorrente de cicatrizes após a cirurgia peniana, como circuncisões realizadas em pênis ocultos.6 O principal objetivo do tratamento de todos esses distúrbios é restabelecer a fixação da pele peniana à fáscia de Buck, de modo a restaurar os ângulos penopúbico e penoescrotal.7 Recentemente, Pariser et al.8 propuseram um sistema de classificação para estratificar a reparação do pênis oculto por complexidade, e categorizaram as reparações da seguinte forma: I - correção do pênis oculto com retalho cutâneo local; II - uso de enxerto cutâneo; III - cirurgia escrotal; IV - escuteonectomia; e V - paniculectomia abdominal. Além disso, Mirastschijski9 introduziu um sistema de classificação do pênis oculto em adultos baseado na localização da glande e do corpo peniano em relação ao tecido mole circundante. Pacientes do tipo 1 apresentam excesso de tecido recobrindo o corpo peniano sem invaginação; o tipo 2 é caracterizado por invaginação parcial; e no tipo 3, há invaginação completa, com impossibilidade de exposição manual da glande ou do corpo do pênis.9
O exame minucioso das gorduras abdominal e suprapúbica é crucial para o planejamento da abordagem cirúrgica adequada. O paciente deve ser examinado em pé para se avaliar o possível impacto do panículo sobre os genitais. O exame genital também é necessário para se avaliar a presença de fimose e balanite no prepúcio. Em casos de pênis oculto, o falo geralmente é palpável sob a pele.2
Embora a incidência de pênis oculto em adultos esteja aumentando, não há consenso sobre uma técnica cirúrgica.3 De modo geral, as principais técnicas cirúrgicas têm as seguintes etapas: uma incisão dorsal para a exposição da glande, rebatimento da pele peniana acometida, escuteonectomia acompanhada ou não por paniculectomia, e coleta e aplicação de um enxerto cutâneo de espessura parcial (ECEP).5 No entanto, os enxertos cutâneos de espessura total (ECET) no tecido da haste peniana têm demonstrado excelentes resultados, com melhora da aparência estética e da cicatrização e complicações mínimas em comparação aos ECEPs tradicionais. Além disso, o uso de ECETs pode evitar a morbidade do sítio doador.7
Embora a região anterior da coxa seja um sítio doador comumente utilizado para a obtenção de ECEPs, está associada a risco de morbidade local. O panículo adiposo é um sítio doador alternativo que evita a criação de um segundo defeito.10
Apresentação do Caso
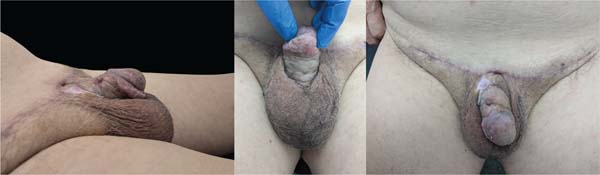
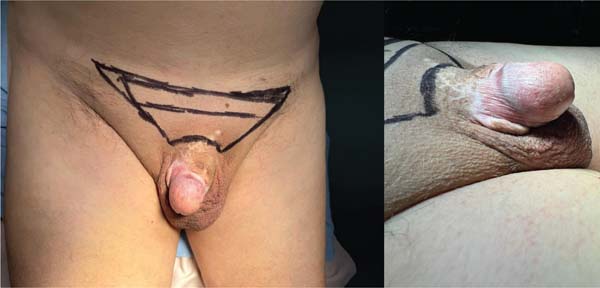
Apresentamos o caso de um homem de 79 anos, sem histórico médico relevante, que havia sido submetido a uma circuncisão nos 7 meses anteriores. Após a circuncisão, houve retração peniana, formação de cicatriz e desenvolvimento de pênis oculto. Embora o paciente relatasse função urinária normal, sua principal preocupação era o restauro da função sexual. Antes de iniciar o procedimento, o sítio cirúrgico foi marcado na região suprapúbica trapezoidal, com a parte inferior da incisão posicionada a 2 cm da base do pênis, na linha média, para permitir a aproximação da pele à sínfise púbica (►Fig. 1). O paciente foi submetido à cirurgia sob anestesia geral, com realização de escuteonectomia. A fáscia próxima à base do pênis foi fixada ao periósteo da sínfise púbica com um só ponto de náilon 2-0 para o aumento da exposição da haste peniana.
Em seguida, a haste peniana foi dissecada acima da fáscia de Colles (►Fig. 2). Um ECET foi retirado da paniculectomia suprapúbica excisada e fixado com suturas de catgut 4-0, estendendo-se da base do pênis até a pele saudável, com a extremidade distal fixada próxima à glande (►Fig. 3).
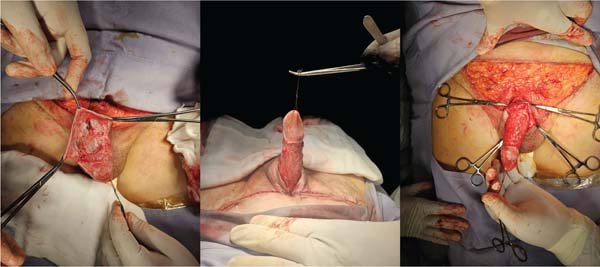
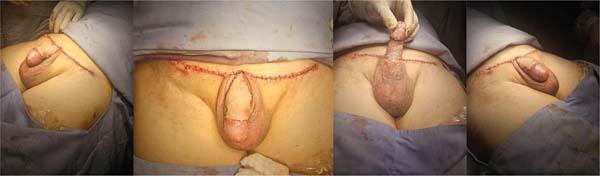
A região suprapúbica foi fechada com pontos simples de poliglactina 910 2-0, e a pele sobrejacente foi suturada com náilon 3-0. Um curativo compressivo foi aplicado em volta da circunferência do pênis, com gaze colocada sobre uma camada de vaselina misturada com gentamicina (►Fig. 4).
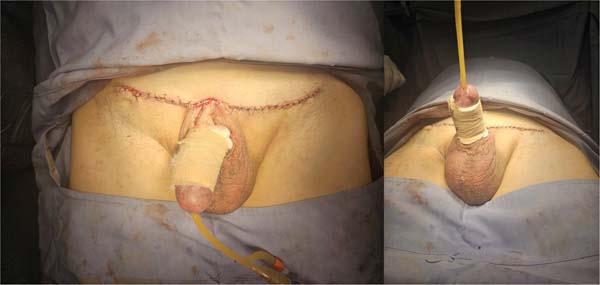
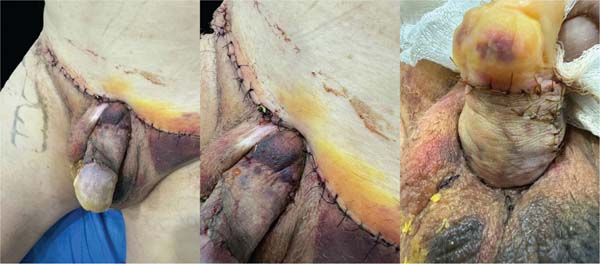
Um cateter urinário de Foley foi mantido até o quinto dia de pós-operatório. No oitavo dia, o curativo foi removido e o enxerto apresentou boa integração, sem sinais de infecção. Na consulta de acompanhamento 1 mês após a cirurgia, o enxerto estava bem integrado, o sítio doador havia cicatrizado, e a haste peniana apresentava exposição adequada (►Fig. 5). Seis meses após o procedimento, a incisão supra-púbica havia cicatrizado, com formação de uma cicatriz fina e discreta. A haste peniana continuava totalmente exposta, com contorno e projeção estáveis. Não havia sinais de retração do enxerto, recidiva da redundância cutânea ou comprometimento funcional (►Fig. 6).
Discussão
O pênis oculto está associado a uma série de problemas, que incluem perda da função sexual, ereções dolorosas, higiene precária e distúrbios psicossociais. Em adultos, diversos fatores podem contribuir para o desenvolvimento desse distúrbio, como trauma local, linfedema congênito e circuncisão radical com formação de cicatrizes e fibrose. A obesidade é um fator contribuinte importante. O principal objetivo do tratamento é restaurar as funções urinária e sexual, o que frequentemente requer a experiência conjunta de um cirurgião plástico e um urologista.1
Pacientes adultos com pênis oculto podem apresentar um conjunto diverso e complexo de problemas, o que torna as estratégias de tratamento desafiadoras. Em casos mais brandos, mudanças na dieta, perda de peso e procedimentos cirúrgicos menos invasivos, como a lipoaspiração, podem melhorar o quadro clínico. Por outro lado, casos mais graves podem apresentar alterações cutâneas extensas, que levam ao desenvolvimento de distúrbios como líquen escleroso, estenose uretral, formação de tecido cicatricial e linfedema.5
Há várias opções cirúrgicas para o tratamento do pênis oculto, que devem ser individualizadas para cada paciente. Os fatores que influenciam a abordagem cirúrgica incluem histórico de circuncisão, a quantidade de pele viável no prepúcio e na haste peniana, a causa subjacente do distúrbio, a presença de outras comorbidades e a familiaridade do cirurgião com as diferentes técnicas.2 As intervenções cirúrgicas podem incluir abordagens ao tecido suprapúbico e à parte inferior do abdome, como lipectomia, paniculectomia ou abdominoplastia.1
Para minimizar a necessidade de coleta adicional de tecido cutâneo no sítio doador e melhorar os desfechos funcionais e estéticos, o aproveitamento da pele da região ressecada da placa de sustentação peniana é preferível. De modo geral, ECETs geram melhores resultados estéticos do que ECEPs, embora exijam excelente vascularização para o sucesso do enxerto.5 Comparados aos ECEPs, os ECETs apresentam maior contratura imediata devido à retração da elastina, mas menor contratura tardia decorrente da atividade dos miofibroblastos. Os desfechos dos enxertos de pele peniana tendem a ser favoráveis, com ocorrência de perda parcial e total do enxerto em 8% e 3% dos pacientes, respectivamente.11
O pênis oculto representa desafios significativos para os indivíduos acometidos, e envolve preocupações funcionais e estéticas. A interação entre fatores congênitos e doenças adquiridas, como obesidade ou trauma relacionado à circuncisão, ressalta a complexidade do manejo do pênis oculto. Como ilustrado no relato de caso, a intervenção cirúrgica ainda é um pilar do tratamento eficaz, com a escolha da técnica baseada nas necessidades específicas do paciente e com os fatores subjacentes.
Conclusão
Aprimoramentos recentes nos sistemas de classificação e nos métodos cirúrgicos, incluindo ECETs mostram-se promissores na restauração funcional e estética. No entanto, a ausência de consenso sobre a melhor abordagem cirúrgica indica a necessidade de mais pesquisas e aperfeiçoamento terapêutico. Abordar os efeitos físicos e psicológicos do pênis oculto pode melhorar a satisfação e a qualidade de vida do paciente. Pesquisas futuras devem se concentrar em determinar a prevalência real desse distúrbio, explorar opções de tratamento menos invasivas e aprimorar as técnicas cirúrgicas para reduzir complicações e melhorar os desfechos no longo prazo. A colaboração entre urologistas e cirurgiões plásticos, com foco no atendimento centrado no paciente, é crucial para a obtenção de bons resultados para os pacientes com esse distúrbio complexo.
Referências
1. Ho TS, Gelman J. Evaluation and management of adult acquired buried penis. Transl Androl Urol 2018;7(04):618-627. Doi: 10.21037/tau.2018.05.06
2. Pestana IA, Greenfield JM, Walsh M, Donatucci CF, Erdmann D. Management of “buried” penis in adulthood: an overview. Plast Reconstr Surg 2009;124(04):1186-1195. Doi: 10.1097/prs.0b013e3181b5a37f
3. Bachtold GA, Carvalho LE, Welter CD, Bogo MA, Frainer DA. Surgical correction of buried penis with a skin graft: case report. Rev Bras Cir Plást 2022;37(02):245-249. Doi: 10.5935/2177-1235.2022rbcp0039-en
4. Chopra CW, Ayoub NT, Bromfield C, Witt PD. Surgical manage-ment of acquired (cicatricial) buried penis in an adult patient. Ann Plast Surg 2002;49(05):545-549. Doi: 10.1097/00000637-200211000-00017
5. Monn MF, Socas J, Mellon MJ. The Use of Full Thickness Skin Graft Phalloplasty During Adult Acquired Buried Penis Repair. Urology 2019;129:223-227. Doi: 10.1016/j.urology.2019.04.007
6. Maizels M, Zaontz M, Donovan J, Bushnick PN, Firlit CF. Surgical correction of the buried penis: description of a classification system and a technique to correct the disorder. J Urol 1986;136 (1 Pt 2):268-271. Doi: 10.1016/s0022-5347(17)44837-3
7. Rivas S, Romero R, Parente A, Fanjul M, Angulo JM. Simplificación del tratamiento quirúrgico del pene oculto. Actas Urol Esp 2011; 35(05):310-314. Doi: 10.1016/j.acuro.2010.08.007
8. Pariser JJ, Soto-Aviles OE, Miller B, Husainat M, Santucci RA. A Simplified Adult Acquired Buried Penis Repair Classification System With an Analysis of Perioperative Complications and Urethral Stricture Disease. Urology 2018;120:248-252. Doi: 10.1016/j.urology.2018.05.029
9. Mirastschijski U. Classification and Treatment of the Adult Buried Penis. Ann Plast Surg 2018;80(06):653-659. Doi: 10.1097/sap.0000000000001410
10. Kumar T, Patel A, Chaffin AE. Use of Suprapubic Panniculus for Split-Thickness Skin Graft in Buried Penis Repair. Eplasty 2024; 24:e6
11. Demzik A, Peterson C, Figler BD. Skin grafting for penile skin loss. Plast Aesthet Res 2020;7:52. Doi: 10.20517/2347-9264.2020.93
1. Departamento de Cirurgia Geral, Hospital Regional Monterrey - Instituto de Seguridad
y Servicios Sociales de los Trabajadores del Estado, Monterrey, NL, México
2. Departamento de Urologia, Hospital de Alta Especialidad “Centenario de la Revolución
Mexicana” - Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado,
Emiliano Zapata, MOR, México
3. Departamento de Cirurgia Plástica e Reconstrutiva, Clínica Millenium, Aguascalientes,
AGU, México
4. Departamento de Urologia, Hospital Médica Avanzada Contigo (MAC) Aguascalientes,
Aguascalientes, AGU, México
5. Departamento de Urologia, Hospital Médica Avanzada Contigo (MAC) Aguascalientes
Norte, Aguascalientes, AGU, México
Endereço para correspondência Miguel Jimenez-Yarza, MD, Departamento de Cirugía General, Hospital Regional Monterrey - Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado, Avenida Adolfo López Mateos 122, Colonia Burócratas Federales, Monterrey, NL, 64380, México (e-mail: migueljy17@gmail.com).
Artigo submetido: 29/05/2025.
Artigo aceito: 24/11/2025.
Editor-chefe: Dov Charles Goldenberg.
Conflito de Interesses
No conflicts of interest to disclose.









 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter