

Review Article - Year 2026 - Volume 41Issue 1
Indicações e resultados dos tratamentos clínico e cirúrgico do lipedema: uma revisão bibliográfica
Indications and Outcomes of the Clinical and Surgical Treatments of Lipedema: A Literature Review
RESUMO
Introdução O lipedema é uma doença crônica caracterizada por acúmulo simétrico e doloroso de gordura subcutânea, influenciada por fatores genéticos e hormonais, frequentemente confundida com obesidade ou linfedema.
Materiais e Métodos Neste estudo, realizamos uma revisão narrativa por meio de buscas nas bases PubMed e SciELO, incluindo artigos publicados entre 2015 e 2025, em português e inglês, que abordassem o diagnóstico e o manejo clínico ou cirúrgico do lipedema.
Resultados Foram identificados 299 estudos na PubMed, reduzidos a 106 após a remoção de duplicatas, com aumento progressivo de publicações após 2020; na busca na SciELO, foram recuperados somente 7 estudos já encontrados na PubMed. Os resultados reforçam que o lipedema tem fisiopatologia complexa, que envolve hipertrofia e hiperplasia adipocitária, inflamação crônica, disfunção microvascular e influência estrogênica. Há consenso internacional de que o diagnóstico é essencialmente clínico, e de que o tratamento conservador deve ser priorizado, incluindo controle ponderal, orientação nutricional, exercícios de baixo impacto, terapias de compressão e apoio psicossocial. A intervenção cirúrgica, especialmente por técnicas de lipoaspiração tumescente ou assistida por água, é reservada a casos refratários, e não representa cura definitiva. Observa-se alinhamento crescente entre consensos publicados nos últimos 5 anos quanto à necessidade de padronização diagnóstica e terapêutica.
Conclusão Por fim, o manejo adequado do lipedema depende de abordagem multidisciplinar, educação profissional contínua e fortalecimento de pesquisas que permitam consolidar protocolos baseados em evidências.
Palavras-chave: diagnóstico; lipedema; revisão de literatura; cirurgia; tratamento
ABSTRACT
Introduction Lipedema is a chronic disease characterized by symmetrical and painful accumulation of subcutaneous fat, influenced by genetic and hormonal factors, and frequently misdiagnosed as obesity or lymphedema.
Materials and Methods In the present narrative review, we searched the PubMed and SciELO databases for articles published between 2015 and 2025, in Portuguese and English, addressing the diagnosis and the clinical or surgical management of lipedema.
Results In the PubMed search, we identified 299 studies, which were reduced to 106 after the removal of duplicates, with a progressive increase in publications since 2020; in the search on SciELO, we only retrieved 7 studies, all of which were also indexed in PubMed. The results reinforce that lipedema presents a complex pathophysiology, involving adipocyte hypertrophy and hyperplasia, chronic inflammation,microvascular dysfunction, and estrogen-related influence. International consensus indicates that diagnosis is essentially clinical, and that conservative treatment should be prioritized, including weight management, nutritional guidance, low-impact exercise, compression therapies, and psychosocial support. Surgical intervention, particularly tumescent or water-assisted liposuction techniques, is reserved for refractory cases and does not constitute a definitive cure. The growing alignment among consensus statements published over the past 5 years highlights the need for standardized diagnostic criteria and therapeutic protocols.
Conclusion The effective management of lipedema requires a multidisciplinary approach, continuous professional education, and strengthening of research that enable the establishment of evidence-based clinical guidelines.
Keywords: diagnosis; lipedema; literature review; surgery; treatment
Introdução
O lipedema é uma doença crônica caracterizada pelo acúmulo simétrico e desproporcional de gordura subcutânea, principalmente nos membros inferiores de mulheres, que poupa mãos e pés, mas apresenta dor, edema e impacto psicológico que afeta cerca de 10% da população feminina. Trata-se de doença de componente genético, possivelmente autossômico dominante com penetrância incompleta, frequentemente associado a fases hormonais como puberdade, gravidez e menopausa. Sua fisiopatologia envolve hipertrofia e hiperplasia de adipócitos, disfunção microvascular, hipóxia tecidual, inflamação crônica, remodelação da matriz extracelular (MEC) e fibrose, o que resulta em alterações linfáticas e vasculares, sendo seu diagnóstico complexo e frequentemente confundido com obesidade, embora o lipedema apresente resistência à perda de peso e características clínicas distintas, sendo classificado em cinco tipos, conforme a distribuição da gordura corporal.1
O Consenso Brasileiro de Lipedema2 e diretrizes internacionais convergem ao indicar como primeira linha terapêutica o tratamento não invasivo, que prioriza o manejo clínico conservador, baseado em controle ponderal, dieta equilibrada e exercícios de baixo impacto, sobretudo aeróbicos e de força, e atua na melhora do metabolismo lipídico, da função mitocondrial e da drenagem linfática, além de reduzir a inflamação e o estresse oxidativo. O tratamento deve ser multidisciplinar e deve contemplar apoio nutricional, fisioterapêutico, endocrinológico e psicológico, centrado na adesão, no autogerenciamento e na qualidade de vida da paciente.
Sendo o lipedema frequentemente subdiagnosticado ou confundido com obesidade e linfedema devido à falta de conhecimento e de consenso diagnóstico e à compreensão insuficiente dos mecanismos bioquímicos, é essencial o aprofundamento do entendimento sobre a doença para aprimorar seu diagnóstico e manejo, com o objetivo de proporcionar melhor qualidade de vida aos portadores.
Objetivo
Este estudo tem por objetivo descrever o atual entendimento acerca da fisiopatologia do lipedema e suas classificações, esclarecer os efeitos inflamatórios sistêmicos da progressão patológica do lipedema e caracterizar os principais métodos empregados nos manejos clínico e, sobretudo, cirúrgico do lipedema.
Materiais e Métodos
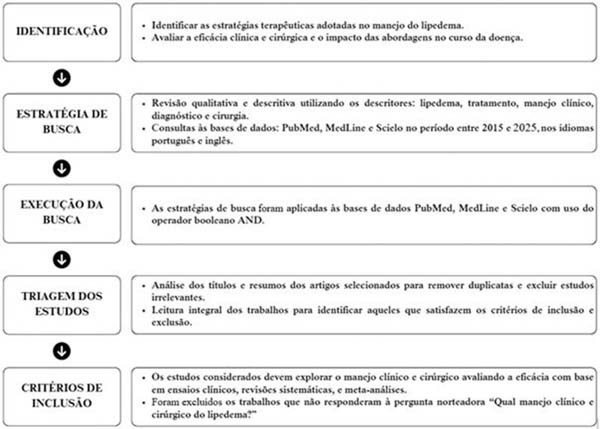
Este estudo consiste em uma revisão narrativa, qualitativa e descritiva, na qual foi empregada pesquisa bibliográfica nas bases de dados PubMed e SciELO utilizando os descritores lipedema, tratamento, manejo clínico, diagnóstico e cirurgia, além de suas traduções para a língua inglesa, aplicando o operador booleano “AND” entre o descritor lipedema eos demais descritores.
A filtragem de resultados das buscas respeitou os critérios de inclusão de período, consistindo em artigos publicados entre 2015 e 2025; critérios de língua, somente com análise de artigos publicados em língua portuguesa e inglesa; critérios de categoria de publicação, sendo ensaios clínicos, revisões sistemáticas e meta-análises; e artigos que respondessem à pergunta norteadora: “Quais os manejos clínico e cirúrgico do lipedema?”. Aqueles que não se adequaram aos critérios de inclusão foram excluídos deste estudo. Um fluxograma acerca dos passos executados é apresentado na ►Fig. 1.
Fisiopatologia do Lipedema
O lipedema (código da Classificação Estatística Internacional de Doenças e Problemas Relacionados à Saúde: Décima Primeira Revisão [CID-11]: EF02.2)3 pode ser descrito como uma patologia crônica caracterizada por um acúmulo desproporcional de tecido adiposo subcutâneo que afeta majoritariamente os membros inferiores de mulheres, com exceção de mãos e pés, causa desproporção entre as partes superior e inferior do corpo, e provoca dor e edema no local acometido, além de transtorno de ordem psíquica em função das alterações corporais progressivas.4,5 A prevalência de pacientes subdiagnosticados ou diagnosticados de forma errada é grande, apesar da prevalência de 10% do lipedema na população feminina em geral. Ainda que o lipedema tenha sido conceituado há 8 décadas, sua fisiopatologia permanece não completamente elucidada, e seu diagnóstico diferencial, desafiador.1
Essa patologia é caracterizada pela sua expansão progressiva, desproporcional e simétrica nos membros inferiores, principalmente, além da concentração de gordura dentro do adipócito (hipertrofia). Essas são as razões do recrutamento de células imunes e do rearranjo da MEC. Além disso, é válido ressaltar que esses dois eventos ocasionam ocomeçoda inflamação e resultam em alterações anômalas nas funções vascular e linfática, que, por conseguinte, levam ao acúmulo de fluido intersticial e ao aumento do espaço intersticial.6
Essa condição tem sido observada em aglomerados familiares, em que 60% dos pacientes têm um parente de primeiro grau afetado pelo lipedema. Sendo assim, presume-se um padrão de herança autossômica dominante com penetrância incompleta, nos casos de predisposição genética. Geralmente, essa condição tem seu primeiro aparecimento em épocas de alteração hormonal, e por vezes é considerada mediada por estrogênio. As primeiras aparições dessa patologia frequentemente se dão em fases como a puberdade, a gravidez e a menopausa.6 Ademais, ressalta-se que a ausên-cia de receptores de estrogênio resulta no acúmulo de tecido adiposo subcutâneo, o que se observa nos pacientes com lipedema.7
Uma das hipóteses fisiopatológicas para essa condição envolve a disfunção microvascular primária nos capilares linfáticos e sanguíneos, que tem como possível explicação a exacerbação de gordura, que gera um impulso hipóxico, leva à deficiência endotelial e, por conseguinte, à expansão da angiogênese.6
O ciclo de eventos que permeia o fenótipo do lipedema envolve a expansão da expressão de genes relacionados à expansão clonal mitótica e a proliferação de células que levam à hiperplasia. Apesar de o aumento de gordura nos adipócitos, que leva à hipertrofia, ter sido observado no lipedema, há controvérsia quanto ao achado de marcadores associados a esse evento. Além disso, em razão do cresci-mento de adipócitos, ocorre uma diminuição no fornecimento de oxigênio e a remodelação da MEC, que é constituída pelo acúmulo da concentração de sódio, deposi-ção de colágeno e mudanças no glicocálice, o que leva à microangiopatia e à fibrose.5
O diagnóstico dessa patologia ainda é um desafio nos dias de hoje, o que pode levar ao diagnóstico errado de obesidade. Nesse sentido, vale ressaltar que os diagnósticos de lipedema e obesidade podem coexistir, mas a clínica dessas doenças é bem distinta; no lipedema, por exemplo, encontra-se resis-tência à perda de peso por meio de dietas severas ou atividades físicas de alta intensidade, o que não é uma verdade para a obesidade. Além disso, sua fisiopatologia também não foi totalmente esclarecida, apesar de haver algumas hipóteses.7
As manifestações clínicas do lipedema consistem na expansão do volume dos membros inferiores, que também pode afetar membros superiores. A distribuição do tecido adiposo é desproporcional pelo corpo: ele se concentra nas nádegas, coxas e panturrilhas, e poupa pés e mãos. O lipedema é classificado em cinco tipos com base na distri-buição de gordura. O primeiro tipo é descrito como o aumento do acúmulo de gordura nas coxas, quadris e glúteos. O segundo tipo envolve os joelhos, com uma almofada de gordura na zona interna. O terceiro tipo corresponde à gordura que chega aos tornozelos. O quarto tipo envolve os membros superiores. E o quinto tipo envolve apenas a parte inferior das pernas.8
Tratamento Clínico do Lipedema
O Consenso Brasileiro de Lipedema2 preconiza a prioridade do tratamento não invasivo como a abordagem inicial e essencial para o controle do lipedema. O manejo clínico conservador deve, necessariamente, preceder o tratamento cirúrgico e servir também como acompanhamento posterior. O tratamento conservador do lipedema visa primariamente ao alívio sintomático, à melhoria da qualidade de vida e à desaceleração da progressão da doença. Entre as medidas que podem ser tomadas para um manejo multidisciplinar e sistêmico, descrevem-se2 o controle ponderal com nutrição balanceada e exercícios de baixo impacto, para atenuar a dor e a sensibilidade. Utilizam-se também terapias de compressão e abordagens fisioterapêuticas, como a terapia física descongestionante complexa (TFDC), para a redução do edema e do desconforto.
A obesidade é um fator diretamente relacionado à progressão dos sintomas inflamatórios do lipedema. Por isso, além do Índice de Massa Corporal (IMC), são necessários instrumentos para avaliar os riscos relacionados à quantidade de gordura corporal, como medidas antropométricas e a relação cintura-quadril.2 A diretriz alemã S2k9 enfatiza a importância de educar as pacientes sobre a influência negativa da obesidade coexistente e a relevância de um estilo de vida ativo e uma dieta saudável. A redução de peso, em casos de sobrepeso ou obesidade, pode levar a uma diminuição do volume dos membros.
Alimentação e Nutrição
A orientação nutricional deve se centrar na mudança permanente de hábitos alimentares, e evitar dietas restritivas de curto prazo. Aconselha-se a adoção de uma dieta que evite picos de glicose e insulina, uma vez que altos níveis de insulina podem promover a lipogênese e processos inflama-tórios. Duas abordagens dietéticas são mencionadas como promissoras: a dieta mediterrânea, por suas propriedades anti-inflamatórias, e a dieta cetogênica, que, em estudos,9 tem demonstrado efeitos na redução de peso, na inflamação e nos sintomas do lipedema.
Em um relato de um caso sobre a dieta cetogênica como uma intervenção nutricional para o lipedema, Cannataro et al.10 consideraram que os mecanismos centrais benéficos para o lipedema são sua ação anti-inflamatória, pelo controle dos picos glicêmicos, e sua capacidade regulatória no manejo dos radicais livres (estresse oxidativo). Assim, essa dieta pode ser uma ferramenta muito útil no manejo do lipedema, com resultados de melhora da dor e da qualidade de vida, o que indicaria uma confirmação do efeito anti-inflamatório da dieta. Ressalta-se, contudo, que, por se tratar do relato de um só caso, a dieta cetogênica não deve ser proposta como a única opção terapêutica, mas como parte de um conjunto de intervenções.
Exercício Físico
A inclusão de atividades físicas supervisionadas é um elemento importante na abordagem terapêutica do lipedema, para se obter benefícios como a otimização da saúde cardiovascular, a promoção da mobilidade e a profilaxia de complicações secundárias, como o linfedema.2 De acordo com o Consenso da Sociedade Italiana das Ciências Motoras e Esportivas,7 o exercício físico induz respostas fisiológicas que atuam diretamente sobre os mecanismos centrais do lipedema (metabólicos e inflamatórios); além disso, a contração dos músculos esqueléticos durante o movimento atua como uma bomba, que impulsiona o fluxo linfático e auxilia na drenagem do excesso de fluido intersticial, o que contribui para a redução do edema, um dos principais sintomas.
No âmbito metabólico, o treinamento de resistência (endurance) demonstrou ser um modulador eficaz da função mitocondrial no tecido adiposo. Essa otimização contribui para a melhoria do metabolismo lipídico, e se contrapõe aos padrões anormais de armazenamento de gordura. No eixo inflamatório, a atividade física exerce um impacto significativo ao suprimir o microambiente pró-inflamatório crônico. Isso ocorre, em parte, pela modulação da resposta imune local, que inibe a infiltração de macrófagos M1 e estimula a transição fenotípica para macrófagos M2 (anti-inflamatórios), um processo associado ao aumento da secreção de catecolaminas.7
Adicionalmente, o treinamento físico promove adapta-ções estruturais benéficas no próprio tecido adiposo. Um dos mecanismos de destaque é a promoção do acastanhamento (browning) do tecido adiposo branco para gordura bege. Este fenômeno é mediado por miocinas, como a irisina, cuja liberação pelo músculo esquelético é dependente da ativação do coativador-1 alfa do receptor gama ativado por proliferador de peroxissoma (peroxisome proli-ferator-activated receptor gamma coactivator 1-alpha, PGC-1α, em inglês). Também ocorre melhora da saúde do tecido ao fomentar a angiogênese, o que resulta em maior perfusão e oxigenação, o que pode mitigar as condições de hipóxia frequentemente observadas em estágios avançados do lipedema. Por fim, o exercício eleva as defesas antioxidantes do tecido, o que aumenta a resiliência celular contra o estresse oxidativo.7
Para garantir a adesão e a segurança de pacientes com lipedema, deve-se priorizar atividades de baixo impacto que minimizem o estresse articular. Exercícios aquáticos, como natação e hidroginástica, são altamente recomendados, pois a pressão hidrostática da água atua como compressão natural, o que auxilia na redução do edema, ao passo que a flutuabilidade diminui o impacto sobre as articulações. O treinamento de força, ou musculação, também desempenha um papel importante no manejo do lipedema. Além do fortalecimento, o aumento da massa muscular eleva o metabolismo de repouso, o que auxilia no controle do peso corporal.7
Entretanto, a prescrição deve ser individualizada, e deve considerar a sintomatologia dolorosa e a mobilidade da paciente. Para maximizar os resultados terapêuticos e minimizar riscos, o programa deve ser elaborado por um profissional de educação física com conhecimento da patologia, capaz de adequar as atividades às limitações de cada indivíduo.2 É fundamental que o treinamento de força seja realizado com progressão gradual de carga e com foco na execução correta dos movimentos para evitar lesões. O monitoramento da dor é um aspecto fundamental. O exercício não deve causar dor significativa, e qualquer desconforto excessivo deve ser um sinal para ajustar o programa.7
Exercícios aeróbicos de baixo impacto, como caminhada, ciclismo e elíptico, são excelentes para a melhora da capacidade cardiovascular e da resistência, sem sobrecarregar as articulações. A prática de atividades que promovam a flexibilidade e a mobilidade, como o alongamento e o yoga, também é benéfica, pois ajuda a aliviar a rigidez e a melhorar a amplitude de movimento. O uso de vestimentas de compressão, como meias ou bandagens, durante a prática de exercícios pode potencializar os benefícios, melhorando o suporte aos tecidos, otimizando o fluxo linfático e reduzindo o inchaço.7
Acrescenta-se que, além dos benefícios físicos, o impacto do exercício na saúde mental e na qualidade de vida de pacientes com lipedema é inestimável. A convivência com uma doença crônica, dolorosa e que afeta a imagem corporal pode levar a quadros de ansiedade e depressão. O exercício físico atua como um importante regulador do humor, promovendo a liberação de endorfinas e melhorando a percepção de bem-estar. A melhora da capacidade funcional e da autonomia também contribui para um aumento da autoestima e da qualidade de vida geral.7
Terapias de compressão
A TFDC é um dos pilares do tratamento conservador do lipedema, segundo a diretriz S2k.9 Seu objetivo principal não é a redução do tecido adiposo, mas o alívio da dor e de outros sintomas subjetivos, como a sensação de peso e tensão nos membros afetados. A compressão externa auxilia na redução do edema intersticial, melhora o retorno venoso e linfático e proporciona suporte aos tecidos, o que resulta em uma diminuição significativa do desconforto. A diretriz enfatiza que a escolha do material e do nível de compressão deve ser altamente individualizada, levando em conta a anatomia da paciente, a severidade dos sintomas e a sua capacidade de adesão ao tratamento.9
O uso de dispositivos, como meias elásticas, oferece ao paciente controle adicional sobre os sintomas. Contudo, o avanço da condição pode trazer desafios, como o desconforto ea dificuldade de adaptação dos dispositivos à desproporção dos membros.2 Diante disso, além da personalização das vestimentas de compressão, recomenda-se a utilização do menor nível de compressão que promova o alívio sintomático adequado, a fim de otimizar a adesão. Para casos de membros com grandes variações de circunferência ou dobras de tecido, a malha plana (flat-knitted) é preferível devido à sua maior rigidez, que previne a formação de constrições.9
Tratamento médico
A equipe multidisciplinar é composta por diversas especia-lidades médicas e de saúde, cada qual com uma função específica. O cirurgião vascular, por exemplo, pode atuar no manejo de complicações linfáticas associadas. No tocante à endocrinologia, os cuidados são voltados aos perfis metabólico e hormonal da paciente. Os ginecologistas também desempenham papel relevante no manejo de questões hormonais. Ortopedistas podem ser consultados para tratar questões musculoesqueléticas decorrentes do excesso de peso nos membros. Destaca-se ainda a importância do diagnóstico correto por parte dos profissionais, o que evita tratamentos ineficazes que aumentam ainda mais a frustra-ção da paciente.2
De acordo com o consenso americano,11 o tratamento médico do lipedema não se baseia em medicamentos que curam a condição, mas em uma abordagem farmacológica e de suplementação centrada em mitigar os sintomas e gerenciar as comorbidades. A principal diretriz é evitar medicamentos que possam exacerbar o quadro, como aqueles que promovem ganho de peso ou aumento do edema. Diuréticos, por exemplo, devem ser evitados para uso crônico, pois não atuam na causa inflamatória do edema no lipedema. Da mesma forma, tiazolidinedionas são contraindicadas, por aumentarem o tecido adiposo subcutâneo.
Em contrapartida, o uso de aminas simpatomiméticas pode ser considerado para o tratamento do edema, e a metformina é uma opção para pacientes que apresentam complicações metabólicas, devido ao seu potencial de inibir a fibrose tecidual.11 Quanto ao uso de agonistas beta-adrenérgicos, como flavonoides e selênio, embora tenham sido sugeridos, sua eficácia real no lipedema ainda necessita de elucidação e comprovação científica.12
Terapia Psicossocial e Autogerenciamento
O impacto psicossocial do lipedema é significativo, e a diretriz alemã9 recomenda a inclusão de fatores psicossociais na avaliação diagnóstica. Transtornos psicológicos, como depressão e transtornos alimentares, podem afetar os sinto-mas e a qualidade de vida, e devem ser tratados de forma prioritária. O apoio psicológico, provido por psiquiatras ou outros profissionais de saúde mental, é considerado essencial para o acompanhamento dos aspectos emocionais e psicológicos, frequentemente negligenciados.2
O fortalecimento do autogerenciamento da paciente é visto como um componente essencial do tratamento. As pacientes devem ser encorajadas a assumir um papel ativo em seu cuidado, desenvolvendo, em conjunto com a equipe de saúde, estratégias para a resolução de problemas e metas terapêuticas realistas. O sucesso no autogerenciamento aumenta a autoeficácia e pode levar a melhorias clínicas relevantes no longo prazo.9
Indicações e Abordagens do Tratamento Cirúrgico do Lipedema
Em relação ao manejo cirúrgico, o Brasil foi um dos pioneiros no reconhecimento e na concepção de uma técnica que evitasse cicatrizes aparentes e permitisse a ressecção completa do tecido deformante mediante um só retalho de pele. A abordagem, baseada em uma grande incisão inicial para baixo, seguindo o sulco glúteo, direcionada anteriormente em torno da deformidade e tracionando para cima até alcançar a espinha ilíaca posterior, possibilitaria, em tese, a reparação da irregularidade e certa correção da flacidez da face interna da coxa.13
Entretanto, os avanços na pesquisa médica demonstraram que procedimentos cirúrgicos enfrentam controvérsias em relação à sua aplicabilidade. Existe um acordo geral de que a abordagem cirúrgica não deve ser realizada antes do trata-mento clínico conservador, o qual deve constituir a etapa inicial e fundamental no manejo da doença, mantendo sua importância mesmo quando há necessidade posterior de procedimento cirúrgico.2
O manejo conservador do lipedema apresenta benefícios amplamente reconhecidos e deve ser priorizado em relação a qualquer intervenção invasiva. Recomenda-se a adoção e a avaliação integral das terapias conservadoras por um período mínimo de 1 ano antes de considerar procedimentos cirúrgicos.2 A escolha terapêutica deve resultar de uma análise criteriosa e conjunta entre o clínico, o cirurgião e a paciente, pautada na compreensão de que o objetivo principal é a recuperação funcional especialmente no que se refere à mobilidade, seguida pela atenuação dos sintomas. Em estágios mais avançados da doença, nos quais há comprometimento acentuado da locomoção, a intervenção cirúrgica pode ser indicada de forma antecipada.14
A principal intervenção cirúrgica para lipedema é a lipoaspiração, e entre as principais técnicas cirúrgicas empregadas destacam-se a lipoaspiração por anestesia tumescente (tumescent liposuction, TL, em inglês) e a lipoaspiração assistida por água (water-assisted liposuction,WAL, em inglês). Na abordagem TL, a solução tumescente é infundida no tecido subcutâneo, promovendo o aumento de volume dos adipócitos e a contração dos vasos sanguíneos; em seguida, utilizam-se microcânulas de ponta romba para a aspiração da gordura. Já a técnica WAL emprega um jato pressurizado de fluido tumescente que desprende as células adiposas do tecido conjuntivo, dispensando o uso de cânulas convencionais. Diferentemente da lipoaspiração tradicional, tanto a TL quanto a WAL utilizam anestésicos locais presentes na solução tumescente, eliminando a necessidade de anestesia geral.14
Segundo dados publicados nos Estados Unidos,11 mulhe-res diagnosticadas com lipedema e submetidas a cirurgias notaram diminuição do tecido acometido, incluindo redução do estágio da doença e da dor, além de melhora no nível de energia, força e capacidade de andar. Tal relato pode ser encontrado em mulheres em diferentes estágios do lipedema, incluindo portadoras de linfedema associado. Todavia, houve um número expressivo de relatos de crescimento de tecido adiposo anormal após a cirurgia dentro e fora das áreas de tratamento, e a redistribuição de gordura abdominal foi demonstrada por exames de absorciometria de raios-X duplos realizados após lipectomia por sucção das coxas em pacientes que apresentavam acúmulo desproporcional de tecido adiposo na região inferior do abdômen, quadris ou coxas. Este achado permite concluir que, embora proporcione benefícios iniciais, a intervenção cirúrgica não representa uma cura definitiva para o lipedema, sendo imprescindível a manutenção da terapia conservadora no período pós-operatório para a obtenção de resultados duradouros e para a melhora da qualidade de vida das pacientes.
Resultados e Discussão
Na busca na PubMed, foram encontrados 299 estudos publicados entre 2015 e 2025 (►Tabela 1). Ao excluir as duplicatas, restaram 106 estudos. Considerando somente resultados únicos a partir das buscas, entre os anos evidenciou-se maior quantidade de literatura no ano de 2023, com um total de 21 trabalhos publicados. No ano de 2025, apesar de ainda não concluído, contou com um total de 20 trabalhos publicados, sendo o segundo maior até então.
| Descritor | Total | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | 2023 | 2024 | 2025 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Tratamento | 105 | 4 | 5 | 8 | 12 | 5 | 7 | 6 | 11 | 18 | 13 | 16 |
| Manejo clínico | 53 | 3 | 3 | 4 | 3 | 3 | 4 | 4 | 4 | 8 | 9 | 8 |
| Diagnóstico | 82 | 2 | 4 | 7 | 8 | 5 | 4 | 7 | 8 | 14 | 10 | 13 |
| Cirurgia | 59 | 2 | 2 | 6 | 5 | 2 | 2 | 3 | 9 | 13 | 10 | 5 |
| Total | 299 | 11 | 14 | 25 | 28 | 15 | 17 | 20 | 32 | 53 | 42 | 42 |
A despeito da queda em 2024 quando comparado à 2023 e considerando que 2025 não foi concluído no momento de escrita deste trabalho, é notável um aumento no número de estudos publicados ao longo do período, principalmente a partir de 2022 (►Fig. 2).
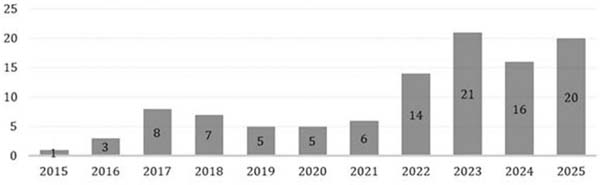
Já na busca na SciELO, não foram encontrados resultados utilizando todos os descritores e critérios de inclusão, de modo que optamos por buscar somente o descritor lipedema, e foram encontrados somente 7 trabalhos, 2 de 2020, 1 de 2022, 2 de 2024 e 2 de 2025. Comparando os resultados das buscas na PubMed e na SciELO, todos os trabalhos encontrados na SciELO foram também encontrados na PubMed, o que indica que a base de dados SciELO não se mostrou relevante quanto ao tópico lipedema.
O lipedema representa um importante desafiomédico contemporâneo motivado pela complexidade de sua fisio-patologia, além de ampla subnotificação de casos e a capacidade de gerar impacto biopsicossocial negativo sobre os pacientes. Em virtude da dificuldade de um diagnóstico preciso para o lipedema, que por vezes é confundido majoritariamente com obesidade ou linfedema, a prevalência dessa doença pode ser subestimada, o que contribui para abordagens terapêuticas inadequadas.15 O reconhecimento do lipedema como uma condição clínica autônoma e não meramente estética é essencial para que a paciente seja manejada de maneira integral, com intervenções baseadas em evidências e foco na qualidade de vida.
Raramente acometendo homens, essa patologia afeta predominantemente as mulheres pós-puberais e adultas, com o surgimento dos sintomas entre a fase puberal e a terceira década de vida.5 Estima-se que globalmente essa doença afete 11% destas mulheres, com incidência estimada em 1 para cada 9 mulheres dos Estados Unidos.5,11 Já na Europa, a Alemanha demonstra uma taxa de prevalência de 39% segundo um estudo que observou 62 mulheres.16 O único estudo que até o momento traça o perfil epidemiológico do lipedema realizado no Brasil é de Amato et al.,1 que usaram um programa de computador para criar uma fórmula matemática baseada na projeção do censo populacional brasileiro de 2021 para determinar especificidade de diag-nóstico em 77,8%; este estudo, que observou somente mulheres entre 18 e 69 anos de idade, estimou que 8,8 milhões destas podem ser portadoras de sintomas que sugerem o diagnóstico de lipedema, representando 12,3% das mulheres brasileiras.
A patogênese do lipedema ainda segue em evolução nos estudos científicos em vários aspectos, e a presença de um histórico familiar em aproximadamente 60% dos casos sugere que há um componente genético ligado ao cromossomo X, seja autossômico ou dominante. A síndrome de Williams, causada pela microdeleção de cerca de 1,6 milhões de pares de bases dos cromossomos 7q11.23, que incluem o gene precursor da elastina (ELN), também resulta em lipedema de etiologia genética.15
Além disso, a tendência da condição a se manifestar durante a puberdade, gravidez e menopausa implica uma possível influência hormonal,17 pois o estrogênio está associado à distribuição de tecido adiposo nas mulheres, princi-palmente na região glútea e femoral.
De acordo com as pesquisas levantadas,5 foi apresentada maior expressão gênica (CYP19A1) de aromatase em casos de lipedema, ou seja, maior conversão de hormônios androgênicos em estrogênio, embora não houvesse alteração na expressão dos receptores de estrogênio. Estudos15 de expres-são de proteínas e citobiológicos em lipoaspirados provenientes de pacientes com lipedema indicam que essas alterações ocorrem principalmente nas etapas iniciais da diferenciação celular da adipogênese. O crescimento do tecido adiposo leva a um padrão hormonal pró-inflamatório e hipóxia tecidual devido à incapacidade dos vasos sanguíneos de acompanhar o ritmo de crescimento do tecido adiposo. Com isso, ocorre elevada expressão de fatores pró-inflamatórios, como o fator induzido por hipóxia 1 alfa (hypoxia-inducible factor-1-alpha, HIF1α, em inglês), que induzem inflamação no tecido adiposo.18 Essa interação entre fatores genéticos e endócrinos cria um ambiente metabólico favorável à hipertrofia e hiperplasia dos adipócitos, desencadeando uma cascata de eventos inflamatórios e estruturais no tecido adiposo.
Além da classificação por diferentes tipos,8 o lipedema pode, ao mesmo tempo, ser classificado estágios que se diferenciam por sua progressão, caso não haja controle, ou regressão, em caso de manejo adequado (►Tabela 2). Há 3 estágios:5 o estágio 1 corresponde à pele lisa, com aumento circunscrito e bilateral da gordura nas extremidades; no estágio 2, a pele apresenta uma aparência desigual ou corrugada, com depósitos de tecido adiposo mais proeminentes; e no estágio 3 há aumento acentuado do tamanho das extremidades, depósitos de gordura desfigurantes que se projetam em grandes massas, espessamento da camada subcutânea com alterações macronodulares, além de esclerose e fibrose marcantes. Além disso, há o estágio 4, caracterizado pela associação do linfedema, resultando em lipolinfedema.5
| Estágios | Achado característico |
|---|---|
| Estágio 1 | Superfície da pele lisa e macia, com aumento da hipoderme subjacente |
| Estágio 2 | Pele irregular, com presença de nódulos palpáveis do tamanho de pérolas (peau d’orange) |
| Estágio 3 | Grandes projeções de massa gordurosa, especialmente nas coxas e em volta dos joelhos |
| Estágio 4 | Associação com linfedema |
Entre os trabalhos levantados neste estudo, foram encontradas tentativas de estabelecimento de consenso acerca do lipedema, desde sua definição fisiopatológica ao seu diagnóstico assertivo, de forma que se estabeleça uma distinção para seu diagnóstico diferencial e até os seus manejos clínico e cirúrgico. Ao todo, foram encontrados 6 esforços para consenso da doença, publicados em diferentes países, considerando suas diferentes realidades, nos últimos 5 anos, o que denota a atual relevância do tema. A ►Tabela 3 mostra os pontos de maior concordância entre os estudos para consensos estabelecidos.
| Eixo de consenso | Detalhes relevantes |
|---|---|
| Definição da doença | Lipedema é uma condição crônica, distinta de obesidade e linfedema, caracterizada por acúmulo desproporcional de gordura subcutânea dolorosa |
| Diagnóstico | Essencialmente baseado em critérios clínicos, com exclusão de outras causas e apoiado por imagem (ultrassonografia e ressonância magnética) quando necessário |
| Sintomas principais | Dor, hipersensibilidade, hematomas, sensação de peso em membros inferiores, edema com piora ao longo do dia |
| Estadiamento | Classificação em estágios (1–3) e tipos anatômicos (1–5) |
| Abordagem multidisciplinar | Manejo por equipe com médicos, enfermeiros, fisioterapeutas, nutricionistas, psicólogos e educadores físicos |
| Tratamento conservador | Fisioterapia descongestiva, compressão, controle nutricional e exercício regular de baixo impacto e aeróbico |
| Cirurgia | Lipoaspiração indicada na falha do tratamento conservador |
| Apoio psicossocial | Controle da dor e da aceitação da imagem corporal |
| Educação e conscientização | Reduzir subdiagnóstico e estigma clínico |
| Pesquisa e padronização | Necessidade de critérios diagnósticos e desfechos uniformes em novos estudos |
Em 2020, Sandhofer et al.19 propuseram um consenso a partir de diretrizes e da literatura europeia focando nos benefícios de longo prazo do tratamento cirúrgico por TL. No mesmo ano, Bertsch et al.18 publicaramm outra tentativa de consenso europeu, sugerindo o que chamam de “mudanças de paradigmas” relacionados ao lipedema, principalmente quanto à sua clínica. Já em 2021, foi elaborado o consenso americano seguindo a metodologia Delphi, liderado por Herbst et al.,11 no qual estabelecem 85 afirmativas acerca da fisiopatologia e recomendações terapêuticas da doença, além de sugestões de tópicos para pesquisas futuras. Em 2024, 2 consensos foram publicados, o primeiro, da Sociedade Alemã de Flebologia e Linfologia,9 que desenvolveu uma diretriz com 60 recomendações objetivando otimizar o diagnóstico e o tratamento do lipedema. O segundo foi o consenso da Sociedade Italiana de Ciências Motoras e Esportivas em conjunto com a Sociedade Italiana de Flebologia,7 cujo foco foi estabelecer a importância do exercício físico como uma abordagem terapêutica não farmacológica para a doença. O mais recente consenso publicado é brasileiro, cujos autores representam a Sociedade Brasileira de Angiologia e de Cirurgia Vascular,2 no qual também foi aplicada a meto-dologia Delphi para estabelecer afirmações que estejam de acordo com o entendimento da maioria dos pesquisadores no país.
A partir desses esforços para estabelecer um entendi-mento universalizado sobre o lipedema, é notório o ímpeto das sociedades e organizações em múltiplos países de determinar as compreensões que sirvam como alicerce para o enfrentamento à essa doença. Esse movimento, que tem acontecido nos últimos 5 anos, reconhece que, apesar da existência do lipedema como uma entidade patológica única há décadas, faz-se necessária a unificação do conhecimento e a padronização da sua abordagem para aprimorar a terapêutica.
Conclusão
Os achados deste estudo evidenciam que o lipedema é uma condição crônica ainda subdiagnosticada, cuja relevância na literatura aumentou progressivamente entre 2015 e 2025, ao passo de que a compreensão fisiopatológica, o diagnóstico e o manejo avançaram de forma significativaapartir de 2020, devido à publicação de múltiplos consensos internacionais. Apesar das diferenças metodológicas entre eles, há concordância ampla de que o lipedema constitui uma entidade clínica distinta, marcada por alterações estruturais do tecido adiposo, inflamação crônica e influência hormonal, exigindo diagnóstico eminentemente clínico e abordagem multidisciplinar. Também se observa o consenso de que o tratamento conservador deve ser a primeira linha terapêutica quando se trata de lipedema, com ênfase em controle ponderal, exercício orientado, terapias de compressão e apoio psicossocial, reservando-se as intervenções cirúrgicas para casos refratários e graves como complemento das medidas clínicas.
Os consensos analisados reforçam ainda a necessidade urgente de padronização global dos critérios diagnósticos e dos desfechos terapêuticos, dada a heterogeneidade atual da literatura; assim, torna-se evidente que o avanço no cuidado ao lipedema depende da consolidação desses esforços, da capacitação contínua dos profissionais de saúde e do forta-lecimento de pesquisas que permitam estabelecer protocolos mais consistentes, efetivos e reprodutíveis para a terapêutica adequada da doença.
Referências
1. Amato ACM, Amato FCM, Amato JLS, Benitti DA. Prevalência e fatores de risco para lipedema no Brasil. J Vasc Bras 2022;21: e20210198. Doi: 10.1590/1677-5449.202101981
2. Amato ACM, Peclat APRM, Kikuchi R, et al. Consenso Brasileiro de Lipedema pela metodologia Delphi. J Vasc Bras 2025;24: e20230183. Doi: 10.1590/1677-5449.202301831
3. Organização Mundial da Saúde (OMS) Classificação Estatística Internacional de Doenças e Problemas Relacionados à Saúde: Décima Primeira Revisão (CID-11). Genebra: OMS; 2024
4. Brenner E, Forner-Cordero I, Faerber G, Rapprich S, Cornely M. Body mass index vs. waist-to-height-ratio in patients with lipo-hyperplasia dolorosa (vulgo lipedema). J Dtsch Dermatol Ges 2023;21(10):1179–1185. Doi: 10.1111/ddg.15182
5. Poojari A, Dev K, Rabiee A. Lipedema: Insights into Morphology, Pathophysiology, and Challenges. Biomedicines 2022;10(12): 3081. Doi: 10.3390/biomedicines10123081
6. Kruppa P, Georgiou I, Biermann N, Prantl L, Klein-Weigel P, Ghods M. Lipedema-Pathogenesis, Diagnosis, and Treatment Options. Dtsch Arztebl Int 2020;117(22-23):396–403. Doi: 10.3238/arz-tebl.2020.0396
7. Annunziata G, Paoli A, Manzi V, et al. The Role of Physical Exercise as a Therapeutic Tool to Improve Lipedema: A Consensus Statement from the Italian Society of Motor and Sports Sciences (Società Italiana di Scienze Motorie e Sportive, SISMeS) and the Italian Society of Phlebology (Società Italiana di Flebologia, SIF). Curr Obes Rep 2024;13(04):667–679. Doi: 10.1007/s13679-02400579-8
8. Mortada H, Alaqil S, Jabbar IA, et al. Safety and Effectiveness of Liposuction Modalities in Managing Lipedema: Systematic Review and Meta-analysis. Arch Plast Surg 2024;51(05): 510–526. Doi: 10.1055/a-2334-9260
9. Faerber G, Cornely M, Daubert C, et al. S2k guideline lipedema. J Dtsch Dermatol Ges 2024;22(09):1303–1315. Doi: 10.1111/ddg.15513
10. Cannataro R, Michelini S, RicolfiL, et al. Management of Lipedema with Ketogenic Diet: 22-Month Follow-Up. Life (Basel) 2021;11 (12):1402. Doi: 10.3390/life11121402
11. Herbst KL, Kahn LA, Iker E, et al. Standard of care for lipedema in the United States. Phlebology 2021;36(10):779–796. Doi: 10.1177/02683555211015887
12. Buso G, Depairon M, Tomson D, Raffoul W, Vettor R, Mazzolai L. Lipedema: A Call to Action!. Obesity (Silver Spring) 2019;27(10): 1567–1576. Doi: 10.1002/oby.22597
13. Pitanguy I. Trochanteric Lipodystrophy. Plast Reconstr Surg 1964; 34:280–286. Doi: 10.1097/00006534-196409000-00010
14. Peprah K, MacDougall D. Liposuction for the Treatment of Lipe-dema: A Review of Clinical Effectiveness and Guidelines. Ottawa: Canadian Agency for Drugs and Technologies in Health; 2019. Available from: https://www.ncbi.nlm.nih.gov/books/NBK545818/
15. Vyas A, Adnan G. Lipedema. Treasure Island, FL: StatPearls Publishing; 2025. Available from: https://www.ncbi.nlm.nih.-gov/books/NBK573066/
16. Herbst KL. Subcutaneous Adipose Tissue Diseases: Dercum Disease, Lipedema, Familial Multiple Lipomatosis, and Madelung Disease. In: Feingold KR, Ahmed SF, Anawalt B, et al., editors. Endotext. South Dartmouth, MA: MDText.com, Inc.; 2000. Available from: https://www.ncbi.nlm.nih.gov/books/NBK552156/
17. Rapprich S, Baum S, Kaak I, Kottmann T, Podda M. Treatment of lipoedema using liposuction: Results of our own surveys. Phlebologie 2015;44(03):121–132. Doi: 10.12687/phleb2265-3-2015
18. Bertsch T, Erbacher G, Elwell R. Lipoedema: a paradigm shift and consensus. J Wound Care 2020;29(Sup11b):1–51. Doi: 10.12968/jowc.2020.29.Sup11b.1
19. Sandhofer M, Hanke CW, Habbema L, et al. Prevention of Progression of Lipedema With Liposuction Using Tumescent Local Anesthesia: Results of an International Consensus Conference. Dermatol Surg 2020;46(02):220–228. Doi: 10.1097/DSS.0000000000002019
1. Faculdade de Medicina, Centro Universitário São Lucas Afya, Porto Velho, RO, Brasil
Disponibilidade dos Dados
Suporte Financeiro Os autores declaram que não receberam suporte finan-ceiro de agências dos setores público, privado ou sem fins lucrativos para a realização deste estudo.
Endereço para correspondência Sophia Sandes Siqueira Barros, FaculdadedeMedicina, Centro UniversitárioSão LucasAfya, Rua Alexandre Guimarães 1.927, Porto Velho, RO, 76804–373, Brasil. (e-mail: sophia.barrosssb@gmail.com).
Artigo submetido: 27/11/2025.
Artigo aceito: 16/12/2025.
Conflito de Interesses Os autores não têm conflito de interesses a declarar.
Editor-chefe: Dov Charles Goldenberg.
* Estudo realizado na Faculdade de Medicina, Centro Universitário São Lucas Afya, Porto Velho, RO, Brazil.








 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter