

Original Article - Year 2011 - Volume 26 -
Reconstruções pelveperineais com uso de retalhos cutâneos baseados em vasos perfurantes: experiência clínica com 22 casos
Reconstruction of pelviperineal injuries with perforator flaps: clinical experience with 22 cases
RESUMO
INTRODUÇÃO: As lesões pelveperineais representam grande parcela das interconsultas para o cirurgião plástico em hospitais gerais. O objetivo do presente trabalho é apresentar a experiência obtida no tratamento de pacientes com lesões perineais, sacrais e de quadril com o uso de retalhos com vasos perfurantes.
MÉTODO: Foram estudados, retrospectivamente, os pacientes submetidos a avaliação pela equipe da Divisão de Cirurgia Plástica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, nos meses de fevereiro a maio de 2009, que apresentavam feridas em região pelveperineal e no quadril. No total, 22 pacientes foram submetidos a reconstrução com retalhos cutâneos e fasciocutâneos baseados em vasos perfurantes, de acordo com os critérios de inclusão. O período de seguimento médio foi de 6 meses.
RESULTADOS: A lesão pelveperineal foi úlcera por pressão em 20 (91%) casos, infecção profunda em 1 (4,5%), e hidradenite perineal em 1 (4,5%). A opção dos retalhos foi previamente estabelecida, dependendo do local da ferida: úlceras sacrais, retalho baseado nas perfurantes da artéria glútea superior em 15 (68,2%) casos; úlceras isquiáticas, retalho baseado nos vasos perfurantes da artéria glútea inferior em 3 (13,6%) casos; e úlceras trocantéricas, retalho tensor da fascia lata perfurante em 2 (9,1%) casos. Retalho fasciocutâneo inervado gluteofemoral foi a opção para a reconstrução pós-síndrome de Fournier em um paciente e após ressecção de hidradenite perineal em outro. Houve necessidade de nova sutura para fechamento primário tardio em deiscência < 10% do perímetro da lesão em 3 (13,6%) casos, durante os primeiros 15 dias de pós-operatório. Não houve casos de necrose > 3% da superfície do retalho. Os resultados foram mantidos no período de seguimento avaliado.
CONCLUSÕES: Os resultados obtidos no presente estudo foram satisfatórios e ficou demonstrada a utilidade de retalhos cirúrgicos sem incorporação de músculo para reconstruções pelveperineais. Essa alternativa para tratamento é menos mórbida para as áreas doadoras e preserva o tecido muscular para possível intervenção futura.
Palavras-chave: Períneo. Ferimentos e lesões. Úlcera de pressão. Retalhos cirúrgicos. Cirurgia plástica.
ABSTRACT
INTRODUCTION: Plastic surgery consultation is commonly sought for the treatment of pelviperineal injuries in general hospitals. The objective of this study was to present the experience acquired in the treatment of perineal, sacral, and hip injuries with the use of perforator flaps.
METHODS: Patients referred to the Plastic Surgery Division of the Clinical Hospital of Medicine College of Universidade de São Paulo for evaluation of pelviperineal and hip wounds from February to May 2009 were retrospectively evaluated. A total of 22 patients underwent reconstruction with skin and fasciocutaneous flaps based on the perforator vessels, according to the inclusion criteria. The average follow-up period was 6 months.
RESULTS: Pelviperineal injuries consisted of pressure ulcers in 20 cases (91%), deep infection in 1 case (45%), and perineal hidradenitis in 1 case (4.5%). The choice of flap for reconstruction was dependent on the local wound: 15 cases (68.2%) of sacral ulcers were repaired with a superior gluteal artery perforator flap; 3 cases (13.6%) of ischial ulcers were repaired with an inferior gluteal artery perforator flap; and 2 cases (9.1%) of trochanteric ulcers were repaired using a tensor fascia lata perforator flap. A fasciocutaneous gluteofemoral flap was selected for reconstruction of post Fournier' syndrome in 1 patient and was used after resection of perineal hidradenitis in 1 patient. A new suture for late primary closure was necessary in 3 (13.6%) cases in which the suture line dehiscence was < 10% of the injury perimeter during the first 15 post-operative days. There were no cases of > 3% necrosis of the flap surface. These results were maintained during the follow-up evaluation period.
CONCLUSIONS: The results of the study were satisfactory, and the utility of surgical flaps without the incorporation of muscle for pelviperineal reconstruction was demonstrated. This treatment alternative decreases donor site morbidity and preserves the muscular tissue for future interventions.
Keywords: Perineum. Wounds and injuries. Pressure ulcer. Surgical flaps. Plastic surgery.
Feridas em região pelveperineal e quadril ocupam importante parcela das interconsultas para o cirurgião plástico em hospitais gerais. Em sua maioria são úlceras causadas por pressão, mas há outras etiologias eventuais, tais como hidradenite perineal, infecções profundas, sequelas de trauma e queimadura, neoplasias e traumas cirúrgicos. Como tratamento, normalmente são necessários cuidados locais, desbridamentos cirúrgicos, curativos adequados, insistência para a mudança de decúbito e suporte nutricional1.
Uma parte desses pacientes é submetida a cirurgia plástica reconstrutiva2. Fechamento primário, enxertos dermoepidérmicos, retalhos fasciocutâneos ou musculocutâneos podem ser utilizados na reconstrução, tendo como objetivo preencher, cobrir e proteger os retalhos, e são as melhores opções3. Os retalhos miocutâneos têm sido os mais usados, como descrito por Costa et al.4, em série de casos de reconstruções pelveperineais após úlceras de pressão em que foram utilizados retalhos miocutâneos.
Na Divisão de Cirurgia Plástica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HCFMUSP), têm sido muito utilizados os retalhos baseados em vasos perfurantes. Em 2004, Munhoz5 utilizou o retalho cutâneo transversal abdominal baseado nas perfurantes da artéria epigástrica superficial para reconstruções mamárias. Com melhor conhecimento dos vasos perfurantes em topografia de pelve e quadril, foi possível estabelecer conduta para reconstruções pelveperineais utilizando retalhos cutâneos baseados em vasos perfurantes.
O objetivo do presente trabalho é apresentar a experiência obtida no tratamento de pacientes com lesões perineais, sacrais e de quadril com o uso de retalhos com vasos perfurantes.
MÉTODO
Foram estudados 22 pacientes com lesões perineais, sacrais e de quadril acompanhadas pela Divisão de Cirurgia Plástica do HCFMUSP, nos meses de fevereiro a maio de 2009. O Grupo de Feridas era acionado por meio de interconsulta a pacientes internados em outras clínicas do HCFMUSP.
Foram coletados os dados demográficos e levantado inventário epidemiológico de cada paciente, discriminando idade, sexo e causas das feridas. Os critérios para indicação de cirurgia foram: condições clínicas favoráveis, estado nutricional adequado, possibilidade de cuidado domiciliar, prognóstico e ausência de controle de outras doenças de base.
No período estabelecido, os 22 pacientes foram submetidos a reconstruções pelveperineais e de quadril com retalhos locais, dos quais 13 (59,1%) eram do sexo masculino e 9 (40,9%), do sexo feminino. A média de idade foi de 32,6 anos, variando de 17 anos a 46 anos. A causa da lesão perineal era úlcera de pressão em 20 (91%) casos, todas elas de grau III ou IV, em pacientes para ou tetraplégicos, infecção profunda em 1 (4,5%) paciente, e hidradenite perineal em 1 (4,5%).
Como conduta geral foram realizados desbridamentos cirúrgicos e instalação de terapia a vácuo por uma a duas semanas. O tratamento de reconstrução foi feito com retalhos locais, em especial aqueles baseados em vasos perfurantes. Os retalhos foram planejados e o isolamento e a dissecção dos vasos perfurantes basearam-se nos reparos anatômicos descritos6. Nas úlceras sacrais (15 casos, 62,2%), foi utilizado retalho fasciocutâneo baseado na perfurante da artéria glútea superior7; para as úlceras isquiáticas (3 casos, 13,6%), retalho fasciocutâneo baseado na perfurante da artéria glútea inferior8 com avanço em V-Y; e úlceras trocantéricas (2 casos, 9,1%), retalho cutâneo baseado na perfurante do ramo transverso da artéria circunflexa femoral lateral9. O retalho fasciocutâneo inervado gluteofemoral10 baseado no ramo descendente da artéria glútea inferior foi a opção para a reconstrução de um paciente com lesão perineal após síndrome de Fournier e em outro após ressecção de hidradenite perineal (Tabela 1).

O seguimento pós-operatório dos pacientes variou de 4 meses a 9 meses, com média de 6 meses. Os pacientes foram avaliados, após alta hospitalar, em consultas ambulatoriais semanais no primeiro mês e a seguir a cada 2 meses. As regiões operadas foram avaliadas anotando-se eventuais necroses, recidivas, deiscências ou infecções. Outras áreas de apoio também foram inspecionadas em busca de novas úlceras de pressão.
RESULTADOS
Todas as complicações foram consideradas de menor monta. Não foi observada perda total do retalho por necrose. Houve necessidade de nova sutura de pele para fechamento tardio em deiscências < 10% do perímetro da lesão em 3 (13,6%) casos, durante os primeiros 15 dias de pós-operatório. Os 3 casos foram decorrentes de necroses < 3% da superfície total do retalho. O tratamento adotado foi desbridamento e sutura direta. Não ocorreram novas deiscências.
Foi observado fechamento total de todas as feridas. Os retalhos mantiveram-se viáveis em todos os pacientes, sem sinais de recidiva nos retornos ambulatoriais bimestrais. Os pacientes foram orientados quanto a decúbito e manobras para mudança de postura. Entre os 15 pacientes com úlceras sacrais, 3 (20%) apresentaram úlceras isquiáticas grau II11 na evolução e foram tratados conservadoramente.
As Figuras 1 a 3 ilustram alguns casos da presente casuística.
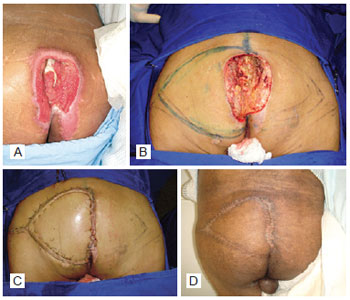
Figura 1 - Paciente com úlcera de pressão sacral. Em A, aspecto pré-operatório. Em B, úlcera de pressão após o desbridamento e marcação do retalho fasciocutâneo baseado na perfurante da artéria glútea superior. Em C, aspecto pós-operatório imediato. Em D, aspecto pós-operatório tardio.
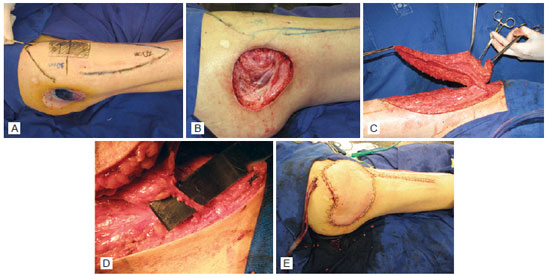
Figura 2 - Paciente com úlcera de pressão trocantérica. Em A, marcação pré-operatória. Em B, úlcera de pressão após desbridamento de tecido desvitalizado. Em C, retalho cutâneo baseado na perfurante do ramo transverso da artéria circunflexa femoral lateral (tensor da fascia lata perfurante). Em D, detalhe dos vasos perfurantes preservados. Em E, aspecto pós-operatório imediato.
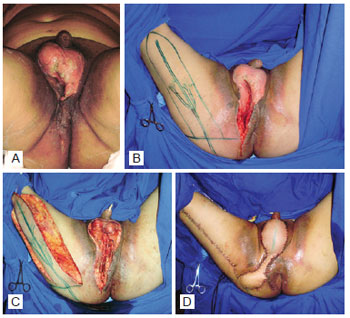
Figura 3 - Paciente com ferida perineal decorrente de síndrome de Fournier. Em A, aspecto pré-operatório. Em B, aspecto após desbridamento e marcação do retalho. Em C, retalho fasciocutâneo inervado gluteofemoral dissecado. Em D, aspecto do pós-operatório imediato.
DISCUSSÃO
As lesões pelveperineais representam grande desafio para o cirurgião plástico. Nos hospitais gerais, geralmente ocorrem úlceras de pressão, de início recente, em decorrência da não-observação de técnicas de mudança de decúbito, principalmente em leitos de cuidados intensivos. A reconstrução com retalhos, muitas vezes, deve aguardar condições clínicas e locais favoráveis. O tratamento inicial inclui curativos e desbridamento cirúrgico dos tecidos desvitalizados, além de orientação postural, ficando a cargo da equipe de enfermagem os cuidados locais.
A reconstrução cirúrgica está indicada a pacientes que receberam alta da terapia intensiva e recuperaram gradativamente suas funções normais, bem como àqueles acometidos por trauma raquimedular ou acidentes vasculares cerebrais. Para os plégicos, parte do tratamento novamente reside no cuidado, tanto do próprio paciente como de terceiros para com ele. Para esses pacientes, é importante o controle da espasticidade da bexiga neurogênica e condutas posturais adequadas12.
Como medida para acelerar o preparo do leito da ferida, tem sido rotineiramente utilizado, em nossa instituição, o método por pressão negativa (vácuo), que aumenta o sucesso terapêutico e evita a necessidade de múltiplas intervenções cirúrgicas. Para isso, na reconstrução propriamente dita, o cirurgião plástico deve se valer de arsenal de retalhos locais, cuja dissecção fundamenta-se em reparos anatômicos.
Nas úlceras de pressão sacrais e isquiáticas, retalhos musculocutâneos do glúteo máximo são de uso mais habitual13. Os retalhos com uso da musculatura isquiotibial para tratamento das úlceras isquiáticas também são utilizados há algum tempo, com sucesso14. O retaIho do músculo tensor da fascia lata, musculocutâneo, é a escolha para a cobertura de úlceras de pressão trocantéricas15. Todas essas alternativas para cobertura utilizam o músculo como vetor para a perfusão do retalho cutâneo, comprometendo a área doadora para eventual uso futuro. Para diminuir essa morbidade, em nossa instituição, passaram a ser empregados os retalhos baseados em vasos perfurantes diretos para a pele, não sendo necessária a inclusão do músculo subjacente.
Os retalhos perfurantes, baseados no conceito de angiossomas16, normalmente necessitam de melhor conhecimento anatômico e habilidade cirúrgica. Koshima et al.17 e Ao et al.18 foram pioneiros no uso dos retalhos perfurantes baseados em artérias glúteas, lombares e intercostais para fechamento de defeitos lombossacrais, no início da década de 1990. Nesta série, os retalhos foram planejados com sua circulação baseada em reparos anatômicos de seus pedículos vasculares bem conhecidos. Com dissecção cautelosa e obediência à anatomia dos vasos perfurantes previamente conhecidos, foi possível isolar essas perfurantes e levantar os retalhos fasciocutâneos com avanço suficiente para cobrir as lesões e ainda permitir o fechamento primário das áreas doadoras.
As vantagens desse tipo de retalho são inúmeras: poupam o músculo, permitem que múltiplos componentes sejam incluídos no retalho, e diminuem a dor e o déficit funcional na área doadora7,18. Os retalhos musculocutâneos, por comparação, têm boa espessura e são muito bem vascularizados. Porém, o tecido muscular é mais sensível à isquemia e a retirada dos músculos na área doadora tem morbidade funcional maior19. Como eventual desvantagem, os retalhos fasciocutâneos baseados em vasos perfurantes têm espessura menor e, portanto, são limitados para as reconstruções que necessitam de maior preenchimento7. Nos pacientes desta série, não houve necessidade de volume além daquele provido pelo retalho fasciocutâneo.
A evolução dos pacientes plégicos com úlcera de pressão apresenta tendência a recidiva ou aparecimento de novas úlceras em mais de 80% dos casos, dependendo da fonte e do tempo de seguimento19. Mesmo nesses pacientes, nos quais a funcionalidade da área doadora não é prioritária, a utilização de retalhos perfurantes preserva mais os tecidos adjacentes, como o próprio músculo, que podem ser usados como alternativas, no caso de recidivas. Nesta casuística, com 6 meses de seguimento em média, não foi verificada recidiva, mas 3 pacientes apresentaram novas úlceras, em locais distintos. Esses pacientes eram paraplégicos que haviam apresentado úlceras de pressão sacrais durante a internação pelo trauma raquimedular e que foram tratados, e que, após alta hospitalar, passaram a se locomover de cadeira de rodas. Esses pacientes evoluíram com úlceras isquiáticas grau II11, tratadas com curativos habituais.
No presente estudo, não foram observadas complicações relacionadas à viabilidade dos retalhos que comprometessem o fechamento das lesões, exceto 3 casos de deiscência parcial, que foram tratados com desbridamento e sutura direta. A evolução dos pacientes plégicos com úlcera de pressão tende a recidiva ou aparecimento de novas feridas19,20; assim, há importância crucial na utilização de retalhos que permitam novo uso de áreas doadoras e tecidos locais.
CONCLUSÕES
Os resultados obtidos no presente estudo foram satisfatórios e ficou demonstrada a utilidade de retalhos cirúrgicos sem incorporação de músculo para reconstruções pelveperineais. Essa alternativa para tratamento é menos mórbida para as áreas doadoras e preserva o tecido muscular para possível intervenção futura.
REFERÊNCIAS
1. Conway H, Griffith BH. Plastic surgery for closure of decubitus ulcers in patients with paraplegia, based on experience with 1,000 cases. Am J Surg. 1956;91(6):946-75.
2. Sørensen JL, Jørgensen B, Gottrup F. Surgical treatment of pressure ulcers. Am J Surg. 2004;188(1A Suppl):42-51.
3. Rosen JM, Mo ST, Liu A. Experience with the island inferior gluteal thigh flap compared with other local flaps for the reconstruction of the pelvic area. Ann Plast Surg. 1990;24(6):498-509.
4. Costa MP, Sturtz G, Costa FPP, Ferreira MC, Barros Filho TEP Epidemiologia e tratamento das úlceras de pressão: experiência de 77 casos. Acta Ortop Bras. 2005;13(3):124-33.
5. Munhoz AM. Estudo crítico da anatomia arterial do retalho vascularizado pela artéria perfurante muscular da artéria epigástrica inferior [dissertação de mestrado]. São Paulo: Faculdade de Medicina da Universidade de São Paulo; 2004.
6. Hallock GG. A primer of schematics to facilitate the design of the preferred muscle perforator flaps. Plast Reconstr Surg. 2009;123(3):1107-15.
7. Coşkunfirat OK, Ozgentaş HE. Gluteal perforator flaps for coverage of pressure sores at various locations. Plast Reconstr Surg. 2004;113(7):2012-7.
8. Higgins JP, Orlando GS, Blondeel PN. Ischial pressure sore reconstruction using an inferior gluteal artery perforator (IGAP) flap. Br J Plast Surg. 2002;55(1):83-5.
9. Ishida LH, Munhoz AM, Montag E, Alves HR, Saito FL, Nakamoto HA, et al. Tensor fasciae latae perforator flap: minimizing donor-site morbidity in the treatment of trochanteric pressure sores. Plast Reconstr Surg. 2005;116(5):1346-52.
10. Hurwitz DJ, Swartz WM, Mathes SJ. The gluteal thigh flap: a reliable, sensate flap for the closure of buttock and perineal wounds. Plast Reconstr Surg. 1981;68(4):521-32.
11. Shea JD. Pressure sores: classification and management. Clin Orthop Relat Res. 1975;(112):89-100.
12. Bauer JD, Mancoll JS, Phillips LG. Pressure sores. In: Thorne CH, ed. Grabb & Smith's plastic surgery. 6a ed. New York: Lippincott Williams & Wilkins; 2007. p. 722-9.
13. Baek SM, Williams GD, McElhinney AJ, Simon BE. The gluteus maximus myocutaneous flap in the management of pressure sores. Ann Plast Surg. 1980;5(6):471-6.
14. James JH, Moir IH. The biceps femoris musculocutaneous flap in the repair of pressure sores around the hip. Plast Reconstr Surg. 1980;66(5):736-9.
15. Nahai F, Silverton JS, Hill HL, Vasconez LO. The tensor fascia lata musculocutaneous flap. Ann Plast Surg. 1978;1(4):372-9.
16. Taylor GI, Palmer JH. The vascular territories (angiosomes) of the body: experimental study and clinical applications. Br J Plast Surg. 1987;40(2):113-41.
17. Koshima I, Moriguchi T, Soeda S, Kawata S, Ohta S, Ikeda A. The gluteal perforator-based flap for repair of sacral pressure sores. Plast Reconstr Surg. 1993;91(4):678-83.
18. Ao M, Mae O, Namba Y, Asagoe K. Perforator-based flap for coverage of lumbosacral defects. Plast Reconstr Surg. 1998;101(4):987-91.
19. Bauer J, Phillips LG. MOC-PSSM CME article: Pressure sores. Plast Reconstr Surg. 2008;121(1 Suppl):1-10.
20. Seyhan T, Ertas NM, Bahar T, Borman H. Simplified and versatile use of gluteal perforator flaps for pressure sores. Ann Plast Surg. 2008;60(6):673-8.
1. Médico cirurgião plástico, médico preceptor da Divisão de Cirurgia Plástica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HCFMUSP), São Paulo, SP, Brasil.
2. Médico residente de Cirurgia Plástica do HCFMUSP, São Paulo, SP, Brasil.
3. Mestre em Cirurgia Plástica, médico assistente da Divisão de Cirurgia Plástica do HCFMUSP, São Paulo, SP, Brasil.
4. Médico cirurgião plástico, médico assistente do Instituto do Câncer do Estado de São Paulo, São Paulo, SP, Brasil.
5. Doutor em Clínica Cirúrgica, médico assistente da Divisão de Cirurgia Plástica do HCFMUSP, São Paulo, SP, Brasil.
6. Professor titular da Disciplina de Cirurgia Plástica da Faculdade de Medicina da Universidade de São Paulo, chefe da Divisão de Cirurgia Plástica do HCFMUSP, São Paulo, SP, Brasil.
Correspondência para:
Guilherme Cardinali Barreiro
Av. Dr. Enéas Carvalho de Aguiar, 255 - Cerqueira César
São Paulo, SP, Brasil - CEP 05403-000
E-mail: guilhermecardinali@hotmail.com
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 23/7/2011
Artigo aceito: 28/10/2011
Trabalho realizado na Divisão de Cirurgia Plástica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, São Paulo, SP, Brasil.
Trabalho apresentado no Congresso Brasileiro de Cirurgia Plástica, realizado em São Paulo, SP, Brasil, em 2009.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter