

Case Report - Year 2013 - Volume 28 -
Correção de flacidez de pele nas regiões glútea e lombar com retalho fasciocutâneo local em cambalhota
Correction of sagging skin in the gluteal and lumbar regions using a fasciocutaneous local flap
RESUMO
Um dos maiores problemas dos pacientes pós-cirurgia bariátrica é o excedente de pele nas regiões glútea e lombar. Somado a isso, há escassez de tecido para preencher a região glútea, que pode ser corrigida por vários métodos, entre eles a lipoenxertia ou, ainda, o implante de prótese isoladamente, nos casos em que não haja ptose. Se o contrário ocorre, essas opções tornam-se muito limitadas e pouco expressivas. O lifting glúteo com emprego de retalho fasciocutâneo em cambalhota permite resolver tanto a flacidez como o excesso de pele com ptose. Este trabalho tem por objetivo demonstrar a facilidade de confecção e a versatilidade de utilização do retalho glúteo em cambalhota para correção de flacidez das regiões glútea e lombar. Uma paciente foi submetida ao procedimento cirúrgico de lifting glúteo associado ao emprego de retalho fasciocutâneo desepidermizado em cambalhota, para correção de falta de preenchimento local. Melhora acentuada das regiões glútea e lombar foi obtida após a retirada do excesso de tecido superior, confecção de um retalho fasciocutâneo de pedículo inferior e tração da pele. Além disso, a rotação do retalho e sua fixação ao músculo glúteo melhoraram acentuadamente o contorno posterior da paciente, com pós-operatório bastante cômodo. Com morbidade mínima, foi retirado o excesso cutâneo e, concomitantemente, aumentada a região glútea com retalho autólogo, que é desprezado durante a execução de muitas técnicas, melhorando o contorno da paciente e deixando uma cicatriz discreta, que poderá ser ocultada pelas roupas íntimas.
Palavras-chave: Nádegas/cirurgia. Cirurgia bariátrica. Retalhos cirúrgicos.
ABSTRACT
A major problem for patients after bariatric surgery is the excess skin in the gluteal and lumbar regions. In addition, there is a lack of available tissue to fill the gluteal region, which can be overcome by various methods, including fat grafting or even prosthesis implantation alone, in cases where no ptosis is noted. However, if this is not the case, the options become very limited and those available are not very effective. The use of a buttock lift with a fasciocutaneous flap solves the problems of sagging and excess skin with ptosis. In the present article, we aimed to demonstrate the ease of preparation and the versatility of use of the gluteal flap to correct sagging of the lumbar and gluteal regions. One patient underwent a buttock lift using a de-epidermized fasciocutaneous flap to overcome the lack of local filling. Marked improvement of the gluteal and lumbar regions was noted after removal of the excess tissue, construction of an inferior fasciocutaneous flap, and use of skin traction. In addition, rotation of the flap and its attachment to the gluteal muscle markedly improved the patient's posterior contour and postoperative comfort. With minimal morbidity, excess skin was removed and the gluteal region was concomitantly increased using an autologous flap that is neglected in many techniques; this resulted in an improved contour and a discreet scar that could be hidden by the patient's underwear.
Keywords: Buttocks/surgery. Bariatric surgery. Surgical flaps.
Desde o aumento da procura por cirurgias de redução de estômago e para controle da obesidade, a cirurgia plástica vem se deparando com uma crescente demanda de pacientes com perda acentuada do contorno corporal. Somado a isso temos pacientes com falta de nutrição tecidual e perda do tônus da pele e de suas substâncias fundamentais. A elasticidade está muito comprometida e, além de não ser restaurada após a cirurgia bariátrica, só piora com a perda ponderal expressiva1.
Iniciada há mais de um século, com Kelly2, em 1899, a ressecção de panículo adiposo era vista como um ato "insano". É possível imaginar a reação dos colegas de Kelly quando este ressecou uma peça de 7.450 g. Em seguida, Babcock3 usou uma incisão vertical, ressecção que permaneceu por muito tempo. Exceto pelo posicionamento e pela forma da incisão, essa cirurgia ainda foi restrita a uma simples dermolipectomia4.
A primeira conservação do umbigo nas abdominoplastias foi realizada por Thorek5, em 1924. Passot6 propôs uma modificação à técnica de Kelly, o descolamento por planos. Em 1950, Vernon7 combinou o descolamento por planos com a transposição do umbigo, procedimento utilizado até hoje nas miniabdominoplastias8. Callia9 deu sua contribuição ao método quando inovou colocando suturas na aponeurose, corrigindo, assim, a diástase envolvida.
Pitanguy10 publicou uma série de casos de abdominoplastias, chamando a atenção de um grande número de cirurgiões. Alguns anos mais tarde, um detalhe da técnica de Pitanguy foi modificado por Regnault11. A incisão em "W" passou a ser feita em forma de biquíni, podendo ser ocultada pelas roupas íntimas da paciente. Mais tarde, Grazer & Goldwyn12 verificaram que a abdominoplastia diminuía pouco a projeção anterior. Em 1978, Psillakis13, valendo-se dessa observação, notou que as suturas aponeuróticas eram subutilizadas. Um dos aspectos mais importantes veio com o advento da dermolipectomia em "cinturão" ou belt lipectomy, proposta por Somalo14 e Gonzalez-Ulloa15. Esse foi um grande marco nas cirurgias pós-obesidade em todo o mundo.
Quanto aos membros inferiores, Kelly16 e Noel17 ressaltaram o impacto que excisões de tecido das coxas em conjunto com dermolipectomia abdominal causavam. Em 1957, Lewis18 introduziu o conceito de suspensão de coxas ou thigh lift. Anteriormente, as únicas ressecções eram feitas de modo elíptico. Em 1964, Pitanguy19 tratou lipodistrofia trocantérica com ressecções locais. Infelizmente, esse procedimento não foi bem aceito, por deixar cicatrizes muito inestéticas e aparentes. Diversos autores propuseram variações dessa técnica; e, com a extensão da ressecção a 360 graus por Regnault et al.20, a redução circular das coxas estava surgindo. Um dos resultados não aceitos com essa técnica foi a depressão glútea. Autores como Agris21 e Aston22 resolveram esse problema com o emprego de pele desepitelizada em forma de retalhos. Lockwood23,24 revolucionou o campo quando propôs o uso da fáscia superficial para ancorar os tecidos após o lifting excisional.
Contudo, um problema ainda permanecia: a falta de tecidos na região glútea era significativa e visivelmente presente. Com o lifting de coxas e da região posterior, a área glútea ficava retificada, sem contorno. O uso de implantes de silicone e também a lipoenxertia foram tentativas válidas para corrigir esse infortúnio. Convém, ainda, ressaltar que nenhum desses métodos tem seu valor diminuído, porém por que não utilizar para essa finalidade tecidos que normalmente seriam descartados? Aparece então a opção de retalhos locais, que, sendo desepitelizados e propriamente mobilizados, preenchem e dão um visual mais agradável aos glúteos. Com as contribuições de Sozer et al.25, padronizamos o uso do retalho dermogorduroso em cambalhota para correção de ptoses e falta de tecido na região glútea em pacientes após grande perda ponderal.
O objetivo deste estudo é relatar o caso de uma paciente submetida a correção de flacidez nas regiões glútea e lombar com emprego do retalho fasciocutâneo desepidermizado em cambalhota.
RELATO DO CASO
Paciente com histórico de gastroplastia e, posteriormente, abdominoplastia foi submetida a procedimento cirúrgico de lifting glúteo com emprego de retalho glúteo em cambalhota, fixado após ser girado em 180 graus na fáscia glútea superficial e no próprio músculo.
Os critérios de indicação da cirurgia foram: grande perda ponderal após cirurgia bariátrica, excesso de pele na região dorsal, ptose glútea concomitante e desejo da paciente em realizar a correção da flacidez propriamente dita e do excesso de pele.
Técnica Operatória
A paciente foi colocada em pé para registro fotográfico do aspecto pré-operatório (Figura 1), em geral realizado previamente a cirurgias de contorno corporal. Foi solicitado à paciente que se curvasse, para avaliação do excedente lombar (Figura 2). Em seguida, procedeu-se à marcação pré-operatória com a paciente em pé (Figura 3).
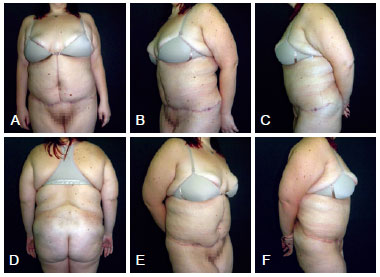
Figura 1 - Aspecto pré-operatório. Em A, vista anterior. Em B, vista oblíqua esquerda. Em C, vista lateral esquerda. Em D, vista posterior. Em E, vista oblíqua direita. Em F, vista lateral direita.
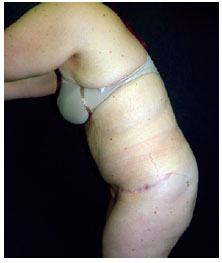
Figura 2 - Aspecto pré-operatório. Paciente em flexão, vista lateral esquerda.
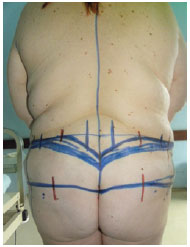
Figura 3 - Detalhes da marcação pré-operatória.
A paciente foi colocada em decúbito ventral, após indução anestésica. A anestesia geral foi escolhida, pois, apesar de o tempo cirúrgico não ser muito elevado, a paciente ficaria em uma posição em que há certa restrição respiratória. Em seguida, após assepsia e colocação dos campos operatórios, as marcações realizadas previamente, com a paciente em posição ortostática, foram reforçadas. É importante ressaltar que qualquer erro nessa marcação é impossível de ser percebido com a paciente deitada. Procedeu-se à marcação utilizando-se verde brilhante. Os pontos marcados distavam igualmente da linha média do corpo, permitindo correto posicionamento dos retalhos e retirada homogênea dos excedentes de tecido.
O retalho dermogorduroso glúteo foi desepidermizado de forma semelhante à dos pedículos em mamaplastia (Figura 4) e incisado perpendicularmente em suas marcações superior, lateral e medial, até a fáscia muscular. A incisão inferior foi feita angulada a partir da pele, em bisel até o nível da fáscia glútea. Foi criado, então, um csompartimento onde o retalho seria posteriormente fixado, feito pelo descolamento suprafascial até o limite da prega glútea inferior. O próximo passo, e mais delicado, foi o descolamento do próprio retalho e sua rotação em 180 graus inferiormente e sua fixação à fáscia do músculo glúteo (Figura 5). O descolamento foi realizado progressivamente e apenas para que o retalho girasse sem tensão.
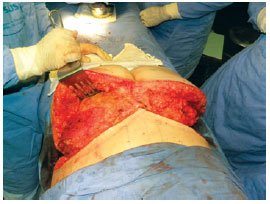
Figura 4 - Retalho confeccionado e liberado para fixação.
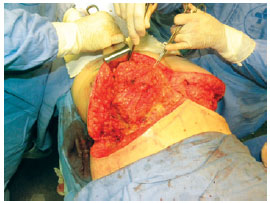
Figura 5 - Retalho sendo fixado à aponeurose, após ser rodado 180 graus.
O retalho foi fixado com pontos inabsorvíveis de mononáilon 2.0. Essa fixação deve ser um pouco mais firme que nos pedículos de mama, em decorrência do movimento e da tração que a área exige.
Posteriormente os dois retalhos, superior e inferior, foram tracionados e ancorados à fáscia, na linha de posicionamento da cicatriz final. As marcações realizadas anteriormente serviram como guia para os pontos de reparo. As suturas foram realizadas com fios inabsorvíveis de mononáilon 3.0 em pelo menos 3 planos na profundidade, vicryl 4.0 na derme (ambos pontos separados), e mononáilon 4.0 na pele em barra grega, buscando melhor coaptação das bordas da ferida. A cicatriz resultante era de ótimo aspecto, sendo obtido, além de projeção glútea que antes inexistia, o contorno da paciente (Figura 6).
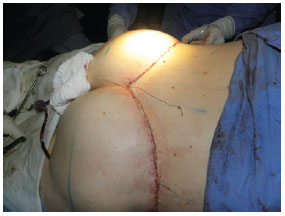
Figura 6 - Aspecto ao final da cirurgia.
Foi usado dreno de sucção de grosso calibre, mantido por 5 dias, em decorrência da grande quantidade de líquido acumulado em retalhos de pacientes ex-obesos. A saída do dreno foi posicionada na prega glútea inferior e este posicionado margeando o retalho, sobre a musculatura, até a região próxima à cicatriz da sutura (Figura 7).
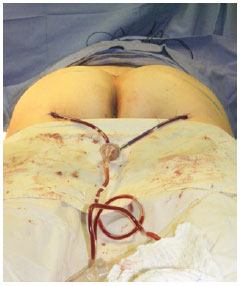
Figura 7 - Aspecto final com o dreno de sucção já posicionado.
Não foram realizados curativos compressivos no pós-operatório imediato. A paciente foi orientada a não se deitar sobre o glúteo por, no mínimo, 2 semanas.
O resultado foi considerado bom, com obtenção de contorno e projeção glúteos desejados (Figuras 8 e 9). As cicatrizes resultantes apresentavam boa qualidade e não houve nenhum problema, como deiscência. Os drenos foram retirados 5 dias após a operação e apresentavam pouca secreção sero-hemática.
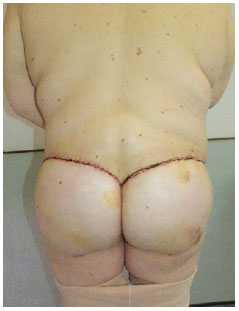
Figura 8 - Aspecto pós-operatório, demonstrando contorno e projeção glúteos obtidos.
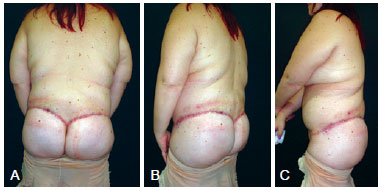
Figura 9 - Aspecto de 2 meses de pós-operatório. Em A, vista posterior. Em B, vista oblíqua esquerda. Em C, vista lateral esquerda.
A paciente apresentou formação de seroma de pouca quantidade (20 ml), que foi drenado no 14º dia de pós-operatório.
O tempo de duração da cirurgia foi de 3 horas, considerando-se inserção e fixação dos drenos, sutura final e colocação da cinta modeladora.
Não houve áreas de necrose, sofrimento ou hematomas. A paciente apresentou pequena área de ecmose, que foi resolvida normalmente no decorrer das consultas no ambulatório. A sensibilidade da área não sofreu alterações e a paciente referiu melhoria de sua qualidade de vida.
DISCUSSÃO
Com o aumento da demanda de pacientes por correções de excedente de pele após cirurgias bariátricas, o incremento do arsenal do cirurgião plástico torna-se necessário. O contorno glúteo tem melhora considerável com a utilização de enxertos gordurosos, centrifugados ou não, e com o uso de próteses. Porém, é muito mais sensato e racional utilizar primeiramente tecidos que seriam em geral desprezados durante a cirurgia de lifting glúteo. A viabilidade desse procedimento é grande e a necrose, se ocorrer, é praticamente desprezível. A perda sanguínea não é grande e, como o tempo operatório é relativamente curto, a morbidade é baixa. Há, ainda, a possibilidade de procedimentos complementares futuros, se a projeção glútea obtida com a operação for considerada insatisfatória.
A cicatriz resultante do procedimento é de boa qualidade e pode ser escondida sob as vestes. Mesmo sendo de grandes dimensões, é bem aceita pela paciente, que recupera sua autoestima.
Há ligeiras diferenças quanto à marcação pré-operatória de pacientes dos sexos feminino e masculino. No sexo feminino, após o pinch test do excedente de tecido a ser retirado, a linha de incisão mais inferior é posicionada um pouco abaixo da circunferência natural dos glúteos, sempre arqueada, com a concavidade voltada para baixo (Figura 2). A razão disso é que, se a incisão inferior for posicionada no limite do sulco superior do glúteo, a cicatriz final ficará na linha da cintura, deixando a mulher com um corpo mais "quadrado". Nos homens, essa linha é mais retificada, no limite do sulco, para não o deixar com a cintura fina.
Algumas considerações devem ser feitas quanto aos detalhes de marcação. Devemos lembrar da simetria com a paciente em pé e visualizar a posição final da cicatriz. A linha mais superior deve ser marcada primeiramente. Essa mesma linha, no final do procedimento, estará rebaixada da sua posição original em 1 cm ou 2 cm, em decorrência da tração dos tecidos. Essa linha é traçada saindo do sulco interglúteo e prosseguindo em padrão arqueado até a espinha ilíaca posterior. O mesmo procedimento é realizado no lado contralateral, resultando em um padrão de marcação em "V". A linha inferior é marcada por meio do pinch test, para a estimativa da quantidade de tecido a ser ressecada. O aspecto dessa linha é mais retilíneo que o da linha superior.
O retalho glúteo dermogorduroso é, então, desenhado no interior do tecido que seria ressecado. Suas dimensões variam de paciente para paciente e também da quantidade de projeção esperada após o final do procedimento. A marcação interna desse retalho varia de 2 cm a 3 cm da linha média do corpo, que, na região posterior, passa pelo vértice do "V" demarcado anteriormente. A marca externa do retalho corresponde a aproximadamente três quartos da distância da linha média posterior à linha axilar posterior.
O retalho dermogorduroso glúteo é um retalho randomizado, baseado nas perfurantes da artéria glútea superior, enquanto os retalhos que o cobrem são baseados em 20 a 25 perfurantes das artérias glúteas superior e inferior, ambas ramos da artéria ilíaca interna. Há possibilidade de realização concomitante de lipoaspiração dos flancos e áreas adjacentes ao retalho.
Diferente das mamaplastias, na gluteoplastia com retalho não são empregados curativos compressivos no pós-operatório imediato, já que o retalho é mais delicado e, por isso, não pode haver compressão imediata. Os pontos são retirados o mais tardiamente possível, por causa da área de tração, em geral ocorrendo após 21 dias.
Há várias opções de retalhos glúteos com o mesmo propósito. Nossa escolha baseou-se na grande vascularização do retalho, em sua relativa pouca tensão quando fixado, na pequena torção dos pedículos nutridores e no trabalho de Sozer et al.25.
Dentro da sequência lógica de cirurgias a que o ex-obeso se submete, o retalho glúteo associado ao lifting proporciona correção de várias alterações em tempo cirúrgico único, com pequena morbidade e curto tempo de internação hospitalar, desde que sejam observados e seguidos todos os parâmetros da técnica descrita. Não há justificativa lógica para a utilização de próteses ou lipoenxertia antes de ser feita a correção da ptose com o retalho, a não ser a falta do conhecimento técnico, que pode muito bem ser remediada. Não há desperdício dos tecidos e, sim, sua quase total reutilização.
A curva de aprendizado da técnica é relativamente curta, se o cirurgião plástico já possuir conhecimentos em cirurgias após grandes perdas ponderais, e a realização dessa operação nesse grupo de pacientes deve ser encorajada.
É possível corrigir vários problemas com o utilização do lifting glúteo associado ao retalho fasciocutâneo desepidermizado em cambalhota, como ptose, flacidez e excesso de tecidos da região posterior, além de incrementar o volume glúteo com um único procedimento cirúrgico. Lipoenxertos ou colocação de próteses locais podem ser realizados em um segundo tempo cirúrgico, se ainda forem necessários.
REFERÊNCIAS
1. American Society of Bariatric Surgeons. Rationale for surgery. Disponível em: http://www.asbs.org. Acesso em: 8/12/2009.
2. Kelly HA. Report of gynecological cases (excessive growth of fat). Johns Hopkins Med J. 1899;10:197-201.
3. Babcock W. The correction of the obese and relaxed abdominal wall with special reference to the use of the buried silver chain. Am J Obst. 1916;1:596-611.
4. Regnault P, Daniel R. Aesthetic plastic surgery: abdominoplasty. Boston: Little Brown; 1984. p.618.
5. Thorek M. Plastic reconstruction of the female breast and abdomen wall. Springfield: Thomas; 1924.
6. Passot R. Abdominoplasty. In: Chirurgie Esthetique Pure. Paris: Doin; 1931. p.260-7.
7. Vernon S. Umbilical transplantation upward and abdominal contouring in lipectomy. Am J Surg. 1957;94(3):490-2.
8. Grazer FM. Abdominoplasty. Plast Reconstr Surg. 1973;51(6):617-23.
9. Callia WEP. Contribuição para o estudo da correção cirúrgica do abdome pêndulo e globoso: técnica original [Tese de doutorado]. São Paulo: Faculdade de Medicina da Universidade de São Paulo; 1965.
10. Pitanguy I. Abdominal lipectomy: an approach to it through an analysis of 300 cases. Plast Reconstr Surg. 1967;40(4):384-91.
11. Regnault P. Abdominoplasty by the W technique. Plast Reconstr Surg. 1975;55(3):265-74.
12. Grazer FM, Goldwyn RM. Abdominoplasty assessed by survey, with emphasis on complications. Plast Reconstr Surg. 1977;59(4):513-7.
13. Psillakis JM. Abdominoplasty: some ideas to improve results. Aesthetic Plast Surg. 1978;2:205-15.
14. Somalo M. Dermolipectomia circular del trunco. Cir Clin Exper. 1942;6:540-3.
15. Gonzalez-Ulloa M. Circular lipectomy with transposition of the umbilicus and aponeurolytic plastic technic. Cir Cir. 1959;27:394-409.
16. Kelly HA. Excision of the fat of the abdominal wall lipectomy. Surg Gynecol Obstet. 1910;10:229-31.
17. Noel A. La cirurgie esthetique: son role social. Paris: Mason; 1926.
18. Lewis Jr JR. The thigh lift. J Int Coll Surg. 1957;27(3):330-4.
19. Pitanguy I. Trochanteric lipodystrophy. Plast Reconstr Surg. 1964;34:280-6.
20. Regnault P, Baroudi R, Carvalho C. Correction of lower limb lipodystrophy. Aesthet Plast Surg. 1979;3:233-49.
21. Agris J. Use of dermal-fat suspension flaps for thigh and buttock lifts. Plast Reconstr Surg. 1977;59(6):817-22.
22. Aston SJ. Buttocks and thigh. In: Regnault P, ed. Aesthetic plastic surgery. Philadelphia: WB Saunders; 1980. p.1038-9.
23. Lockwood TE. Superficial fascial system (SFS) of the trunk and extremities: a new concept. Plast Reconstr Surg. 1991;87(6):1009-18.
24. Lockwood T. Lower body lift with superficial fascial system suspension. Plast Reconstr Surg. 1993;92(6):1112-25.
25. Sozer SO, Agullo FJ, Palladino H. Autologous augmentation gluteoplasty with a dermal fat flap. Aesthet Surg J. 2008;28(1):70-6.
1. Membro especialista da Sociedade Brasileira de Cirurgia Plástica (SBCP), membro titular do Colégio Brasileiro de Cirurgiões, membro da Sociedade Latino-Americana de Queimaduras e Sociedade Brasileira de Queimaduras, ex-residente do Serviço de Cirurgia Plástica do Hospital da Lagoa, Rio de Janeiro, RJ, Brasil; cirurgião plástico do Hospital Clementino Moura, Clínica São José, Clínica Silhouette e Hospital São Domingos, São Luís, MA, Brasil
2. Membro titular da SBCP, membro titular e fundador da Sociedade Brasileira de Cirurgia Craniomaxilofacial, ex-chefe do Serviço de Cirurgia Plástica do Hospital da Lagoa, Rio de Janeiro, RJ, Brasil; chefe do Serviço de Cirurgia Plástica Craniofacial do Hospital São Vicente de Paulo, Rio de Janeiro, RJ, Brasil
3. Membro especialista da SBCP, cirurgião plástico do Hospital da Lagoa, Rio de Janeiro, RJ, Brasil
Correspondência para:
Guilherme Mendes Monteiro
Rua L - Quadra 17 - Casa 12 - Parque Athenas
São Luís, MA, Brasil - CEP 65072-510
E-mail: drguilhermemonteiro@hotmail.com
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 4/8/2010
Artigo aceito: 22/2/2011
Trabalho realizado no Hospital Federal da Lagoa, Rio de Janeiro, RJ, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter