

Original Article - Year 2021 - Volume 36 -
Técnica termoguiada de lipólise e retração da pele com laser diodo 980nm
Thermoguided technique of lipolysis and skin retraction with 980nm diode laser
RESUMO
Introdução: A lipoaspiração é um procedimento consagrado para melhora do contorno corporal, sendo que existem diferentes tipos de laser que podem ser aplicados com o objetivo de provocar lipólise e retração da pele. Os parâmetros existentes atualmente (potência e energia) nos aparelhos permitem apenas uma inferência indireta da mudança de temperatura da pele.
Métodos: Oitenta e três pacientes, entre 17 e 75 anos, foram submetidos à laserlipólise com diodo 980nm, utilizando uma termocâmera Flir® T540 para monitorização da temperatura. A lipólise foi obtida pela aplicação do laser na camada subcutânea profunda e a retração da pele na derme profunda, com velocidade de 5 centímetros por segundo. Para determinar a temperatura que provoca queimadura na pele, o laser foi aplicado na derme profunda dos retalhos abdominais das pacientes submetidas à dermolipectomia, totalizando 27 casos.
Resultados: Na face medial do braço e da coxa foi utilizada uma potência de 15W e foram aplicados em média 4000J de energia por região. Na região dorsal e abdome foi adotada potência de 20W e foram aplicados 6000J em cada quadrante. No submento foram utilizados 10W e aplicados 1500J. Em média, a temperatura inicial do tecido estudado foi de 31°C, e ao final da aplicação do laser foi de 37°C. A temperatura que provocou queimadura foi 45°C.
Conclusão: A utilização da termocâmera permitiu uma distribuição mais homogênea do laser e propiciou ao cirurgião uma monitorização eficaz, para que seja aplicada no subcutâneo e na derme profunda uma dose adequada de energia, obtendo-se o efeito desejado.
Palavras-chave: Lipectomia; Laser; Termografia; Gordura subcutânea; Pele
ABSTRACT
Introduction: Liposuction is a consecrated procedure to improve body contouring, and various types of laser can be applied to cause lipolysis and skin retraction. The current parameters (power and energy) in the devices allow only an indirect inference of skin temperature change.
Methods: Eighty-three patients, between 17 and 75 years old, were submitted to laser lipolysis with 980nm diode, using a Flir® T540 thermocamera for temperature monitoring. Lipolysis was obtained by applying the laser to the deep subcutaneous layer and skin retraction in the deep dermis, with a velocity of 5 centimeters per second. The laser was used in the deep dermis of the abdominal flaps of patients undergoing dermolipectomy to determine the temperature that causes skin burns, totaling 27 cases.
Results: A power of 15W was used on the medial side of the arm and thigh, and 4000J average energy was applied per region. In the dorsal area and abdomen, 20W was adopted, and 6000J were applied in each quadrant. On average, the studied tissue's initial temperature was 31°C, and at the end of the laser application was 37°C. The temperature that caused the burn was 45°C.
Conclusion: The use of the thermocamera allowed a more homogeneous distribution of the laser and provided the surgeon with effective monitoring so that an adequate dose of energy is applied to the subcutaneous and deep dermis, obtaining the desired effect.
Keywords: Lipectomy; Laser; Thermography; Subcutaneous fat; Skin.
INTRODUÇÃO
A lipoaspiração é um procedimento consagrado na cirurgia plástica para a melhora do contorno corporal. Ela é a segunda cirurgia plástica estética mais realizada no país1. Foi descrita para o tratamento de lipodistrofia pela primeira vez pelo cirurgião francês Illouz, em 19832, e desde então sofreu diversas evoluções técnicas.
O princípio do tratamento se baseia na retirada de tecido subcutâneo (conteúdo) das regiões acometidas com a preservação da pele (continente). Após a retirada a vácuo do excesso de gordura, assume-se que a pele a partir de sua capacidade de retração (elasticidade), irá se adaptar a essa redução de volume do tecido subcutâneo. Entretanto, essa adaptação da pele pode não ocorrer, especialmente em áreas com espessura menor da derme como a face medial das coxas e dos braços. Isso pode implicar em um efeito colateral indesejado, flacidez da pele e demandar a retirada do excesso de pele com a criação de uma cicatriz.
Na tentativa de solucionar esta questão, foram desenvolvidas diferentes tecnologias para estimular a produção de colágeno e propiciar uma retração maior da pele, tais como: injeções locais de ácido poli-L-láctico ou hidroxiapatita de cálcio, aplicações de ultrassom microfocado, aplicações de corrente elétrica através de radiofrequência e o uso de laser.
Existem diferentes tipos de laser que podem ser aplicados no tecido subcutâneo e na derme profunda com o objetivo de provocar lipólise e retração da pele3. O laser com comprimento de onda de 980nm apresenta grande afinidade pela água contida nos adipócitos e na pele. Portanto, é eficaz para lipólise4 e como estimulador da retração da pele. No Brasil esta tecnologia é utilizada há alguns anos. Em 2013, Dornelles et al.5 publicaram uma série de 400 pacientes submetidos à laserlipólise utilizando esta tecnologia e obtendo bons resultados.
O laser quando aplicado na região subcutânea e de derme profunda tem uma ação fotoquímica (alteração da permeabilidade de membrana do adipócito) e fototérmica através da produção de calor, que gera dano celular aos adipócitos e leva à remodelação do colágeno da pele5.
O receio do cirurgião que utiliza esta tecnologia é que a produção de calor no local provoque uma queimadura dos tecidos. Os parâmetros existentes atualmente (potência e energia) nos aparelhos permitem apenas uma inferência indireta da mudança de temperatura da pele. Assim sendo, o cirurgião precisa optar entre aplicar uma subdose de laser no tecido, sem obter o efeito esperado, ou provocar uma queimadura indesejada no local, sem ter os instrumentos precisos para essa tomada de decisão.
A termografia clínica é utilizada em diversas áreas do conhecimento atualmente com aplicações na indústria bélica, construção e segurança. Na medicina o primeiro artigo foi publicado em 19576 e hoje tem várias aplicações como triagem de passageiros com doenças infecciosas nos aeroportos7, avaliação quantitativa e qualitativa no tratamento de dor8, da quantificação da gordura marrom9, pode ser usada para monitorar reações inflamatórias na ortopedia e reumatologia10, prevenção de lesões na medicina esportiva11 e para detecção de tumores como melanomas e sua metástase12. Na cirurgia plástica já foi utilizada no planejamento pré-operatório de perfurantes em retalhos de pele, acompanhamento pós-operatório de retalhos, como complemento na análise da profundidade de queimaduras, em avaliação da resposta de tratamento de hemangioma e como um teste diagnóstico de síndrome de túnel de carpo13. Entretanto, até o momento, ela não foi descrita para guiar os procedimentos de lipoaspiração com laser.
Existem dois tipos de avaliação termográfica: a passiva e a ativa - também conhecida como dinâmica. Na passiva são captadas imagens radiométricas com medidas estáticas da superfície em tempo real e em um determinado instante. Na dinâmica, a termografia mede a temperatura de uma superfície sujeita a mudanças de temperatura. Ela mede respostas fisiológica dinâmicas a estímulos, como frio e calor, que são documentadas em um intervalo de tempo. A avaliação dinâmica é utilizada em testes provocativos como a oclusão braquial para a avaliação do endotélio14, ou o denominado cold stress test ou cold challenge test, que ativa o sistema nervoso autônomo através de exposição ao frio ambiental ou em membros específicos, aplicado em casos de dor crônica e avaliação neurológica15,16.
OBJETIVOS
O objetivo deste trabalho é descrever uma nova técnica padronizada de termografia dinâmica para determinar a temperatura da epiderme em tempo real durante a aplicação do laser e, consequentemente, guiar o cirurgião, permitindo um procedimento termoguiado, aumentando a eficiência e diminuindo o risco de complicações.
Um segundo objetivo é utilizar esta padronização para determinar o limite superior de temperatura com o método, através da temperatura que, em média, observa-se queimadura na pele durante a aplicação do laser.
MÉTODOS
Oitenta e três pacientes foram submetidas à laserlipólise com o laser de diodo Orlight® Duo 980nm (Figura 1), entre julho de 2017 e junho de 2019, no Hospital da Plástica, São Paulo/SP. Todas as pacientes do estudo assinaram o termo de consentimento e o trabalho recebeu a aprovação do comitê de ética sob o número 0126/2019. A faixa etária dos pacientes variou de 17 a 75 anos. Todas as pacientes eram do sexo feminino.
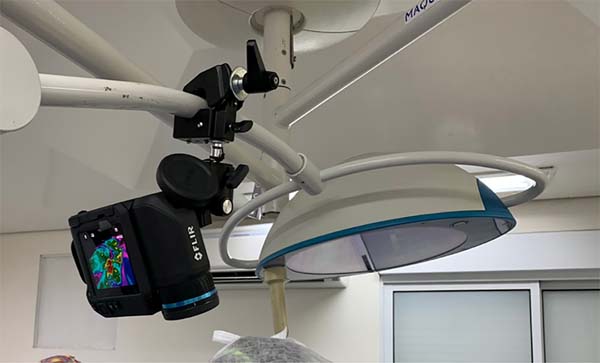
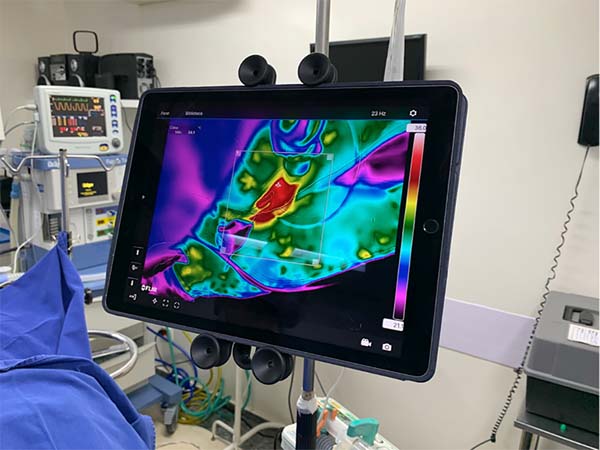
Para monitorização da temperatura foi utilizada uma termocâmera Flir® modelo T540sc (Flir Systems Inc, Wilsonville, OR) com resolução IR 464x248 pixels e sensibilidade térmica de 30mk e uma lente de 42º (Figura 2) fixada no foco cirúrgico para permitir sua manipulação pelo próprio cirurgião de maneira estéril (Figura 3). As imagens da termocâmera foram transmitidas por Bluetooth para um tablet Ipad Pro 12.9’’ fixado em posição frontal ao cirurgião (Figura 4).
O ambiente de temperatura e umidade (sempre menor que 60%) foi controlado com um termohigrômetro HTC-1 garantindo um conforto térmico do paciente que tinha exposto somente a área corpórea a ser operada. Os pacientes não estavam expostos em correntes de ar e a temperatura foi mantida em 22ºC.
Foi fixado um alarme na termocâmera quando a temperatura da pele atingisse 38ºC. A aplicação do laser com o objetivo de provocar a retração da pele foi feita com a ponteira direcionada de encontro à derme profunda na velocidade de 5 centímetros lineares a cada 1 segundo.
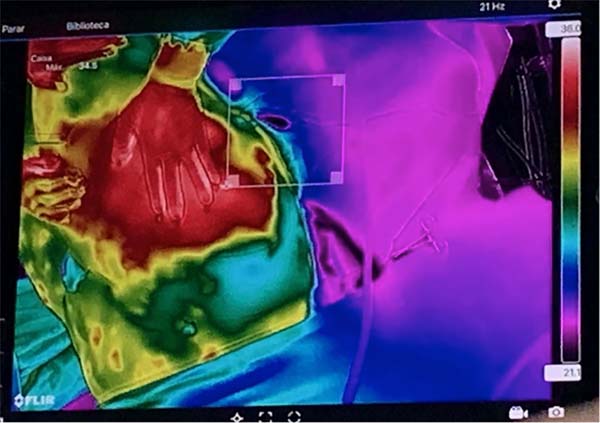
O laser foi aplicado no tecido até se obter uma superfície homogênea de temperatura, o que foi observado na termocâmera com a formação de uma coloração vermelha em toda área demarcada (Figura 5).
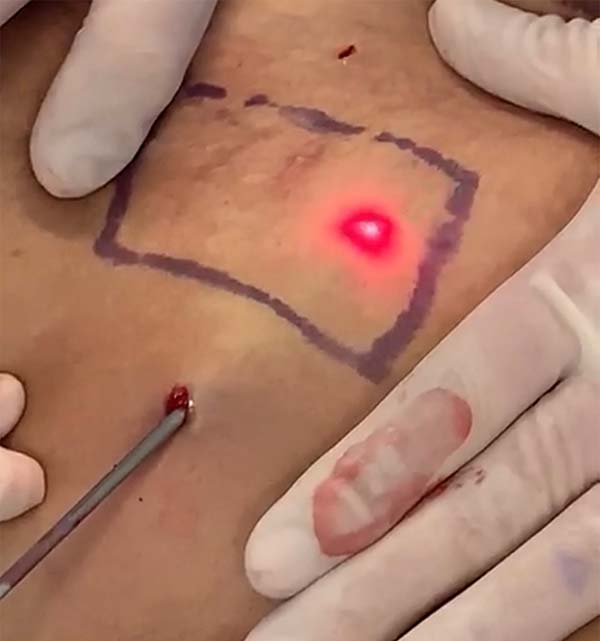
Para determinar a temperatura que provoca queimadura na pele, o laser foi aplicado na derme profunda de retalhos de abdome de pacientes submetidas à dermolipectomia, totalizando 27 casos. A temperatura foi aferida conforme técnica padronizada previamente, em back table, imediatamente após ressecção dos retalhos abdominais, com áreas já previamente marcadas de 6x6cm bilateralmente (Figura 6).
A temperatura de queimadura da pele foi definida como o momento exato do surgimento de uma placa opaca na superfície da pele, a qual é seguida por um defeito de espessura total (Figura 7).
RESULTADOS
Na região da face medial do braço e da coxa foi utilizada uma potência de 15W e aplicados, em média, 4000J de energia por região. Na região dorsal e do abdome, foi adotada uma potência de 20W e foram aplicados 6000J de energia em cada quadrante.
Na região de submento foi adotada uma potência de 10W e aplicados, em média, 1500J de energia (Tabela 1).
| Região | Potência (w) | Energia |
|---|---|---|
| Face medial braço | 15 | 4000 |
| Face medial coxa | 15 | 4000 |
| Dorso | 20 | 6000 |
| Abdome | 20 | 6000 |
| Submento | 10 | 1500 |
A temperatura inicial do tecido estudado foi, em média, de 31ºC, com a temperatura da sala padronizada em 22ºC. A temperatura média ao final da aplicação do laser foi de 37ºC (Tabela 2).
A temperatura média que provocou a queimadura foi de 45ºC e o intervalo de segurança na técnica termoguiada foi fixado entre 36 a 40ºC, adotado como meta da aplicação do laser.
Foram verificados 9 casos com seroma e necessidade de punções no consultório e dois pacientes apresentaram pequena queimadura na região do submento, tratadas conservadoramente.
DISCUSSÃO
A geração de calor na região da derme profunda promove a produção de colágeno, a ativação do processo de cicatrização, contração do colágeno e espessamento de suas fibras17. Para que esse efeito ocorra de maneira adequada é necessário que o calor provoque a ruptura intra e intermolecular das fibrilas de colágeno, o que somente ocorre dentro de uma determinada faixa de temperatura18. Estudos anteriores demonstram que essa temperatura varia de 60 a 65ºC19.
Diferentes tecnologias utilizam o princípio de aumento de temperatura para induzir este efeito biológico tais como: radiofrequência, ultrassom e o laser20. Entretanto o excesso de calor pode provocar queimaduras. Segundo Lawrence e Bull, em 197621, um objeto em contato com a pele para qualquer duração de tempo não deve exceder 42°C de temperatura e em temperaturas acima de 43,5°C existe um dano no tecido. Portanto, é essencial um monitoramento da temperatura na epiderme para que ela se mantenha dentro de uma faixa segura, e ao mesmo tempo, o calor induza a remodelação da derme. Dentre os diferentes métodos utilizados para esse fim, destaca-se a termografia infravermelha.
A termografia médica infravermelha é um método de análise não invasiva e não radioativa, capaz de monitorar a temperatura da epiderme sem contato. Em 1964, foi publicado o primeiro registro de uso de termografia sem contato na avaliação de queimadura de pele com gradientes até 0.1ºC, permitindo estimar a perfusão relativa22. Na teoria, a radiação infravermelha emitida de uma ferida de queimadura deveria diminuir de acordo com o aumento da profundidade de queimadura devido ao maior grau de coagulação microvascular e, consequentemente, a termografia também foi aplicada para calcular a profundidade da lesão23,24.
Porém, a termografia estática ou passiva está sujeita a vários fatores que podem impactar negativamente no resultado intratemporal, tais como: calor evaporativos ou efeitos de aquecimento e resfriamento, também a granulação de ferida que modifica o nível da perfusão ou até a emissividade, como também variações na profundidade de vascularização no tecido cutâneo em diferentes locais do corpo25.
Novas técnicas de termografia dinâmica foram propostas, onde energia térmica foi introduzida na pele elevando sua temperatura fisiológica. Acompanhando a temperatura da pele na lesão no tempo, podem ser detectadas variações regionais em transferência de energia de calor na superfície da ferida que permitem a identificação da profundidade de queimadura26,27.
Na termografia dinâmica para a avaliação de queimaduras profundas, a resposta de temperatura é avaliada após uma excitação de pulso térmico: inicialmente a distribuição de temperatura fixa na superfície de interesse é medida com uma câmera de infravermelho; na sequência é aplicada a excitação térmica externa, seguindo por várias medidas de temperatura na superfície testada por um tempo determinado; finalmente, a profundidade da queimadura da pele pode ser avaliada quantitativamente calculando o constante T do tempo térmico26.
As imagens térmicas demonstram em queimaduras de pele superficiais um aumento da temperatura comparada com a área saudável próxima, enquanto queimaduras profundas apresentam temperaturas mais baixas em comparação com as áreas saudáveis próximas. Esta diferença de temperatura é estatisticamente significativa e fornece um modo de distinguir queimaduras de pele superficial de queimaduras profundas28.
Nesta pesquisa, utilizamos uma câmera de termografia, que transmite a imagem de infravermelho em tempo real para um monitor conectado por Bluetooth. Permite a monitorização térmica de toda a região tratada, diferentemente de um termômetro que mede apenas um ponto específico a cada vez. Para se ter um parâmetro de comparação, ao utilizarmos uma câmera de infravermelho com a resolução de 464×348 pixels isto equivale a 161.472 medições com termômetro de superfície17.
O acréscimo da técnica do laser acrescentou de 3 a 10% do valor total prévio do procedimento, apresentando uma boa relação de custo versus benefício.
A aplicação do laser em subcutâneo e derme profunda guiada pela termocâmera permitiu uma aplicação mais homogênea da energia na área demarcada e propiciou uma monitorização de temperatura eficaz para que o cirurgião obtivesse o efeito desejado sem atingir a temperatura de risco para queimadura.
Na técnica proposta, no presente artigo da termografia dinâmica, o objetivo não é avaliar uma lesão existente e nem mensurar a recuperação. O objetivo é evitar uma possível lesão de queimadura profunda interna, ou seja, uma ação proativa e de caráter preventivo através de uma técnica de laser termoguiado. Porém, considerando a existência de testes provocativos dinâmicos na avaliação de queimaduras profundas, esta técnica poderá ser aperfeiçoada em pesquisas futuras acompanhando os pacientes submetidos a esta técnica após o procedimento, para mensurar possíveis danos como queimaduras profundas e ajustar melhor a temperatura desejada com o laser.
CONCLUSÃO
A termografia cutânea por infravermelho é um método complementar útil, não invasivo, sem efeitos colaterais, cujo uso durante o procedimento de lipolaser proporciona um monitoramento térmico confiável, sendo assim um parâmetro extra que pode evitar queimaduras profundas indesejadas.
A monitorização por termocâmera da lipolaser também permitiu uma distribuição mais homogênea do calor na área tratada e propiciou ao cirurgião uma monitorização segura para ele aplicar no subcutâneo e na derme profunda uma dose adequada de energia para obter o efeito desejado.
A monitorização até o ponto de queimadura da pele com laser define a partir de qual temperatura esta técnica oferece risco e permite ao cirurgião determinar qual temperatura alvo ele deseja atingir em cada área do corpo.
Sugerem-se futuros estudos longitudinais em que se explorem os potenciais da termografia infravermelha cutânea no monitoramento do processo da lipolaser e sua avaliação de existência de queimaduras profundas subcutânea com testes provocativos térmicos.
AGRADECIMENTOS
Agradecimento a Marcelo Kikuchi, da empresa Laser Medical, pelo apoio e fornecimento dos equipamentos.
REFERÊNCIAS
1. Sociedade Brasileira de Cirurgia Plástica (SBCP). Censo 2016. Situação da Cirurgia Plástica no Brasil. Análise comparativa das pesquisas 2014 e 2016. São Paulo: SBCP; 2017; [acesso em 2019 Jun 15]. Disponível em: http://www2.cirurgiaplastica.org.br/wp-content/uploads/2017/12/CENSO-2017.pdf
2. Illouz YG. Body contouring by lipolisis: a 5-year experience with over 3000 cases. Plast Recons Surg. 1983 Nov;72(5):591-7.
3. Weiss RA, Beasley K. Laser assisted liposuction using a novel blend of lipid and water-selective wavelenghts. Lasers Surg Med. 2009 Dez;41(10):760-6.
4. Centurion P, Cuba JL, Noriega A. Lipossucción con diodo láser 980nm: optimización de protocolo seguro em cirurgía de contorno corporal. Cir Plást Iberolatinoam. 2011 Jun;37(4):355-64.
5. Dornelles RFV, Lima e Silva A, Missel J, Centurion P. Laserlipólise com diodo 980nm: experiência com 400 casos. Rev Bras Cir Plást. 2013;28(1):124-9.
6. Lawson R. Implications of surface temperatures in the diagnosis of breast cancer. Can Med Assoc J. 1956 Jun;75(4):309-10.
7. Chan LS, Lo JLF, Kumana CR, Cheung BMY. Utility of infrared thermography for screening febrile subjects. Hong Kong Med J. 2013 Apr;19(2):109-15.
8. Nahm FS. Infrared thermography in pain medicine. Korean J Pain. 2013 Jul;26(3):219-22.
9. Ang QY, Goh HJ, Cao Y, Li Y, Chan SP, Swain JL, et al. A new method of infrared thermography for quantification of brown adipose tissue activation in healthy adults: a randomized trial. J Physiol Sci. 2017 Mai;67(3):395-406.
10. Engel JM, Saier U. Thermographische standarduntersuchungen in der rheumatologie und richtlinien zu deren befundung. Baden-Baden: Verlag; 1984.
11. Moreira DG, Costello JT, Brito CJ, Adamczyk JG, Ammer K, Bach AJ, et al. Thermographic imaging in sports and exercise medicine: a Delphi study and consensus statement on the measurement of human skin temperature. J Thermal Biol. 2017 Out;69:155-62.
12. Herman C. The role of dynamic infrared imaging in melanoma diagnosis. Expert Rev Dermatol. 2013 Apr;8(2):177-84.
13. John HE, Niumsawatt V, Rozen WM, Whitaker IS. Clinical applications of dynamic infrared thermography in plastic surgery: a systematic review. Gland Surg. 2016 Abr;5(2):12-32.
14. Ley O, Deshpande C, Prapamcham B. Lumped parameter thermal model for the study of vascular reactivity in the fingertip. J Biomech Eng. 2008 Mai;130(3):031012.
15. Davey M, Eglin C, House J, Tipton M. The contribution of blood flow to the skin temperature responses during a cold sensitivity test. Eur J Appl Physiol. 2013 Set;113(9):2411-7.
16. Suzuki Y, Kobayashi M, Kuwabara K, Kawabe M, Kikuchi C, Fukuda M. Skin temperature responses to cold stress in patients with severe motor and intellectual disabilities. Brain Develop. 2013 Mar;35(3):265-9.
17. Key DJ. Integration of thermal imaging with surface radiofrequency thermistor heating. J Drugs Dermatol. 2014 Dez;13(12):1485-9.
18. Sadick N. Tissue tightening technologies. Aesthet Surg J. 2008 Mar;28(2):180-8.
19. Hayashi K, Thabit G, Massa KL, Bogdanske JJ, Cooley AJ, Orwin JF, et al. The effect of thermal heating on the length and histologic properties of the glenohumeral joint capsule. Am J Sports Med. 1997 Jan/Fev;25(1):107-12.
20. Pritzker RN, Hamilton HK, Dover JS. Comparison of different technologies for noninvasive skin tightening. J Cosmet Dermatol. 2014 Dez;13(4):315-23.
21. Lawrence JC, Bull JP. Thermal conditions which cause skin burns. Q IMechE. 1976;5(3):61-3.
22. Lawson RN, Gaston JP. Temperature measurements of localized pathological processes. Ann N Y Acad Sci. 1964 Out;121:90-8.
23. Mladick R, Goergiade N, Thorne F. A clinical evaluation of the use of thermography in determining degree of burn injury. Plast Reconstr Surg. 1966 Dez;38(6):512-8.
24. Watson AC, Vasilescu C. Thermography in plastic surgery. J R Coll Surg Edinb. 1972 Jun;17(4):247-52.
25. Anselmo V, Zawacki B. Infra-red photography as a diagnostic tool for the burn ward. Proc Soc Photo Opt Instr Eng. 1973;8:181.
26. Renkielska A, Nowakowski A, Kaczmarek M, Ruminksi J. Burn depths evaluation based on active dynamic IR thermal imaging--a preliminary study. Burns. 2006 Nov;32(7):867-75.
27. Prindeze NJ, Fathi P, Mino MJ, Mauskar NA, Travis TE, Paul DW, et al. Examination of the early diagnostic applicability of active dynamic thermography for burn wound depth assessment and concept analysis. J Burn Care Res. 2015 Nov/Dez;36(6):626-35.
28. Medina-Preciado JD, Kolosovas-Machuca ES, Velez-Gomez E, Miranda-Altamirano A, González FJ. Noninvasive determination of burn depth in children by digital infrared thermal imaging. J Biomed Optics. 2013;18(6):061204.
1. Hospital da Plástica SP, Departamento de
Cirurgia Plástica, São Paulo, SP, Brasil.
2. Clínica Kamamoto, Cirurgia Plástica, São Paulo,
SP, Brasil.
3. Poliscan Brasil, Equipamentos Médicos, São
Paulo, SP, Brasil.
FK Análise e/ou interpretação dos dados, Aprovação final do manuscrito, Concepção e desenho do estudo, Realização das operações e/ou experimentos, Redação - Preparação do original, Supervisão
OFN Análise e/ou interpretação dos dados, Coleta de Dados, Concepção e desenho do estudo, Metodologia, Realização das operações e/ou experimentos, Redação - Revisão e Edição
JOGR Conceitualização, Concepção e desenho do estudo, Gerenciamento do Projeto, Investigação, Metodologia, Realização das operações e/ou experimentos, Redação - Preparação do original, Supervisão
CECS Análise e/ou interpretação dos dados, Análise estatística, Coleta de Dados, Metodologia, Software, Visualização TM Análise e/ou interpretação dos dados, Conceitualização, Redação - Revisão e Edição, Software
Autor correspondente: Fabio Kamamoto, Rua Mato Grosso, Higienópolis, 306, Conjunto 1402, São Paulo, SP, Brasil. CEP: 01239-040. E-mail: fabio.kamamoto@gmail.com
Artigo submetido: 21/11/2019.
Artigo aceito: 22/10/2020.
Conflitos de interesse: não há.












 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter